| خونریزی مغزی | |
|---|---|

سیتیاسکن از مغز دچار خونریزی داخلی
|
|
| آیسیدی-۱۰ | I60.0-I62, S06 |
| آیسیدی-۹ | 430-432, 850-854 |
| دادگان بیماریها | 6870 |
| مدلاین پلاس | 000796 |
| ایمدیسین | neuro/177 |
| سمپ | D020300 |
خونریزی مغزی(به انگلیسی: Intracranial hemorrhage) نوعی خونریزی داخلی درون فضای جمجمه است که به دلیل پاره شدن عروق مغزی بر اثر ضربه به سر، فشارخون بالا، آنوریسم عروقی و دلایل دیگر رخ میدهد.
انواع
خونریزی مغزی با توجه به موقعیت خونریزی نسبت به پردههای مغزی می تواند به انواع مختلف تقسیم شود:
- اپیدورال
- سابدورال
- سابآراکنوئید
- داخل مغزی
خونریزی می تواند حاد یا مزمن(مانند خونریزی سابآراکنوئید) باشد. تشخیص قطعی اغلب با سیتیاسکن یا MRI ممکن میگردد و در صورت تأیید٬ درمان فوری(در جهت کاهش فشار داخلمغزی، قطع خونریزی و رفع ادم مغزی) ضروری است.
جستارهای وابسته
منابع
- بیماریهای مغز و اعصاب امینوف ویرایش
ادامه مطلب
| Upper gastrointestinal bleeding | |
|---|---|

Endoscopic image of a posterior wall زخم معده with a clean base, which is a common cause of upper GI hemorrhage.
|
|
| آیسیدی-۱۰ | K92.2 |
| آیسیدی-۹ | 578.9 |
| ایمدیسین | med/۳۵۶۵ |
خونریزی دستگاه گوارشی فوقانی در اثر صدمه و آسیب موضعی ایجاد میشود که سبب زخم مخاط دستگاه گوارش میشود. خونریزیهای دستگاه گوارش (GIB) به دو دسته با منشأ فوقانی و تحتانی تقسیم میشوند. خون ریزیهایی که در قسمت اثنی عشر به بالا رخ داده باشند، خون ریزی دستگاه گوارش فوقانی (UGIB) نامیده میشوند. اگر محل خونریزی از دوازدهه تا مقعد باشد خونریزی دستگاه گوارشی تحتانی (LGIB) گفته میشود.
محتویات
علایم خون ریزی گوارشی فوقانی
۱.استفراغ خون روشن با موادی با زمینه قهوهای که نشانه خون ریزی قسمت فوقانی دستگاه گوارش است.
۲. مدفوع قیری و بدبو، این نوع مدفوع که ملنا نام دارد بر وجود خون حداقل به مدت ۱۴ ساعت در دستگاه گوارش دلالت میکند. لذا اغلب بر خونریزی دستگاه گوارش فوقانی دلالت دارد.
۳. وجود [[خون قرمز روشن در مدفوع که این تظاهر بیشتر مربوط به خون ریزی قسمت تحتانی دستگاه گوارش است. اگر چه در خون ریزیهای وسیع دستگاه گوارش فوقانی نیز چنین تظاهری میتواند وجود داشته باشد.
۴. خون ریزی مخفی گوارشی که در آزمایشات اختصاصی مربوط به مدفوع تشخیص داده میشود. این نوع خون ریزی بیشتر نشانه [[تومور|خون قرمز روشن در مدفوع که این تظاهر بیشتر مربوط به خون ریزی قسمت تحتانی دستگاه گوارش است. اگر چه در خون ریزیهای وسیع دستگاه گوارش فوقانی نیز چنین تظاهری میتواند وجود داشته باشد.
۴. خون ریزی مخفی گوارشی که در آزمایشات اختصاصی مربوط به مدفوع تشخیص داده میشود. این نوع خون ریزی بیشتر نشانه تومورهای دستگاه گوارشی است که معمولاً با علائمی نظیر کاهش وزن و کم خونی مزمن همراهاست.
۵. علائم کم خونی مانند خستگی زودرس، سیاهی رفتن چشم، درد قفسه سینه یا تنگی نفس.
۶. شوک و افت فشار: از دست دادن شدید خون (بیش از یک لیتر خون در ۲۴ ساعت) ممکن است سبب بروز علائم شوک شود.
علل خون ریزی گوارشی فوقانی
بیماریهایی که موجب خون ریزی گوارشی فوقانی میشوند عبارتند از:
زخمهای معده و دوازدهه (PU)، واریسهای گوارشی (عمدتاً در اثر مشکلات کبدی و افزایش فشار عروق مربوط به آن ایجاد میشوند)، آسیبهای مخاط معده (گاستریت اروزیو) و اثنی عشر (دئودنیت)، بیماریهای التهابی مری (ازوفاژیت) و بدخیمیها.
مصرف داروهای ضدالتهابی غیر استروئیدی (مانند آسپرین و بروفن) و الکل نیز میتواند باعث خون ریزی گوارشی به خصوص در ناحیه معده شود.
درمان
در موارد خونریزی فعال و شدید درمان بر توقف خونریزی (معمولاً با شستسشوی معده ولی گاه با بالون و یا تزریق وازوپرسین داخل واریس مری) و جبران آن (با تزریق سرم یا خون) متمرکز است. گاه به دلیل عدم توقف خونریزی جراحی اورژانس ضروری است.
خونریزی گوارشی فوقانی به خصوص در موارد ناشی از پارگی واریس مری در بیماران سیروتیک گاه کشنده بوده نیازمند درمان اورژانس است.
در موارد مزمن درمان بر درمان بیماری زمینه مانند پپتیک اولسر متمرکز است.
منابع
- سیسیل، مبانی طب داخلی، تهران
- واشنگتن، درمانهای طب داخلیتهران
ادامه مطلب
| دادهها در دیگر منابع | |
|---|---|
| آیسیدی-۱۰ | K92.2 |
| آیسیدی-۹ | 578.9 |
| مدلاین پلاس | 003133 |
| ایمدیسین | radio/301 |
خون ریزی در اثر صدمه و آسیب موضعی ایجاد میشود که سبب زخم مخاط دستگاه گوارش میشود. خونریزیهای دستگاه گوارش (GIB) به دو دسته با منشأ فوقانی و تحتانی تقسیم میشوند. خون ریزیهایی که در قسمت اثنی عشر به بالا رخ داده باشند، خون ریزی دستگاه گوارش فوقانی (UGIB) نامیده میشوند. اگر محل خونریزی از دوازدهه تا مقعد باشد خونریزی دستگاه گوارشی تحتانی (LGIB) گفته میشود.
محتویات
علایم خون ریزی گوارشی تحتانی
۱. مدفوع قیری و بدبو، این نوع مدفوع که ملنا نام دارد بر وجود خون حداقل به مدت ۱۴ ساعت در دستگاه گوارش دلالت میکند. لذا اغلب بر خونریزی دستگاه گوارش فوقانی دلالت دارد.
۳. وجود خون قرمز روشن در مدفوع (هماتوشزی) که این تظاهر بیشتر مربوط به خون ریزی قسمت تحتانی دستگاه گوارش است. اگر چه در خون ریزیهای وسیع دستگاه گوارش فوقانی نیز چنین تظاهری میتواند وجود داشته باشد.
۴. خون ریزی مخفی گوارشی که در آزمایشات اختصاصی مربوط به مدفوع تشخیص داده میشود. این نوع خون ریزی بیشتر نشانه تومورهای دستگاه گوارشی است که معمولاً با علائمی نظیر کاهش وزن و کم خونی مزمن همراه است.
۵. علائم کم خونی مانند خستگی زودرس، سیاهی رفتن چشم، درد قفسه سینه یا تنگی نفس.
علل خون ریزی گوارشی تحتانی
بیماریهایی که موجب خون ریزی گوارشی تحتانی میشوند عبارتند از:
هموروئید، فیشر آنال و شقاق، تومورها، دیورتیکول مکل، پولیپها، دیورتیکولیت، فیستول آئورتی - رودهای، آنژیودیسپلازی رودهای، پروکتیت، یبوست مزمن، اختلالات انعقادی و ...
تشخیص محل دقیق خونریزی با کلونوسکوپی، اسکن با گلبول قرمز نشاندار، آنوسکوپی، سیگموئیدوسکوپی و ... ممکن است.
درمان
در موارد خونریزی فعال و شدید درمان بر توقف خونریزی متمرکز است. گاه به دلیل عدم توقف خونریزی جراحی اورژانس ضروری است مثلاً برداشتن اورژانس کولون در خونریزی حجیم کولون با منشا ناشناخته.
در موارد مزمن درمان بر درمان بیماری زمینه مانند هموروئید متمرکز است ولی نرم بودن مزاج (اجتناب از یبوست) و نشستن در لگن آب گرم مفیداست.
منابع
- سیسیل، مبانی طب داخلی
- واشنگتن، درمانهای طب داخلیتهران
ادامه مطلب
| یماری خراش گربه | |
|---|---|

|
|
| آیسیدی-۱۰ | A28.1 |
| آیسیدی-۹ | 078.3 |
| دادگان بیماریها | 2173 |
| ایمدیسین | emerg/84 |
| پیشنت پلاس | بیماری خراش گربه |
| سمپ | D002372 |
بیماری خراش گربه یا چنگ گربه (Cat-scratch disease) از بیماریهای منتقله از حیوانات به انسان است. انتقال بیماری در بیش از ۹۰ درصد موارد در اثر پنجه زدن و گاهی لیس زدن بچه گربه به بدن کودک است و گهگاه نیز توسط سگها و یا خار و تراشههای چوب که با سگ و گربه در ارتباط بوده منتقل میشود. این باکتری گربه را دچار بیماری نمیکند و در بزاق گربه زندگی میکند تا از راه خراش یا گازگرفتن گربه -بهخصوص بچه گربه- به انسان منتقل میشود. عامل این بیماریِ معمولاً خوش خیم، باکتری داخل سلولی بارتونلا (Bartonella henselae) است. نزدیک به نیمی از گربهها در طول زندگی خود مدتی ناقل این باکتری بودهاند.
محتویات
تظاهرات بالینی
معمولاً ۴ تا ۱۰ روز پس از تماس انسان با یک گربه، پاپول و یا یک ضایعهٔ پوستی در منطقه آسیب دیده ایجاد میشود و سپس غدد لنفاوی سر و گردن و یا زیر بغل بزرگ شده و دردناک میشوند. علائم بیماری شامل بزرگشدن غدد لنفی نزدیک به محل زخم، قرمزی یا جوشهای چرکی در محل زخم همراه با تب خفیف، سردرد، لرز، کمر درد، درد در ناحیه شکم و میالژی است.
خوشبختانه در اغلب اوقات بیماری خودبهخود بهبود پیدا میکند اما تورم غدد لنفی ممکن است تا ماهها باقی بماند. خطر معمولاً در کسانی وجود دارد که نقص سیستم ایمنی، ایدز یا دیابت دارند.
تشنج، ضایعات چشمی (سندرم Parinaud oculoglandular)، پوستی (آنژیوماتوز باسیلر)، التهاب مغز (آنسفالیت) و جنون از عوارض این بیماری هستند.
تشخیص
داشتن سابقه تماس با گربه به خصوص گاز گرفتگی وپنجه زدن کمک کننده میباشد به ویژه اگر یک غده لنفاوی نیز در نزدیکی آن ناحیه بزرگ شده باشد. آزمایشها دیگری چون تست پوستی ناحیهٔ خراش ویا رنگ آمیزی رسوب نقره از بیوپسی غدد لنفاوی «باسیل» در زیر میکروسکوپ نیز به تشخیص بیماری کمک میکند.
درمان
برای درمان از آنتی بیوتیکهایی مانند ریفامپین، سیپروفلوکساسین، کوتریمو کسازول، آزیترومایسین و داکسی سیکلین استفاده میشود. غدد لنفاوی به صورت خود به خود پس از ۲ تا ۴ ماه بهبود مییابند. این بیماری مسری نیست.
جستارهای وابسته
منابع
- ویکیپدیای انگلیسی (بیماری خراش گربه)
ادامه مطلب
| طبقهبندی بینالمللی-۱۰ | K11.7, R68.2 |
|---|---|
| طبقهبندی بینالمللی-۹ | 527.7 |
| دادگان بیماریها | 17880 |
خُشکی دَهان یا زروستومی نوعی بیماری است که در اثر کاهش ترشح بزاق ایجاد میشود. از آنجا که بزاق در دهان با داشتن پادزهرها و ایمنو گلوبولین، مواد بافر و خنثی کننده اسید محلول در آب نقش حفاظتی علیه میکروبهای عامل پوسیدگی دندان و عفونت لثه را دارد، کاهش ترشح آن و خشکی دهان منجر به ایجاد پوسیدگی و انواع عفونت در دهان میشود.
خشکی دهان عوامل مختلفی دارد از جمله افزایش سن، نارسائی غدد بزاقی و مصرف برخی داروها و مواد مخدر .
جستارهای وابسته
منابع
ادامه مطلب
| خستگی مزمن | |
|---|---|
| آیسیدی-۱۰ | G93.3 |
| آیسیدی-۹ | 780.71 |
| دادگان بیماریها | ۱۶۴۵ |
| مدلاین پلاس | 001244 |
| ایمدیسین | med/۳۳۹۲ ped/2795 |
| پیشنت پلاس | خستگی مزمن |
| سمپ | D015673 |
خستگی مزمن به خستگی عمومی بدن اطلاق میشود که به مدت طولانی ادامه داشته باشد. این خستگی در تمام بدن گسترش پیدا کرده و باعث کاهش فعالیت بدنی و توان فرد میشود.
محتویات
علائم
خستگی مزمن میتواند یک یا چند نمونه از نشانههای زیر را داشته باشد:
- درد و خستگی مداوم عضلات
- نداشتن تمرکز در مطالعه یا تکلم
- ضعف حافظه
- سردرد بسیار شدید
- حساس شدن گرههای لنفاوی گردن و زیربغل
- سرفه
عوامل و درمان
خستگی مزمن میتواند بعلت یک یا چند عامل از عوامل زیر بوجود آمده باشد، توجه داشته باشید که هر کدام از درمانهای زیر باید زیر نظر پزشک انجام شود و پزشک با در نظر گرفتن عوامل مختلف میتواند بهترین درمان را برای شما تشخیص دهد.
کم خونی
کم بودن تعداد گلبولهای قرمز خون و هر مشکل خونی دیگر که باعث کم رسیدن اکسیژن به بافتهای بدن و مغز شود.
کمبود منیزیم، زینک، ویتامین د
کمبود منیزیم، زینک و ویتامین د بوسیله آزمایش خون قابل تشخیص است و با قرصهای مکمل قابل جبران است. در هنگام مصرف قرصهای مکمل باید یک ماه فرصت دهید تا اثر ضد خستگی آن مشخص شود. همچنین با قرار گرفتن در مقابل آفتاب ویتامین د بدن تامین میشود.
کبد چرب
بیماری کبد چرب در اثر جمع شدن زیاد چربی در کبد ایجاد میشود و درمان آن کاهش غذاهای سرخ کرده و فست فود و غذاهای با چربی زیاد در برنامه غذایی است. ورزش سرعت درمان را زیاد میکند.
جمع شدن سموم در بدن
خستگی میتواند در اثر جمع شدن سموم در بدن ایجاد شود.
عوامل دیگر
- خواب ناکافی
- غذای ناکافی
- قطع تنفس در خواب
- کمکاری تیروئید
- افسردگی
- عفونت پنهان مجاری ادرار
- بیماریهای قارچی
- دیابت
- بیماریهای قلبی
- حساسیتهای غذایی
- خوردن کافئین زیاد
چند راهکار عمومی
- خوشحال باشید
- از رختخواب خارج شوید
- صبحانه کامل بخورید
- از نور خورشید حداکثر استفاده را بکنید
- تنها نمانید و با افراد مختلف صحبت کنید.
- تعادل زندگی خود را حفظ کنید
- خودتان باشید و نقش بازی نکنید.
- حرکت کنید و هدف داشته باشید.
- محبت و صمیمیت خود را نشان دهید. اجازه دهید که دیگران به شما محبت کنند.
- کینه افراد را از دل دور کنید.
- به خود فرصت دهید و صبور باشید.
- از آنچه از زندگی نصیب شما شده است راضی باشید.
- از خود انتظارات خارج از توان خود نداشته باشید.
- از دیگران خرده نگیرید اینکار از انرژی شما میکاهد.
- با مشاور صحبت کنید.
- مکانیزم اندیشه خود را تغییر دهید.
- به دکتر مراجعه کنید.
جستارهای وابسته
پانویس
منابع
ابن سینا. قانون در طب. جلد اول بخش "خستگیهای بدون علت"
ادامه مطلب
| خروسک | |
|---|---|

نشانه برج کلیسا در گردن یک کودک مبتلا به خروسک که با استفاده از رادیولوژی مشاهده شدهاست.
|
|
| آیسیدی-۱۰ | J05.0 |
| آیسیدی-۹ | 464.4 |
| دادگان بیماریها | ۱۳۲۳۳ |
| مدلاین پلاس | 000959 |
| ایمدیسین | ped/۵۱۰ emerg/۳۷۰ radio/۱۹۹ |
| پیشنت پلاس | خروسک |
| سمپ | D003440 |
خروسک یا کروپ (به انگلیسی: Croup) یا لارنگوتراکئوبرونشیت (laryngotracheobronchitis) به التهاب حلق، نای، برونشهای اصلی اطلاق میشود. به علت تنگ بودن مجاری تنفسی در بچهها ریسک ابتلا به انسداد مجاری هوایی به دلیل تورم والتهاب بیشتر است. لارنگوتراکئوبرونشیت در فصل پاییز و زمستان رخ میدهد و اغلب به فرم خفیف خود محدود شونده، تظاهر مییابد. این بیماری معمولاً در سنین ۶ ماه تا ۳ سال دیده میشود ولی در هر سنی میتواند رخ دهد.[۱] کروپ ویروسی در مردان با نسبت ۳ به ۲ شایعتر است. سن شایع معمولاً در ۲ سالگی است چنانچه یکی از افراد خانواده به این بیماری مبتلا گردد خطر ابتلا سایر افراد خانواده ۱۵ درصد است.[۲] این بیماری معمولاً در اثر آلودگی ویروسی مجرای هوای فوقانی رخ میدهد. این عفونت موجب بروز التهاب در داخل گلو میگردد، که منجر به مشکلات تنفسی و علائمی مانند سرفه به شکل «پارس سگ»، صدای خسخس و گرفتگی صدا میگردد. علائم خروسک ممکن است خفیف، متوسط و یا شدید باشد و معمولاً در هنگام شب تشدید میشوند. این بیماری معمولاً با مصرف استروئید خوراکی و در موارد شدیدتر با مصرف اپینفرین درمان میگردد. در موارد بسیار نادری به بستری در بیمارستان نیاز میگردد.
بیماری خروسک را میتوان بر اساس علائم بالینی تشخیص داد و احتمال بروز علائم ناشی از عوامل شدیدتری همچون اپیگلوتیت و انسداد مجرای هوایی وجود ندارد. بیشتر اوقات نیازی به بررسیهای بیشتر –از جمله آزمایشهای خون، رادیولوژی، و کشت میکروب- نیست. خروسک بیماری شایعی است و در حدود ۱۵٪ از کودکان دیده میشود که بیشتر آنها در سنین ۶ ماه تا ۵-۶ سال قرار دارند. نوجوانان و بزرگسالان به ندرت دچار خروسک میشوند. دیفتری یکی از عوامل عمدهای است که باعث این بیماری میگردد، که این عامل با موفقیت واکسیناسیون، و پیشرفت بهداشت و استانداردهای زندگی در جهان غرب بهبود یافته و به تاریخ پیوسته است.
محتویات
اپیدمیولوژی
حدود ۱۵٪ کودکان در سنین بین ۶ ماه تا ۵-۶ سال به خروسک مبتلا میشوند.[۳][۴] خروسک ۵٪ پذیرش بیمارستانی این گروه سنی را تشکیل میدهد.[۵] در موارد نادر، کودکان سهماهه و ۱۵ ساله هم به خروسک مبتلا میشوند.[۵] مردان ۵۰٪ بیشتر از زنان به این بیماری مبتلا میشوند؛ خروسک در فصل پاییز رایج تر است.[۳]
تاریخچه
واژه croup از فعل croup, در انگلیسی مدرن به معنای "فریاد با صدای گرفته" ریشه میگیرد؛ این نام اولین بار در اسکاتلند برای این بیماری به کار رفت و در قرن ۱۸ رایج شد.[۶] خروسک دیفتریایی از زمان هومر در یونان باستان شناخته شده است. در سال ۱۸۲۶ برتونیو (Bretonneau) تفاوت میان خروسک و خروسک ایجاد شده بواسطه دیفتری را کشف کرد.[۷] این فرانسوی خروسک ویروسی را "faux-croup" نامید، و "croup" را برای بیماری ایجاد شده توسط باکتری عامل دیفتری به کار برد.[۸] خروسک ایجاد شده به دلیل دیفتری تقریباً ناشناخته مانده است چرا که مصونیت موثر در مقابل آن کشف شده است.[۷]
پاتوفیزیولوژی
عفونت ویروسی به التهاب حنجره، نای و مجراهای بزرگ هوا با گلبولهای سفید خون میشوند.[۴] التهاب ممکن است در تنفس مشکل ایجاد نماید.[۴] خروسک معمولاً دارای منشا ویروسی است.[۹][۴] برخی افراد این اصطلاح را برای مواردی چون لارنگوتراکئیت شدید، خروسک اسپاسمودیک، دیفتری حنجره، تراکئیت باکتریایی، لارنگوتراکئوبرونشیت، و لارنگوتراکئوبرونشونومونیت به کار میبرند. دو مورد اول ویروسی بوده و علائم خفیف تری دارند؛ چهار مورد بعدی باکتریایی بوده و معمولاً علائم شدیدتری دارند.[۳]
منشا ویروسی
در ۷۵٪ موارد ویروس پاراآنفلوآنزا، و به خصوص نوع اول و دوم آن، عامل خروسک به شمار میرود.[۵] گاهی اوقات سایر ویروسها هم میتوانند باعث بروز خروسک شوند از جمله آنفلوآنزای Aو B، سرخک، آدنوویروس و ویروس سین سیشیال تنفسی (RSV).[۳] خروسک اسپاسمودیک (حروسک به همراه پارس کردن) نیز عواملی مشابه چون لارنگوتراکئیت شدید دارد، اما فاقد علائم معمول عفونت (از جمله تب، گلوی چرک کرده، و افزایش گلبولهای سفید خون) است.[۳] درمان و پاسخ به درمان اما مشابه هستند.[۵]
منشا باکتریایی
خروسک باکتریایی ممکن است یکی از این موارد باشد: دیفتری حنجره، تراکئیت باکتریایی، لارنگوتراکئوبرونشیت، و لارنگوتراکئوبرونشونومونیت.[۳] دیفتری حنجره در اثر کورینه باکتریوم دیفتری ایجاد میشود، حال آن که تراکئیت باکتریایی، لارنگوتراکئوبرونشیت و لارنگوتراکئوبرونشونومونیت در اثر عفونتی که در ابتدا ویروسی است و سپس باکتربایی میشود ایجاد میگردند. رایج ترین این عوامل باکتریایی عبارتند از استافیلوکوک اورئوس، استرپتوکوک پنومونیه، هموفیلوس آنفلوآنزا، و موراکسلا کاتارالیس.[۳]
علائم و نشانهها
نشانههای خروسک عبارتند از "پارس مانند شدن" سرفه، استریدور (صدایی زیر و شبیه خس خس به هنگام دم)، گرفتگی صدا و سختی تنفس که در هنگام شب تشدید میشوند.[۹] سرفههای پارس مانند معمولاً صدایی مانند صدای فوک و یا شیر دریایی دارند.[۳] گریه میتواند باعث تشدید خس خس شود؛ خس خس میتواند نشاندهنده تنگ شن مجرای هوا گردد. با بدتر شدن خروسک ممکن است از شدت خس خس کاسته شود.[۹] علائم دیگر عبارتند از تب، زکام (علائمی ماشبه علائم سرماخوردگی)، و به داخل فرورفتن پوست میان دندهها.[۹][۱۰] جاری شدن آب دهان و یا ظاهری بیمار معمولاً به دیگر موارد پزشکی مربوط است.[۱۰][۱۱] معاینه بالینی بیماران باریک شدن فضای ساب گلوتیک را نشان میدهد چیزی که در رادیوگرافی با نمای برج کلیسا مشخص میشود. کروپ به ندرت با عوارض جدی همراه است تنها در ۱/۳ تا ۲/۶ درصد از بیماران نیاز به بستری در بیمارستان وجود دارد. مدت بیماری معمولاً ۵ روز است، بعد از کاهش علایم جدی، سرفه خفیف ممکن است همچنان برای چندین روز وجود داشته باشد. یک رابطه بین ابتلا به کروپ و آسم وجود دارد اما اینکه کدامیک عامل دیگری است مشخص نیست. در یک مطالعه در بیماران با تشخیص کروپ ریسک ابتلا به آسم تقریباً ۲ برابر شد.[۱۲]
معاینه
| Feature | Number of points assigned for this feature | |||||
|---|---|---|---|---|---|---|
| ۰ | ۱ | ۲ | ۳ | ۴ | ۵ | |
|
Chest wall retraction |
None | Mild | Moderate | Severe | ||
| استریدور | None |
With agitation |
At rest | |||
| کبودی پوست | None |
With agitation |
At rest | |||
|
Level of consciousness |
Normal | Disoriented | ||||
| Air entry | Normal | Decreased | Markedly decreased | |||
خروسک بر اساس نشانهها و علائم معاینه میگردد.[۴] گام نخست حصول اطمینان از این نکته است که سایر عوامل مسدود کننده مجرایهای هوا دخیل نباشند از جمله اپی گلوتیت، اشیای خارجی، ساب گلوتیک استنوزیس، آنژیوادم، آبسه پشت حلقی و تراکئیت باکتریایی.[۳][۴]
رادیولوژِی گردن معمولاً انجام نمیشود،[۴] اما در صورت انجام شدن رادیولوژی میتوان تنگ شدن نای را مشاهده کرد که چون به شکل برج کلیسااست آن را نشانه برج کلیسا مینامند. در نیمی از موارد نشانه برج کلیسا رخ نمیدهد.[۱۰]
آزمایش خون و کشت ویروس (آزمایش مورد نیاز ویروس) میتواند باعث تحریک غیرضروری مجرای هوا گردد.[۴] در حالیکه کشت ویروسهایی که از طریق مکش مخاط از حلق و بینی (فرایندی که در آن با استفاده از لولهای مخاط را از بینی خارج میکنند) به دست میآیند، هم میتوانند همان عامل را تعیین نمایند. چنین کشتهایی فقط محدود به کاسنی است که تحقیقات را انجام میدهند.[۹] اگر فردی با درمانهای استاندارد معالجه نشد میتوان آزمایشهای بیشتری را انجام داد تا احتمال منشا باکتریایی بررسی گردد.[۳]
- Severity
متداول ترین سیستم برای طبق بندی شدت خروسک امتیاز Westley نام دارد. این تست بیشتر در تحقیقات استفاده میشود تا مراکز درمانی.[۳] این امتیاز مجموع امتیازاتی است که به پنج فاکتور تعلق میگیرد: میزان هوشیاری، کبودی، استریدور، ورودی هواف فرورفتگی پوست میان دندهها.[۳] امتیازی که به هر یک از این پنج فاکتور داده میشود در جدول به سمت راست ثبت شده و امتیاز نهایی عددی بین ۰ تا ۱۷ خواهد بود.[۱۳]
- A total score of ≤ 2 indicates mild croup. The person can have barking cough and hoarseness, but there is no stridor (wheezing) at rest.[۵]
- A total score of 3–5 is classified as moderate croup — the person has wheezing, with few other signs.[۵]
- A total score of 6–11 is severe croup. It also presents with obvious stridor, but also chest wall indrawing.[۵]
- A total score of ≥ 12 means respiratory failureis possible. The barking cough and wheezing may no longer be present at this stage.[۵]
۸۵٪ کودکانی که به اورژانس میروند بیماری خفیفی دارند؛ خروسک شدید به ندرت اتفاق میافتد (<1%).[۵]
پیشگیری
مصونیت بخشی (واکسن) در برابر آنفلوآنزا و دیفتری میتواند از بروز خروسک جلوگیری نماید[۳]
درمان
بسیاری از بیماران با علایم خفیف میتوانند به صورت سرپایی و در خانه درمان شوند. ولی در صورت بروز هر یک از علایم مانند کبود شدن لبها، ناخن، هر گونه اختلال تنفسی، آبریزش از دهان و یا اختلال در بلع، علایم گیجی و بیقراری و عدم بهبود علایم درمانهای تخصصی تر انجام میشود. در بیماران با علایم سیانوز، رنگ پریدگی اندامها، کاهش سطح هوشیاری و یا علایم افزایش کار تنفسی ناشی از دیسترس تنفسی درمان با اکسیژن شروع میشود. در کروپ با منشا باکتریال باید درمان با آنتی بیوتیک آغاز شود. چنانچه استریدور در حالت استراحت در بیمار وجود دارد تازمان بهبود استریدور پزشک بیمار را در بیمارستان بستری میکند.
درمان با استروئید در بهبود استریدور مؤثر است. استروئید استنشاقی اغلب مورد استفاده قرار میگیرند. پردنیزولون خوراکی با دوز ۱ میلیگرم در هر کیلوگرم وزن اغلب مؤثر است. در یک آزمون تصادفی محققان کشف کردند که دگزامتازون با دوز ۰/۶ میلیگرم در هر کیلوگرم وزن در سرعت بهبود علایم کروپ خفیف موثر بودهاست. یک مطالعه همگروهی نشان داد که درمان با استرویید در کاهش علایم، بستری مجدد، کاهش مدت زمان بستری در بیمارستان و کاهش نیاز به درمان با اپینفرین موثر است. درمان استاندارد در این بیماری استنشاق بخار مرطوب است.[۱۴]
کودکان مبتلا به خروسک را باید تا جای ممکن آرام نگه داشت.[۴] استروئیدها به صورت روتین تجویز شده و در موارد شدید از اپی نفرین استفاده میشود.[۴] کودکان با سطح اکسیژن (مقدار اکسیزن محلول در خون) زیر ۹۲٪ باید اکسیژن دریافت کنند.[۳] و افرادی که خروسک شدید دارند را میتوان جهت نظارت بیشتر در بیمارستان بستری کرد.[۱۰] اگر به اکسیژن نیاز باشد، میتوان از روش "مجاورتی" نیز استفاده کرد (نزدیک نگاه داشتن منبع اکسیژن به صورت کودک)، چرا که بیقراری کمتری در مقایسه با استفاده از ماسک اکسیژن ایجاد مینماید.[۳] کمتر از ۰٫۲٪ افراد نیازمند لوله نای میشوند (لولهای که در مجرای هوا قرار داده میشود).[۱۳]
استروئیدها
کورتیکوستروئیدهایی همچون دگزامتازون و بودزونید را میتوان برای درمان خروسک به کار برد.[۱۵] پس از شش ساعت بهبود قابل توجهی دیده خواهد شد.[۱۵] با اینکه میتوان این داروها را از طرق خوراکی (دهان)، غیرخوراکی (تزریق)، و یا از طریق تنفسی دریافت کرد، مصرف خوراکی ترجیح داده میشود.[۴] معمولاً یک دوز کافی بوده و مصرف آن اکثر اوقات کاملاً امن خواهد بود.[۴] دکزامتازون با دوزهای ۰٫۱۵، ۰٫۳ و ۰٫۶ mg/kg همه به یک مقدار تاثیر دارد.[۱۶]
اپی نفرین
خروسک متوسط تا شدید را میتوان با افشانه اپی نفرین التیام بخشید (محلولی استنشاقی که مجرای هوا را باز میکند).[۴] در حالیکه اپی نفرین معمولاً شدت خروسک را طی ۱۰ تا ۳۰ دقیقه کاهش میدهد، اثرات ان تنها تا دو ساعت باقی میماند.[۹][۴] اگر پس از گذشت ۲ تا ۴   ساعت پس از درمان حال کودک بهبود یافت و مشکلی پیش نیامد، میتوان او را از بیمارستان مرخص نمود.[۹][۴]
سایر درمانها
درمانهای دیگری نیز برای خروسک مورد مظالعه قرار گرفتهاند اما شواهد کافی مبنی بر مفید بودن آنها موجود نیست. تنفس بخار داغ و یا هوای مرطوب نوعی خوددرمانی سنتی است، اما مطالعات بالینی شواهدی از تاثیرگذاری آن به دست نیاوردهاند. ،[۳][۴] and currently it is rarely used. و این شیوه در حال حاضر به ندرت استفاده میشود.[۸] استفاده از شربتهای سرفه که معمولاً حاوی دکسترومتورفان و یا گایافنزین هستند نیز توصیه نمیشود.[۹] While breathing heliox (a mixture of helium and oxygen) to decrease the work of breathing has been used in the past, there is very little evidence to support its use.[۱۷] از آنجایی که خروسک معمولاً ویروسی است آنتی بیوتیکها اغلب استفاده نمیشوند مگر آنکه عفونت باکتریایی باشد.[۹] استفاده از آنتی بیوتیکهایی چون ونکومایسین و سفوتاکسیم برای عفونتهای باکتریایی توصیه میشود.[۳] در موارد شدید مرتبط با آنفلوآنزا A و B، آنتی ویروسهای گروه مهارکننده نوروآمینیداز را میتوان استفاده کرد.[۳]
پیش آگهی
خروسک ویروسی معمولاً یک بیماری کوتاه مدت است؛ خروسک به ندرت موجب مرگ در اثر اختلالات تنفسی و یا ایست قلبی میگردد.[۹] علائم آن معمولاً طی دو روز بهبود مییابند اما ممکن است بین چهار تا هفت روز تداوم پیدا کنند.[۵] عوارض غیرمعمول دیگر ممکن است شامل تراکئیتهای باکتریایی، ذات الریه، و ادم ریه گردد.[۵]
References
- «Laryngotracheobronchitis». بازبینیشده در ۷ ژانویه ۲۰۱۲.
- «Croup and Its Treatment». بازبینیشده در ۷ ژانویه ۲۰۱۲.
- Cherry JD (2008). "Clinical practice. Croup". N. Engl. J. Med. 358 (4): 384–91. doi:10.1056/NEJMcp072022. PMID 18216359.
- Everard ML (February 2009). "Acute bronchiolitis and croup". Pediatr. Clin. North Am. 56 (1): 119–33, x–xi. doi:10.1016/j.pcl.2008.10.007. PMID 19135584.
- Johnson D (2009). "Croup". Clin Evid (Online) 2009. PMC 2907784. PMID 19445760.
- Online Etymological Dictionary, croup. Accessed 2010-09-13.
- Feigin, Ralph D. (2004). Textbook of pediatric infectious diseases. Philadelphia: Saunders. p. 252. ISBN 0-7216-9329-6.
- Marchessault V (November 2001). "Historical review of croup". Can J Infect Dis 12 (6): 337–9. PMC 2094841. PMID 18159359.
- Rajapaksa S, Starr M (May 2010). "Croup – assessment and management". Aust Fam Physician 39 (5): 280–2. PMID 20485713.
- "Diagnosis and Management of Croup" (PDF). BC Children’s Hospital Division of Pediatric Emergency Medicine Clinical Practice Guidelines.
- «(Croup Viral laryngotracheobronchitis)». بازبینیشده در ۷ ژانویه ۲۰۱۲.
- W. Steven Pray, PhD, DPh. «Croup and Its Treatment». بازبینیشده در ۷ ژانویه ۲۰۱۲.
- Klassen TP (December 1999). "Croup. A current perspective". Pediatr. Clin. North Am. 46 (6): 1167–78. doi:10.1016/S0031-3955(05)70180-2. PMID 10629679.
- . http://www.medscape.com/viewarticle/542486.
- Russell KF, Liang Y, O'Gorman K, Johnson DW, Klassen TP (2011). Klassen, Terry P, ed. "Glucocorticoids for croup". Cochrane Database Syst Rev 1 (1): CD001955. doi:10.1002/14651858.CD001955.pub3. PMID 21249651.
- Port C (April 2009). "Towards evidence based emergency medicine: best BETs from the Manchester Royal Infirmary. BET 4. Dose of dexamethasone in croup". Emerg Med J 26 (4): 291–2. doi:10.1136/emj.2009.072090. PMID 19307398.
- Vorwerk C, Coats T (2010). Vorwerk, Christiane, ed. "Heliox for croup in children". Cochrane Database Syst Rev 2 (2): CD006822. doi:10.1002/14651858.CD006822.pub2. PMID 20166089.
منابع
- دورلند فرهنگ پزشکی.
ادامه مطلب
| خار پاشنه زیرین | |
|---|---|

خار پاشنه درعکسبرداری پرتو ایکس
|
|
| آیسیدی-۱۰ | M77.3 |
| آیسیدی-۹ | 726.73 |
| آیسیدی-اُ: | ertefe |
| اُمیم | doloconease |
| دادگان بیماریها | 10467 |
| سمپ | D036982 |
خار پاشنه (به انگلیسی: Calcaneal Spur) یا خار زیرین پاشنه یکی از ریشههای برجسته دردهای پیرامون پاشنه است خود این خار در حالت سرشتی، به گونه برجستگی استخوانی کوچکی درمحل چسبندگی آرنگ کف پا Plantar Fascia به استخوان پاشنه هست. در پی کوشندگی بسیار و راهپیمایی دراز و نیز در کسان فربه با پدید آوردن تب وتاب آرنگ کف پا، این خار برانگیخته شده و با رسوب کلسیم برجستگی بیشتری یافته ودردناک میگردد. این خار در عکسبرداری پرتو ایکس از پاشنه به روشنی آشکار میگردد. خار پشتی پاشنه در بخش پشت پاشنه و در جای چسبیدن تاندون آشیل پدید میآید و با اینکه کمتر از خار زیرین دیده میشود ولی در پی فشارهای پدید آمده و پیاده روی دراز و نیز در برخی بیماریها دردناک میگردد.
نشانهها
نشانهها بیماری به گونه درد زیر پاشنه پا در آغاز راه رفتن، بهویژه درد هاونگاهی(صبحگاهی) رخ میدهد. خم کردن پا به بالا Dorsiflexion درد را افزایش میدهد.
درمان
درمان دارای آرامش و کاهش کوشندگی راه رفتن و نیز بهره گیری از کفی ویژه خار پاشنه ، پوشیدن کفش طبی (دارای سه تا پنج سانتیمتر پاشنه) و تجویز داروهای ضد التهاب است. با دنبال داشتن درد، تزریق داروهای کورتیکواستروئید در کف پا یا جراحی بیماری را درمان میکند.
منابع
- Medline Plus. «(Calcaneal Spur(Plantar Fasciitis». بازبینیشده در 12 Aug 2012.
- «Heel Spur information».
ادامه مطلب
حاملگی طول کشیده یا حاملگی پست ترم طول دوران حاملگی از ۴۲ هفته یا ۲۹۴ روز از اولین روز از آخرین قاعدگی بیشتر میشود.در حاملگی طول کشیده، کم بودن مایع آمنیون یافته ای شایع است کاهش حجم مایع آمنیون جنین را در معرض خطر اختلالات مربوط به بند ناف قرار میدهد.
محتویات
علل
- تخمین اشتباه سن بارداری شایعترین علت حاملگی طول کشیده است
- علل هورمونی (مانند کمبود سولفاتاز جفتی نوعی اختلال وابسته به کروموزوم x، که جنین های پسر را گرفتار میکند در چنین حالتی جفت نمیتواند استروژن بسازد از این رو حاملگی طول میکشید).
- سابقه حاملگی طول کشیده
- سن پایین مادر
- اولین زایمان
- مولتی پاریته
عوارض
عوارض جنینی
- بزرگ شدن بیش از حد جنین که با دیستوشی زایمان همراه است
- خطر بلع مدفوع توسط جنین
- آسیب دیدگی جنین
- کاهش مایع آمنیون
- اختلالات ضربان قلب جنین حین زایمان
- مرگ جنین
- چروک پوست جنین(به این حالت پیری جنین میگویند)
عوارض مادری
- آسیب به بافت مسیر زایمان ناشی بزرگ بودن جنین
- خونریزی بیشتر
منابع
Gibbs، Ronald S.; Karlan، Beth Y.; Haney، Arthur F.; Nygaard، Ingrid E .Danforth's Obstetrics and Gynecology، ۱۰th Edition
ادامه مطلب
| حاملگی نابجا Ectopic pregnancy | |
|---|---|

|
|
| آیسیدی-۱۰ | O00 |
| آیسیدی-۹ | 633 |
| دادگان بیماریها | 4089 |
| مدلاین پلاس | 000895 |
| ایمدیسین | med/3212 emerg/478 radio/231 |
| پیشنت پلاس | حاملگی خارجرحمی |
| سمپ | D011271 |
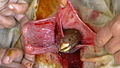
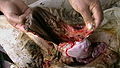
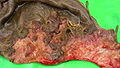
حاملگی خارج رحمی (Ectopic pregnancy) زمانی رخ میدهد که تخمک بارور در جایی بهجز دیواره رحم کاشته شود.
گاهی تخمک بارور شده به سوی رحم نمیرود و برای نمونه در بین راه درون لوله فالوپ (لوله رحم) لانه گزینی نموده و آغاز به رشد میکند و یا به هیچ وجه وارد لولهٔ فالوپ نمیشود و در بخش لگن و داخل حفره صفاقی آغاز به رشد میکند، که به این حالتها حاملگی نابجا میگویند.
حاملگی نابجا اصولاً به زایمان طبیعی نوزاد زنده نمیانجامد و به محض تشخیص باید جنین خارج شود در صورت تاخیر در تشخیص و درمان احتمال شوک و مرگ مادر وجود دارد.
عوامل افزایش دهنده خطر ابتلا
- استفاده از دستگاه جلوگيري از حاملگي كه داخل رحم قرار می گیرد. (آي.يو.دي).
- داشتن سابقه عفونتهاي شكمي يا لگني
- وجود چسبندگيها (رشتههاي بافت جوشگاهي) در اثر اعمال جراحي قبلي
- سابقه حاملگي در لولههاي رحمي وجود داشته باشد.
- سابقه جراحي بر روي لولههاي رحمي يا رحم از قبل وجود داشته باشد.
- سابقه آندومتريت (التهاب آندومتريوم، بافت پوشاننده سطح داخلي رحم) در بیمار باشد.
- وجود ناهنجاري در رحم دیده شده باشد.[۱]
نگارخانه
منابع
ادامه مطلب