| شاگاس | |
|---|---|
|
|
| آیسیدی-۱۰ | B57 |
| آیسیدی-۹ | 086 |
| دادگان بیماریها | ۱۳۴۱۵ |
| مدلاین پلاس | 001372 |
| ایمدیسین | med/327 |
| پیشنت پلاس | بیماری شاگاس |
| سمپ | D014355 |
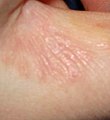
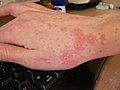
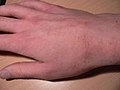
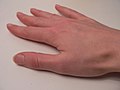
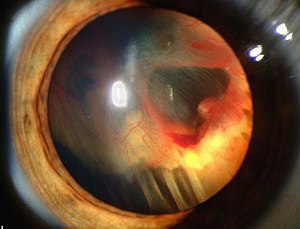
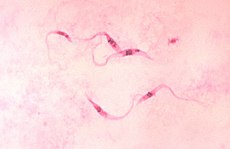
شاگاس (به انگلیسی: Chagas disease)، یا تریپانوزومیازیس آمریکایی، یک بیماری انگلی استوایی ناشی از پروتوزوآ است.[۱] راه اصلی انتقال این بیماری از راه نیش حشراتی به نام ساس بوسهزن است.[۱] علائم این بیماری در طول عفونت تغییر میکنند. در مرحله اول، علائم معمولاً بروز نمیکنند یا خفیف هستند و شامل این موارد میشوند: تب، غدد لنفاوی متورم، سردرد یا تورم در ناحیه گزش.[۱] بعد از گذشت ۱۲–۸ هفته، بیماران وارد مرحله مزمن بیماری شده و در ۷۰–۶۰ درصد موارد علائم دیگری نمایان نمیشود.[۲][۳] علائم این بیماری ۱۰ تا ۳۰ سال بعد از عفونت اولیه در ۳۰ تا ۴۰٪ باقیمانده بروز میکند.[۳] این علائم شامل بزرگشدن بطن در ۲۰ تا ۳۰٪ افراد است که منجر به نارسایی قلبی میشود.[۱] ممکن است بزرگشدن مری یا انبساط روده بزرگ در ۱۰٪ افراد رخ دهد.[۱]
T. cruzi معمولاً از طریق خونخوراکی «ساسهای بوسهزن» به انسان و سایر پستانداران سرایت میکند.[۴] این حشرات دارای نامهای محلی زیادی از جمله vinchuca در آرژانتین، بولیوی، شیلی و پاراگوئه؛ barbeiro (آرایشگر) در برزیل، pito در کلمبیا، chinche در آمریکای مرکزی و chipo در ونزوئلا میباشد. این بیماری میتوانداز طریق انتقال خون، پیوند اندام، خوردن غذای آلوده شده توسط انگل و از مادر به نوزاد نیز شیوع پیدا کند.[۱] تشخیص زودهنگام به وسیله یافتن انگل در خون توسط میکروسکوپ انجام میگیرد.[۳] بیماریهای مزمن توسط یافتن پادتن T. cruzi در خون تشخیص داده میشوند.[۳]
پیشگیری معمولاً به وسیله از بین بردن ساسهای بوسهزن و جلوگیری از گزیده شدن توسط آنها صورت میگیرد.[۱] سایر اقدامات پیشگیرانه شامل آزمایش خون مورد استفاده برای انتقال میباشد.[۱] تا سال ۲۰۱۳ هیچ واکسنی ساخته نشده است.[۱] عفونتهای اولیه به وسیله بنزنیدازول یا نیفورتیموکس قابل درمان میباشد.[۱] در اکثر مواقع، این داروها در صورتی که در مراحل اولیه استفاده شوند باعث درمان بیمار میشوند، اما هرچه از مدت بیماری شاگاس بگذرد اثر آنها کمتر میشود.[۱] ممکن است این داروها هنگام استفاده در بیماریهای مسری باعث کاهش یا جلوگیری از پیشرفت علائم مرحله آخر شوند.[۱] بنزنیدازول و نیفورتیومکس باعث به وجود آمدن اثرات جانبی موقت مانند اختلالات پوستی، مسمومیت مغز و مشکلات سیستم گوارشی در نزدیک به ۴۰٪ بیماران[۱] شود.[۲][۵][۶]
برآورد میشود ۷ تا ۸ میلیون نفر، که اغلب در مکزیک، آمریکای مرکزی و آمریکای جنوبی زندگی میکنند دچار بیماری شاگاس باشند.[۱] تلفات این بیماری تا سال ۲۰۰۶ حدود ۱۲٬۵۰۰ نفر بوده است.[۲] اغلب کسانی که دچار این بیماری میشوند افراد فقیر هستند[۲] و بیشتر افرادی که دچار این بیماری هستند از بیماری خود اطلاع ندارند.[۷] جابجاییهای جمعیتی در مقیاس بزرگ مناطقی که بیماری شاگاس در آنها یافت شده است را افزایش داده است و کشورهای اروپایی و آمریکا اکنون شامل این مناطق هستند.[۱] این مناطق همچنین شاهد افزایش موارد ابتلاء به این بیماری در سالهای منتهی به ۲۰۱۴ بوده است.[۸] این بیماری برای نخستین بار در سال ۱۹۰۹ توسط کارلوس شاگاس تشریح شد و نام او را بر این بیماری گذاشتند.[۱] بیماری شاگاس بر بیش از ۱۵۰ حیوان دیگر تأثیر میگذارد.[۲]
جستارهای وابسته
ادامه مطلب
| دادهها در دیگر منابع | |
|---|---|
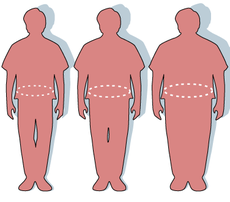
مقایسه ابعاد انسان به ترتیب معمولی، اضافه وزن، چاق
|
|
| آیسیدی-۱۰ | E66 |
| آیسیدی-۹ | 278 |
| دادگان بیماریها | ۹۰۹۹ |
| مدلاین پلاس | 003101 |
| ایمدیسین | med/۱۶۵۳ |
| سمپ | C23.888.144.699.500 |
چاقی وضیعت پزشکی است که بافت چربی بیش از حد طبیعی در بدن فرد انباشته شده باشد. انباشت بیش از حد بافت چربی میتواند باعث پسرفت شاخصهای سلامتی، از جمله کاهش میانگین طول عمر و/یا کاهش کیفیت زندگی گردد.[۱][۲] شایعترین روش برای تخمین چاقی استفاده از شاخص توده بدن (BMI) است. شاخصی که با تقسیم کردن وزن شخص بر حسب کیلوگرم بر توان دوم قد وی بر حسب متر به دست میاید. طبق تعریف هنگامی که شاخص توده بدن از ۳۰ (kg/m^۲) بیشتر شود، ۳۰ kg/m۲، آن فرد چاق محسوب میشود.[۳]
دلایل متنوعی برای علت چاقی ارائه شده است. اما مهمترین علت موثر در چاقی و اضافه وزن، عبارت است از تمایل بدن ما برای ذخیره انرژی بصورت چربی این تمایل به صورت تکاملی به انسان امروزی به ارث رسیده است. هزاران سال پیش، اجداد انسان امروزی به دلیل نحوه تغذیه که عبارت بود از دورههای پرخوری، و انتظار طولانی مدت برای پیدا کردن دوباره غذا، توانایی ذخیریه انرژی به صورت بافت اضافه چربی را به دست آوردند. مکانیسم و عوارض چاقی wikirahnama.com
مرض چاقی احتمال ابتلا به بیماریهای گوناگون، به خصوص بیماریهای قلبی، دیابت نوع دوم، آپنه مسدود کننده خواب، انواع مشخصی از سرطان، آرتروز استخوان[۲] و آسم[۴][۲][۵] را افزایش میدهد. مرض چاقی بیشتر به وسیله ترکیب بیش از اندازه انرژی غذایی ورودی، تحرکات بدنی کم، و استعداد ژنتیکی، ایجاد میشود. هرچند اندک مواردی در ابتدا به وسیله ژن، اختلالات غدد درون ریز، داروها یا امراض روانی ایجاد میشوند. به عنوان شاهدی بر این نظریه، برخی از افراد چاق با وجود کم غذا خوردن، به دلیل محدود بودن متابولیسم کند بدن، دچار افزایش وزن میگردند. به طور میانگین، افراد چاق میزان مصرف انرژی بیشتری نسبت به همتایان لاغر خود دارند که این امر به دلیل میزان انرژی لازم برای نگهداری کردن از بدنی که دارای اضافه وزن است، میباشد. .[۶][۷]رژیم غذایی و تمرینات ورزشی راه حلهای اصلی مرض چاقی میباشند. کیفیت رژیم غذایی را میتوان با کاهش مصرف غذاهای پرانرژی، مانند غذاهای پرچرب و شیرین، و همچنین استفاده بیشتر از غذاهای گیاهی رژیمی، افزایش داد. داروهای ضد چاقی ممکن است جهت کاهش اشتها یا جلوگیری از جذب چربی، در کنار یک رژیم غذایی مناسب استفاده شوند. اگر رژیم غذایی، ورزش و دارو مؤثر نباشند، بالن شکمی میتواند به کاهش وزن کمک کند؛ یا ممکن است جراحی برای کاهش حجم شکم و / یا طول روده، به جهت ایجاد سیری زودرس و کاهش توانایی جذب مواد مغزی، انجام گیرد.[۸][۹]
مرض چاقی، با افزایش شیوع در بزرگسالان و کودکان، یکی از عمده ترین علل قابل پیشگیری مرگ و میر در سرتاسر جهان میباشد، و صاحب نظران آن را به عنوان یکی از جدی ترین مشکلات سلامت عمومی در قرن بیست و یکم میدانند.[۱۰] مرض چاقی در بسیاری از مناطق مدرن جهان، (مخصوصا درجهان غرب) به عنوان لکه دار شدن شناخته میشود؛ با این وجود در گذشته در بسیاری از موارد چاقی به عنوان سمبول توانگری و باروری شناخته می شده است و هم اکنون نیز در برخی نقاط جهان این عقیده وجود دارد.[۲][۱۱]
محتویات
دسته بندی
"مرض چاقی" عبارت است از یک سری شرایط پزشکی که چربی اضافی بدن به صورت وسیع انباشته شده و ممکن است اثراتی زیان بار بر سلامتی داشته باشد.[۱] مرض چاقی به وسیله شاخص جرم بدن و ارزیابیهای بیشتر از شرایط توزیع چربی به وسیله نسبت کمر-کفل و فاکتورهای کلی وضعیت خطرپذیری قلبی-عروقی تعریف میشود.[۱۲][۱۳] BMI به شدت به دو عامل مقدار درصد چربی بدن و مقدار مطلق چربی بدن وابسته میباشد.[۱۴]
در کودکان وزن مناسب با توجه به سن و جنسیت متفاوت میباشد. مرض چاقی در کودکان و نوجوانان را، نمیتوان با یک عدد معین، مشخص کرد؛ اما با توجه به گروههای تجربی نرمال، اصولا مرض چاقی با BMI بزرگتر از ۹۵ درصد مشخص میگردد.[۱۵] اطلاعات مرجعی که این درصدها را دربر دارند، از تاریخ ۱۹۶۳ تا ۱۹۹۴ ثبت شدهاند و از این روی دربر گیرنده اثرات افزایش وزنهای اخیر نمیباشد.[۱۶]
| BMI | طبقهبندی |
|---|---|
| < ۱۸٫۵ | کمبود وزن |
| ۱۸٫۵–۲۴٫۹ | وزن طبیعی |
| ۲۵٫۰–۲۹٫۹ | افزایش وزن |
| ۳۰٫۰–۳۴٫۹ | درجه ۱ چاقی |
| ۳۵٫۰–۳۹٫۹ | درجه ۲ چاقی |
| ≥ ۴۰٫۰ | درجه ۳ چاقی |
BMI با تقسیم کردن وزن شخص مورد نظر بر مجذور قد وی محاسبه شده، و در هر دو سیستم متریک یا سیستم آمریکایی بدین صورت بیان میشود:
متریک:: 
-
سیستم اندازهگیری آمریکا و امپریال:

زمانی که وزن شخص مورد نظر بر حسب  پوند میباشد، قد وی بر حسب
پوند میباشد، قد وی بر حسب 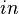 اینچ خواهد بود.
اینچ خواهد بود.
کلی ترین تعریف استفاده شده در سال ۱۹۹۷ توسط سازمان جهانی بهداشت ارائه شده و در سال ۲۰۰۰ منتشر شد. مقادیر ارائه شده، در جدول سمت راست قرار دارند.[۳] انجام برخی اصلاحات در تعاریف WHO برای برخی بدنهای خاص صورت گرفته است. در تقسیم بندیهای مربوط به جراحی، دسته III چاقی نیز به دسته بندیهای اخیر اضافه شده، که بحث بر سر مقادیر دقیق دادههای آن، کماکان ادامه دارد.[۱۷]
- به ازای BMI ≥ ۳۵ یا BMI ≥ ۴۰ "چاقی شدید"
- به ازای BMI ≥ ۳۵ یا BMI ≥ ۴۰–۴۴٫۹یا BMI ≥ ۴۹٫۹"چاقی مرضی"
- به ازای BMI ≥ ۴۵ یا BMI ≥ ۵۰ "چاقی مفرط"
از آن جا که آسیاییها به دلیل داشتن BMI کمتر از سفید پوستان دچار رشد منفی سلامتی میباشند، برخی کشورها معنی دیگری برای مرض چاقی در نظر گرفتهاند. چنان که در ژاپن مرض چاقی به عنوان هر BMI بیشتر از ۲۵ تعریف میشود[۱۸] در حالیکه در چین برای آن عدد بزرگتر از ۲۸ ملاک است.[۱۹]
تأثیر بر سلامتی
وزن زیاد بدن عامل بیماریهای متفاوتی میباشد، به خصوص بیماریهایی از قبیل: بیماری قلبی-عروقی، دیابت نوع دوم، آپنه مسدودکننده خواب، انواع خاصی از سرطان، آرتروز و آسم[۲۰].[۲][۵] در نتیجه مرض چاقی به عنوان عامل کاهش عمر متوسط شناخته میشود.[۲] براساس آمار موجود، میزان مرگ و میر ناشی از چاقی از مجموع مرگ و میر ناشی از چهار سرطان شایع ریه، سینه، روده و پروستات بیشتر است.[۲۱]
مرگ و میر
 |
 |
|
|
Relative risk of death over 10 years for White men (left) and women (right) who have never smoked in the United States by BMI.[۲۲]
|
||
مرض چاقی به عنوان یکی از علل قابل پیشگیری مرگ و میر در سرتاسر جهان شناخته میشود.[۱۰][۲۳][۲۴] مطالعات وسیع آمریکاییها و اروپاییها نشان داده است که احتمال مرگ در BMI ۲۰–۲۵ kg/m۲،[۲۲][۲۵] در افراد غیر سیگاری، و BMI ۲۴–۲۷ kg/m۲ در افراد سیگاری، در کمترین حالت خود قرار دارد. در افراد سیگاری با افزایش در مقدار هر دو مورد BMI و استعمال سیگار، خطر افزایش مییابد.[۲۶][۲۷] BMI بیش از ۳۲ در میان زنانی که سابقه بیش از ۱۶ سال پریود را دارند، باعث دو برابر شدن میزان مرگ و میر میشود.[۲۸] در آمریکا تخمین زده شده است چاقی منجر به افزایش ۱۱۱۹۰۰ تا ۳۶۵۰۰۰ مرگ و میر در طول یک سال شده است[۲]،[۲۴] این در حالی است که یک میلیون (۷٫۷٪) از مرگ و میر اروپا مربوط به اضافه وزن میباشد.[۲۹][۳۰] به طور متوسط، چاقی طول عمر را حدود ۶ تا ۷ سال کاهش میدهد:[۲][۳۱] BMI بین ۳۰ تا ۳۵ متوسط طول عمر را بین ۲ تا ۴ سال کاهش میدهد،[۲۵] در حالی که چاقی شدید (BMI بیشتر از ۴۰) متوسط طول عمر را حدود ۱۰ سال کاهش میدهد.[۲۵]
بیماری
چاقی خطر بسیاری از وضعیتهای فیزیکی و ذهنی را افزایش میدهد. این همایندیهای مرضی اغلب به صورت سندرم متابولیک،[۲] نشان داده میشوند که ترکیبی است از اختلالات پزشکی شامل: دیابت نوع دوم، فشار خون بالا، بالا بودن کلسترول خون و بالا بودن تری گلیسرید خون.[۳۲] بر اساس یک گزارش که در انگلیس تهیه شده است، سطوح در حال افزایش چاقی و وزن های غیر سالم می تواند با 670 هزار مورد اضافی سرطان در 20 سال آینده ارتباط داشته باشد.[۳۳]
این دشواریها یا به طور مستقیم در اثر چاقی به وجود میآیند یا به طور غیرمستقیم به مکانیزمهایی مربوط میشوند که دارای یک علت مشترک نظیر رژیم غذایی ضعیف یا یک سبک زندگی بی تحرک هستند. شدت ارتباط بین چاقی و وضعیتهای خاص متفاوت است. یکی از قوی ترین آنها ارتباط با دیابت نوع دوم است. چربی زیاد بدن در ۶۴٪ موارد در مردان و در ۷۷٪ موارد در زنان علت دیابت است.[۳۴]
پیامدهای سلامتی در دو طبقه بزرگ قرار میگیرند: آنهایی که به اثرات افزایش توده چربی مربوط میشوند (نظیر آرتروز، آپنه انسدادی در خواب، بدنامی اجتماعی) و آنهایی که دلیلشان افزایش تعداد سلولهای چربی (دیابت، سرطان، بیماری عروق قلب، بیماری کبد چرب غیرالکلی) است.[۲][۳۵] افزایش چربی بدن باعث تغییر پاسخ دهی بدن به انسولین و در نتیجه مقاومت در برابر انسولین میگردد. چربی انباشته همچنین یک حالت قابلیت تشدید التهاب، ایجاد میکند[۳۶][۳۷] و یک حالت قابلیت تشدید لخته.[۳۵][۳۸]
حوزه پزشکی! وضعیت! حوزه پزشکی! وضعیت!
تناقض بقا
اگرچه شواهد موجود مؤید پیامدهای منفی چاقی در اکثر افراد جامعه است، در برخی از زیرگروهها با افزایش BMI ظاهراً سلامتی هم ارتقا یافته است، پدیدهای که با عنوان تناقض بقای چاقی شناخته میشود.[۶۰] این تناقض اولین بار در سال ۱۹۹۹ در افراد چاق و دارای اضافه وزن که تحت همودیالیز قرار داشتند تعریف شد،[۶۰] و پس از آن در افراد دارای نارسایی قلبی و بیماری سرخرگ محیطی نیز مشاهده شده است (PAD).[۶۱]
در افرادی که دارای نارسایی قلبی بودند، آنهایی که دارای BMI بین ۳۰٫۰ و ۳۴٫۹ بودند نسبت به کسانی که وزن عادی داشتند کمتر دچار مرگ شدند. این امر به این حقیقت مربوط میشود که افراد هرچه بیشتر بیمار میشوند بیشتر کاهش وزن پیدا میکنند.[۶۲] نتایج مشابهی در سایر انواع بیماریهای قلبی به دست آمده است. در افراد دارای چاقی کلاس I و بیماری قلبی، سایر مشکلات قلبی نسبت به افراد دارای وزن عادی که بیماری قلبی هم دارند بیشتر نیست. با این حال، در افرادی که دارای درجات بالاتر چاقی هستند، خطر سایر رویدادها بیشتر است.[۶۳][۶۴] حتی پس از جراحی کنارگذر قلب، هیچ گونه افزایشی در مرگ و میر افراد چاق و دارای اضافه وزن مشاهده نشده است.[۶۵] یک مطالعه نشان داد که بقای بهتر میتواند این طور توصیف شود که افراد چاق پس از رویداد قلبی بیشتر درمان میشوند.[۶۶] یک مطالعه دیگر نشان داد که اگر کسی بیماری انسداد مزمن ریوی (COPD) را در افرادی که دارای PAD هستند در نظر بگیرد، مزایای چاقی از بین میرود.[۶۱]
علتها
در سطح فردی به نظر میرسد که ترکیبی از دریافت انرژی غذایی بیش از حد و کمبود فعالیت بدنی دلیل اغلب موارد چاقی است.[۶۷] موارد بسیاری محدودی در درجهٔ اول به دلایل ژنتیک، پزشکی، یا بیماری روانی میباشد.[۶۸] از سوی دیگر، به نظر میرسد که افزایش نرخ چاقی در سطح اجتماعی به دلیل رژیمهای کاملاً در دسترس و خوشطعم،[۶۹] وابستگی بیشتر به خودرو، و خطوط تولید ماشینی میباشد.[۷۰][۷۱] علل روانی نیز می تواند در افزایش وزن و چاقی موثر باشد. پژوهشگران دانشگاه کورنل دریافتند که محیط در هم ریخته، نامرتب و شلوغ در افزایش وزن بدن نقش دارد، اگر آشپزخانه کثیف و نامرتب باشد، احتمال این که به غذاهای پرکالری هجوم ببرید، بیشتر می شود که این خود تناسب اندام و سلامتی را در معرض خطر قرار می دهد.[۷۲]
مطالعهای که در سال ۲۰۰۶ انجام شد، ده عامل احتمالی مؤثر بر افزایش چاقی در دوران اخیر را شناسایی کرده است: (۱) خواب ناکافی، (۲) مختل کنندههای غدد درونریز (آلوده کنندههای محیطی که در سوخت و ساز لیپید دخالت میکنند)، (۳) تغییرپذیری کاهش یافته در دمای محیط، (۴) کاهش میزان دخانیات، زیرا استعمال دخانیات اشتها را کم میکند، (۵) افزایش استفاده از داروهایی که میتواند موجب اضافه وزن شود (مثلاً]]آرام بخشهای ناهمگون[[)، (۶) رشد نسبی نژاد و گروههای سنی که سنگین وزنتر هستند، (۷) بارداری در سنین بالاتر (که ممکن است موجب استعداد چاقی در بچهها شود)، (۸) فاکتورهای ریسک]]وراژنتیک[[که با گذر نسلها منتقل میشوند، (۹) انتخاب طبیعی برای بیامای بالاتر، و (۱۰) جفتگزینی که منجر به افزایش تمرکز فاکتورهای ریسک چاقی میشود (این کار با افزایش واریانس جمعیت در وزن باعث افزایش افراد چاق میشود).[۷۳] در حالیکه شواهد محکمی در تأیید تأثیر این مکانیزمها بر افزایش گسترش چاقی وجود دارد، شواهد هنوز هم قاطع نیست، و نویسندگان اعلام میکنند که این موارد احتمالاً کمتر از آنچه در پاراگراف قبل مطرح شد، تأثیرگذار هستند.
محققان انگلیسی نیز یک تغییر ژنتیکی خاص کشف کرده اند که بدن را از تولید یک پروتیین مهم که برای کنترل اشتها و مقابله با بیماری چاقی و دیابت نقش اساسی دارد، باز می دارد.تولید این پروتیین برای پردازش شماری از هورمون ها و انتقال دهنده های مغزی که اشتها، انسولین و سایر هورمون های را کنترل می کنند، مهم است.[۷۴]
رژیم غذایی
 |
 |
|||
|
Map of dietary energy availability per person per day in 1961 (left) and 2001–2003 (right) in kcal/person/day.[۷۵]
|
||||
سرانهٔ میزان انرژی رژیم غذایی تفاوت چشمگیری میان مناطق و کشورهای مختلف دارد. همچنین این میزان با گذر زمان تغییر محسوسی داشته است.[۷۵] از اوایل دههٔ ۱۹۷۰ تا اواخر دههٔ ۱۹۹۰ متوسط کالری در دسترس هر فرد (میزان غذایی که خریداری میشود) در تمام نقاط دنیا بهجز اروپای شرقی افزایش داشته است. ایالات متحد با ۳۶۵۴ کالری برای هر فرد در سال ۱۹۹۶، بالاترین میزان دسترسی را داشته است.[۷۵] این عدد در سال ۲۰۰۳ به ۳۷۵۴ افزایش یافت.[۷۵] در طول دههٔ ۱۹۹۰، اروپاییها ۳۳۹۴ کالری برای هر فرد داشتهاند، در منطقهٔ درحال توسعهٔ آسیا ۲۶۴۸ کالری برای هرفرد، و در منطقهٔ پایینتر از صحرای آفریقا این عدد ۲۱۶۷ برای هر فرد بوده است.[۷۵][۷۶][۷۷]
در دسترس بودن گستردهٔ راهنماییهای تغذیهای[۷۸] تأثیر کمی بر مشکلات ناشی از پرخوری و انتخاب رژیم تغذیهای نامناسب داشته است.[۷۹] از سال ۱۹۷۱ تا ۲۰۰۰، میزان چاقی در ایالات متحد از ۱۴٫۵٪ به ۳۰٫۹٪ افزایش یافته است.[۸۰] در همین مدت، افزایشی در متوسط میزان انرژی غذایی مصرف شده رخ داد. برای زنان، متوسط افزایش برابر با ۳۳۵ کالری در روز بود (۱۵۴۲ کالری در ۱۹۷۱ و ۱۸۷۷ کالری در ۲۰۰۴)، در همین حال متوسط افزایش برای مردان، ۱۶۸ کالری در روز بود (۲۴۵۰ کالری در ۱۹۷۱ و ۲۶۱۸ کالری در ۲۰۰۴). بخش بیشتر این انرژی غذایی به دلیل افزایش مصرف کربوهیدرات بود و نه مصرف چربی.[۸۱] منابع اصلی کربوهیدارتهای اضافی، نوشیدنیهای شیرینشده، که امروزه حدود ۲۵ درصد از انرژی غذایی روزانه جوانان را در امریکا شامل میشود،[۸۲] و چیپس سیبزمینی است.[۸۳] این نظر وجود دارد که نوشیدنیهای شیرینشده در افزایش میزان چاقی نقش دارند.[۸۴][۸۵]
با افزایش وابستگی جوامع به تراکم انرژی، وعدههای غذایی مفصل، و وعدههای غذای آماده، نگرانی در مورد ارتباط مصرف غذای آماده و چاقی بیشتر میشود.[۸۶] در ایالات متحده، در فاصلهٔ سالهای ۱۹۷۷ تا ۱۹۹۵، مصرف غذاهای آماده سه برابر و میزان دریافت انرژی غذایی از این وعدهها چهار برابر شده است.[۸۷] سیاستگذاری کشاورزی و روشها در ایالات متحده و اروپا منجر به کاهش قیمت غذا شده است. در ایالات متحده، اختصاص یارانه به غلات، سویا، گندم، و برنج براساس لایحهٔ کشاورزی ایالات متحده باعث شده است تا مواد اولیهٔ غذاهای فرآوری شده در مقایسه با میوه و سبزیجات ارزان باشد.[۸۸]
افراد چاق در مقایسه با افراد با وزن طبیعی، بهطور پیوسته میزان غذایی که مصرف میکنند تا کمتر اعلام میکنند.[۸۹] این مطلب هم با آزمونهایی که بر روی افراد در اتاق کالری سنج[۹۰]انجام میشود تأیید شده است و هم از طریق مشاهدهٔ مستقیم.
شیوهٔ زندگی بدون تحرک
شیوهٔ زندگی بدون تحرک نقشی اساسی در چاقی دارد.[۹۱] در سرتاسر جهان، تغییری اساسی در جهت کارهای کمتر نیازمند به نیروی بدنی بوده است،[۹۲][۹۳][۹۴] و امروزه حداقل ۶۰٪ از جمعیت دنیا تمرین بدنی ناکافی دارند.[۹۳] مهمترین دلیل این امر افزایش استفاده از حمل و نقل ماشینی و رواج بیشتر فن آوری کاهندهٔ کار خانه میباشد.[۹۲][۹۳][۹۴] به نظر میرسد در کودکان کاهشی در سطوح فعالیت جسمی به دلیل راه رفتن و تربیت بدنی کمتر رخ داده است.[۹۵] گرایشها در جهان نسبت به زمان تفریح فعال فعالیت جسمانی ناشفافتر است. سازمان بهداشت جهانی خاطرنشان میکند که مردم در سرتاسر دنیا سرگرمیهای فعال کمتری دارند، در حالیکه مطالعهای در فنلاند[۹۶] حاکی از افزایشی در این زمینه است و مطالعهای در امریکا نشان میدهد که فعالیت بدنی در اوقات فراغت تغییر چندانی نکرده است.[۹۷]
هم در کودکان و هم بزرگسالان، ارتباطی میان مدت زمان تماشای تلویزیون و خطر چاقی وجود دارد.[۹۸][۹۹][۱۰۰] در یک بررسی مشخص شد که ۶۳ مورد از ۷۳ مطالعهٔ انجام شده (۸۶٪) نشان میدهد که میزان چاقی در کودکان با افزایش قرار گرفتن در معرض رسانهها، افزایش یافته است، که این میزان به نسبت زمانی که به تماشای تلویزیون میگذرد افزایش مییابد.[۱۰۱]
ژنتیک
همانند بسیاری دیگر از وضعیتهای پزشکی، چاقی نیز نتیجه فعل و انفعال بین ژنتیک و عوامل محیطی است. چند شکلی بودن در ژنهای گوناگون اشتهاء و متابولیسم را کنترل میکنند و زمانی که غذا و انرژی کافی وجود دارد زمینه را برای چاقی فراهم میکند. از سال ۲۰۰۶ بیشتر از ۴۱ سایت در مورد گسترش چاقی در زمان وجود شرایط مناسب به وجود آمدهاند.[۱۰۳] افرادی با دو نمونه از ژن FTO ژن چاقی و توده چربی پیدا شدهاند که به طور میانگین وزنشان ۴-۳ کیلوگرم بیشتر است و در مقایسه با افرادی که در خطر چاقی قرار ندارند، ۱٫۶ بیشتر در خطر هستند. .[۱۰۴] درصد چاقی که بر اساس جمعیت مورد آزمایش میتوان به تنوع ژنها نسبت داد از ۶٪ تا ۸۵٪ است.[۱۰۵]
چاقی یک ویژگی مهم در بسیاری از سندرمها مانند سندرم پرادر-ویلی و سندرم باردت-بیدل, سندرم کوهن, سندرم مُمو است. گاهی اوقات واژه “چاقی بدون سندرم” برای تشریح این وضعیت بکار میرود.[۱۰۶] در افرادی با چاقی مفرط زود رس) که با توجه به شروع قبل از ۱۰ سالگی و توده بدنی که سه درجه استاندارد دیویشن بالاتر از معمول باشد، مشخص میشود(۷٪ از آنها دارای جهش یک نقطهای DNA هستند.[۱۰۷]
مطالعاتی که بر خلاف تمرکز بر ژنهای خاص، بر الگوهای وراثتی تمرکز کردهاند دریافتهاند که ۸۰٪ از فرزندان والدینی که به چاقی مبتلا هستند چاقی والدینی، والدین چاق بودهاند، در مقایسه با کمتر از ۱۰٪ فرزندان والدینی که وزن معمول داشتهاند به چاقی مبتلا میشوند[۱۰۸]فرضیه ژنهای مقتصد ادعا میکند که به دلیل کمبود رژیم غذایی در طول تکامل انسان، افراد متمایل به چاقی هستند. توانایی آنان در دریافت فواید در دورهای کمیاب فراوانی از طریق ذخیره انرژی به صورت چربی در طول دورههایی که تنوع غذایی در دسترس بوده، سودمند بوده است، و احتمال نجات افراد با ذخیره چربی بیشتر هم زیادتر بود. هر چند این تمایل به ذخیره چربی در جوامعی با ذخایر غذایی ثابت یک ناهنجاری بشمار میرود.[۱۰۹] این تئوری با انتقادات زیادی روبرو شد و همچنین دیگر تئوریهای تکامل محور مانند فرضیه ژنهای تودهای و فرضیه رخ مانه تودهای مطرح گردید.[۱۱۰][۱۱۱]
سایر بیماریها
برخی از بیماریهای جسمی و ذهنی و مواد دارویی که برای درمان آنها استفاده میشود، میتواند خطر ابتلا به چاقی را افزایش دهد. بیماریهای دارویی که خطر چاقی را افزایش میدهند شامل چندین سندرم ژنتیکی نادر (در بالا لیست شده) همانند مادرزادی و شرایط اکتسابی است: هایپوتیرودیزم,کوشینگز سیندرم ,گروث هورمون دفیشنسی,[۱۱۲] و ایتینگ دیس ادردر: بینگ ایتینگ دیس اوردر.[۲] نایت ایتینگ سیندرم با این وجود چاقی به عنوان یک اختلال روانپزشکی به شمار نمیرود و در لیست بیماریهای روانی قرار ندارد. [[[۱۱۳] خطر اضافه وزن و چاقی در بیمارهایی با اختلالات روانپزشکی در مقایسه با افرادی که به این اختلالات مبتلا نیستند، بیشتر است.[۱۱۴]
ممکن است درمانهای خاص موجب اضافه وزن و یا تغییر در ترکیب بندی بدن شود؛ که شامل انسولین سولفونیلور آتیپیکال آنتیپ سایکتیک ,تیازولیدیندیون ,آنتی دپرزنت ,استریودز نمونههای خاص آنتی کالوانسنت ,فنیتوین ,والپروت ,پیزوتیفن و برخی از اشکال هورمونال کانتراسپشن.[۲]
تصمیمات اجتماعی
در حالی که تاثیرات ژنتیکی برای درک چاقی مهم هستند، آنها نمیتوانند این افزایش دراماتیک را که در برخی از کشورهای خاص یا بطور همگانی دیده شده، تشریح کنند.[۱۱۵] اگر چه این دیدگاه که مصرف انرژی زیاد موجب چاقی در افراد میشود، مورد قبول است، علل تغییرات در این دو عامل در مقیاس اجتماعی بیشتر مورد بحث است. تئوریهایی به عنوان علت این امر بیان شده است اما بسیاری معتقدند که این ترکیب عوامل گوناگون است..
رابطه بین طبقه اجتماعی و BMI بطور جهانی متفاوت است. یک بررسی در سال ۱۹۸۹ دریافت که در کشورهای توسعه یافته، زنان از طبقه اجتماعی بالا کمتر متمایل به چاقی بودهاند. هیچ تفاوت چشمگیری در میان مردان از طبقات اجتماعی مختلف دیده نشد. در جهان در حال توسعه زنان، مردان و بچهها از طبقه اجتماعی بالاتر نسبت بیشتری از چاقی را دارا بودند.[۱۱۶] نسخه جدید این بررسی که در سال ۲۰۰۷ انجام شد رابطه مشابه را دریافت، اما ضعیفتر بودند. احساس شد که کاهش قدرت این رابطه به دلیل تاثیرات جهانی شدن باشد.[۱۱۷] در میان کشورهای توسعه یافته، سطوح چاقی افراد بالغ و درصد نوجوانانی که دچار اضافه وزن هستند با عدم تساوی اقتصادی و عدم تساوی درآمد مرتبط است. رابطه مشابهی در میان ایالتهای آمریکا دیده شده است: بسیاری از افراد بالغ حتی در طبقه اجتماعی بالاتر در ایالتهای نا برابر دچار چاقی بودند.[۱۱۸]
توضیحات بسیاری برای روابط BMI و طبقه اجتماعی بیان شده است؛ که بیانگر این است که در کشورهای توسعه یافته ثروتمندان قادر با تامین مواد غذایی بیشتری هستند، آنها بیشتر زیر فشار اجتماعی به منظور لاغر ماندن هستند، و فرصتهای بیشتری همرا با توقعات برای تناسب جسمی را دارا میباشند. در کشورهای توسعه نیافته توانایی تامین غذا، مخارج بالای انرژی با کارگر و ارزشهای فرهنگی علاقه به هیکل بزرگتر.[۱۱۷] همچنین ممکن است نگرشها نسبت به اندازه بدن در زندگی افراد، که به وسیله مردم مطرح میشود نقشی در چاقی داشته باشند. تغییراتی در رابطه با BMI در طول زمان در بین دوستان٬برادرها و همسرها یافت شد.[۱۱۹] استرس و داشتن موقعیت اجتماعی پایین خطر چاقی را افزایش میدهد.[۱۱۸][۱۲۰][۱۲۱]
سیگار اثر چشمگیری بر وزن افراد دارد. افرادی که زیاد سیگار مصرف میکنند به طور میانگین ۴٫۴ کیلوگرم در مردان و ۵ کیلوگرم در زنان در طول ۱۰ سال اضافه وزن پیدا میکنند.[۱۲۲] با این وجود تغییرات میزان سیگار کشیدن تاثیر کمی بر نسبت کلی چاقی دارد.[۱۲۳]
در آمریکا تعداد بچههایی که هر فرد دارد با خطر چاقی مرتبط است. خطر زنها به ازای هر بچه ۷٪ افزایش مییابد، در حالی که این میزان برای مردان ۴٪ است.[۱۲۴] این امر تا اندازهای با این حقیقت تشریح میشود که داشتن بچههای مستقل فعالیتهای جسمی را در والدین غربی کاهش میدهد.[۱۲۵]
در جهان در حال گسترش، شهرسازی نقشی را در افزایش نسبت چاقی بازی میکند. در چین نسبت کلی چاقی کمتر از ۵٪ است، در حالی که در بعضی از شهرها نسبت چاقی بیشتر از ۲۰٪ است.[۱۲۶]
اعتقاد بر این است که سوء تغذیه در اوایل زندگی در افزایش نسبت چاقی در کشورهای در حال توسعه نقش دارد.[۱۲۷] تغییرات اقتصادی که در طول بازههای سوء تغذیه رخ میدهد ممکن است میزان ذخیره چربی را در زمانی که میزان انرژی زیادی در دسترس است، افزایش دهد.[۱۲۷]
همراه با اطلاعات همه گیری شناختی تعداد مطالعات زیادی تایید میکنند که چاقی با کمبودهای شناختی مرتبط است.[۱۲۸] گرچه این امر که چاقی موجب کمبودهای شناختی میشود یا بالعکس، در زمان حال نیز نامشخص است.
عوامل مسری
مطالعه اثر عوامل مسری بر متابولیسم هنوز در مراحل اولیه خودش است. گات فلورا برای نمایش تفاوت بین انسانهای چاق و خمیده به وجود آمد. علائمی وجود دارد که گات فلورا در افراد چاق و خمیده میتواند بطور بالقوه متابولیسم را تحت تاثیر قرار دهد. به نظر میرسد این تناوب آشکار از متابولیسم بالقوه یک ظرفیت زیادتر برای کسب انرژی مرتبط با چاقی را به وجود میآورد. در حالی که این تفاوتها علت اصلی یا نتیجه چاقی هستند که هنوز بدون ابهام تلقی میشود.[۱۲۹]
ارتباط بین ویروسها و چاقی در انسانها و تعدادی گونه دیگر از حیوانات یافت شده است. میزان تاثیری که این ارتباط بر افزایش نسبت چاقی دارد هنوز مشخص نشده است.[۱۳۰]
فیزیولوژی بیماری شناسی
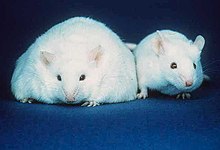
در یک مقایسه، موشی که توانایی تولید لپتین را نداشت، در برابر موش نرمال (راست)، دچار مرض چاقی شده است (چپ) به طور خلاصه، بسیاری از مکانیزمهای ممکن فیزیولوژی بیماری شناسی شامل افزایش و بر جای ماندن مرض چاقی میباشد.[۱۳۱] این رشته تحقیقاتی تقریبا تا زمان کشف لپتین در سال ۱۹۹۴ به نتایج مهمی دست نیافت. از زمان این کشف، مکانیزمهای هورمونی بسیار دیگری مشخص شدند، که در تعدیل اشتها و غذای دریافتی، الگوهای ذخیرهسازی بافتهای چربی و افزایش مقاومت انسولین سهیم میباشند. پس از کشف لپتین، گرلین، انسولین، ارکسین، پی – وای – وای ۳-۳۶، کولیسیستوکینین، آدیپونکتین، مانند بسیار از دیگر واسطهها، مورد مطالعه قرار گرفتند. آدیپوکینها واسطههایی هستند که به وسیله بافت چربی تولید میشوند. به نظر میرسد نقش آنها اصلاح کردن بسیاری از بیماریهای مربوط به چاقی میباشد.
به نظر میرسد لپتین و گرلین مکمل یکدیگر در تأثیر بر اشتها میباشند. با تولید گرلین به وسیله معده، اشتهای کوتاه مدت کنترل میشود. (یعنی شخص در زمان خالی بودن معده غذا خورده و با پر شدن معده، دست از خوردن بردارد) لپتین به وسیله بافتهای چربی تولید میشود که به ذخایر چربی بدن سیگنال بفرستد و اشتهای دراز مدت را کنترل کند. (یعنی زمانی که ذخایر چربی کم باشد بیشتر، و زمانی که ذخایر زیاد باشد کمتر غذا خورده شود) همچنین اثرگذاری لپیتین ممکن است بر فرد چاقی که دچار کمبود لپتین است، کم باشد. به نظر میرسد بیشتر افراد چاق در برابر لپتین مقاوم بوده و دارای سطح بالایی از آن میباشند.[۱۳۲] این چنین به نظر میرسد این مقاومت، نشان میدهد که چرا اثرگذاری لپتین برای متوقف کردن اشتها در اکثر افراد چاق مشاهده نمیشود.[۱۳۱]
به طور کلی، آنها و دیگر هورمونهای مرتبط با اشتها، بر روی هیپوتالاموس تأثیر میگذارند، قسمتی از مرکز مغز برای تنظیم غذای ورودی و انرژی مصرفی. چندین مسیر در داخل هیپوتالاموس وجود دارد که در انجام نقش آن در کامل کردن اشتها مشارکت میکنند. مسیر ملانوکورتین بهترین مسیر دریافتی میباشد.[۱۳۱] مسیر با یک ناحیه از هیپوتالاموس آغاز میشود، هسته کمانی، که خروجیهای آن به ترتیب در هیپوتالاموس جانبی (LH) و ونترومدیال هیپوتالاموس (VMH)، مرکز تغذیه و سیری مغز، میباشد.[۱۳۳]
هسته کمانی شامل دو گروه متفاومت رشته عصبی میباشد.[۱۳۱] هسته کمانی متشکل از دو رشته مغزی مجزا میباشد. گروه اول نوروپپتید Y (NPY) و آگوتی ریلیتد پپتید را تحریک کرده و در LH دارای ورودیهای تحریک کننده و در VMH دارای ورودیهای بازدارنده میباشد. دومین گروه پرو-اپیوملانوکورتین (POMC) و تعدیل کننده کوکایین و آمفتامین (CART) را تحریک میکند و در VMH دارای ورودیهای تحریک کننده و در LH دارای ورودیهای بازدارنده میباشد. در نتیجه رشتههای عصبی NPY/AgRP غذا خوردن را تحریک کرده و از سیری جلوگیری میکنند، در حالی که رشتههای عصبی POMC/CART سیری را تحریک کرده و از غذا خوردن جلوگیری میکنند. هر دو گروه رشتههای عصبی هسته کمانی توسط لپتین تنظیم میشوند. لپتین هنگامی که گروه POMC/CART را تحریک میکند، گروه NPY/AgRP را باز میدارد؛ بنابراین، کمبود سیگنالهای لپتین، چه در صورت کمبود و چه در صورت مقاومت در برابر لپتین، منجر به بیش از اندازه غذا خوردن شده و ممکن است در برخی از چاقیهای ژنتیکی و اکتسابی اتفاق افتد.[۱۳۱]
سلامت عمومی
سازمان جهانی بهداشت (WHO) پیش بینی کرده است که ممکن است اضافه وزن و مرض چاقی به زودی جای برخی از نگرانیهای دیرین در مورد سلامت عمومی، مانند سوء تغذیه و بیماریهای عمومی را به عنوان پراهمیت ترین عامل ضعف سلامتی بگیرد.[۱۳۴] مرض چاقی به دلیل شیوع، هزینه و آثاری که بر سلامتی دارد به عنوان معضلی در سلامت عمومی و همچنین مشکلی سیاسی قلمداد میشود.[۱۳۵] سلامت عمومی تلاش میکند که با جست و جو، عوامل محیطی مؤثر در افزایش شیوع چاقی در بین انسانها را یافته، تا با درک آنها، اصلاحشان نماید. به نظر میرسد مهمترین راه حلهای مورد نظر، تغییر در مصرف انرژیهای اضافی غذایی و همچنین تغییر در جلوگیری از فعالیتهای بدنی میباشد. این تلاشها شامل تغییر در برنامه غذایی مدارس، اعمال محدودیت در فروش مستقیم تنقلات به کودکان،[۱۳۶] و کاهش دسترسی به نوشیدنیهای شیرین شده توسط شکر در مدارس میباشد.[۱۳۷] همچنین در زمان ایجاد محیط شهری، باید تلاش گردد تا جهت بیشتر شدن مکانهای مناسب پیادهروی، دسترسی به پارکها افزایش یابد.[۱۳۸]
بسیاری از کشورها و گروهها، آمارهایی مربوط به چاقی را منتشر نمودهاند. در سال ۱۹۹۸ راهنمای فدرال ایالات متحده، با عنوان «راهنمای بالینی برای شناسایی، ارزیابی و درمان اضافه وزن و مرض چاقی در بزرگسالان: گزارشات مستند» ، منتشر شد.[۱۳۹] در سال ۲۰۰۶ شبکه چاقی کانادا «رهنمای تمرینات بالینی کانادایی(CPG) در مدیریت و جلوگیری از مرض چاقی در بزرگسالان و کودکان» منتشر کرد. این راهنما، یک راهنمای مستند گسترده برای دست یافتن به نحوه مدیریت و پیشگیری از اضافه و چاقی در بزرگسالان و کودکان میباشد.[۱۴۰]
در سال ۲۰۰۴، کالج پزشکی سلطنتی انگلستان اساتید سلامت عمومی، کالج سلطنتی طب و سلامتی کودکان، گزارشی مبتنی بر «مشکلات موجود» را منتشر کرد، که مشکلات در حال افزایش چاقی را در انگلستان بررسی میکند.[۱۴۱] در همان سال کمیته منتخب سلامت مجلس عوام "گسترده ترین پرسش و پاسخی که تا کنون انجام گرفته است[...]" با موضوع مضررات چاقی بر سلامتی و جامعه در انگلستان و دیدگاههای ممکن درباره این مسأله را، منتشر کرد.[۱۴۲] در سال ۲۰۰۶، سازمان ملی سلامت و مزایای بالینی (NICE) راهنمایی را در باب تشخیص و مدیریت چاقی، و همچنین تدابیری برای سازمانهایی که در مراقبتهای سلامت نقشی ندارند، مانند شوراهای محلی، منتشر کرد.[۱۴۳] در گزاش منتشر شده در سال ۲۰۰۷ به وسیله آقای درک وانلس که برای بودجه پادشاهی منتشر شد، وی هشدار داد که اگر اقدامات بیشتری صورت نگیرد، چاقی ظرفیت زمین گیر کردن بودجههای سرویس سلامت ملی را خواهد داشت.[۱۴۴]
به نظر میرسد افزایش نرخ چاقی منجر به صدمات گستردهای گردد. چارچوب سیاستهای ضد چاقی (OPA) فرایندهای پیشگیری را به سه دسته سیاستهای بالا، سیاستهای میانه و سیاستهای پایین، تقسیم میشود. سیاستهای بالا به دنبال تغییر در جامعه، سیایتهای میانه در پی اصلاح کردن رفتار اشخاص برای جلوگیری از چاقی، و سیاستهای پایین در پی درمان بیمارهای فعلی مردم میباشد.[۱۴۵]
درمان
مهمترین درمان بیماری چاقی، ترکیبی از رژیم غذایی و ورزشهای جسمانی میباشد.[۶۷] برنامههای رژیمی میتواند منجر به کاهش وزن در دوره زمانی کوتاهی شود،[۱۴۶] اما در بسیاری از اوقات ادامه این کاهش وزن دشوار بوده و نیازمند ورزش کردن و رژیمی دارای انرژی غذایی کمتر، به صورت قسمتی دائمی از زندگی شخص میباشد.[۱۴۷][۱۴۸] ادامه دادن یک فرایند کاهش وزن بلند مدت، در صورتی موفق میباشد که نرخ تغییر وضعیت زندگی، به آرامی از ۲ تا ۲۰ درصد تغییر کند.[۱۴۹] تغییرات رژیمی و تغییرات روند زندگی در محدود کردن افزایش بیرویه وزن در حاملگی مؤثر میباشد و برای مادر و کودک مؤثر میباشد.[۱۵۰]
داروی ارلیستت (ژنیکال)، در حال حاضر به صورت انبوه در دسترس بوده و برای استفاده بلند مدت تأیید شده است. هرچند کاهش وزن ۲٫۹ kg (۶٫۴ lb) در طی ۱ تا ۴ سال نسبتا کم میباشد، و اطلاعات کمی در مورد اثر و عوارض بلند مدت این داروها بر چاقی در دسترس است.[۱۵۱] مصرف این دارو با اثرات جانبی نسبتا شدیدی بر معده، همراه بوده[۱۵۱] و نگرانیها با افزایش اثر منفی آن بر کلیه، افزایش مییابد.[۱۵۲] دو داروی دیگر نیز در دسترس میباشند. لرکاسرین (بلویک) منجر به کاهش وزن متوسط ۳٫۱ kg (۳٪ وزن بدن)، بیشتر از پلاسیبو در طول یک سال گردد.[۱۵۳] ترکیبی از فنترمین / توپیرامیت / فنترمین و توپیرامیت (کسیمیا) نیز تا حدی مؤثر میباشد.[۱۵۴]
مؤثرترین درمان برای چاقی جراحی باریاتریک میباشد. یک جراحی که برای چاقی شدید، کاهش وزن بلند مدت و کاهش احتمال مرگ و میر را در پی دارد. یک سری تحقیقات نشان داد که کاهش وزن ۱۴ تا ۲۵ درصدی (با توجه به فرایند انجام شده) در طی ۱۰ سال، در صورتی که همگام با پیشگیریهای استاندارد کاهش وزن همراه باشد، منجر به کاهش ۲۹ درصدی در تمام عوامل مرگ و میر خواهد شد.[۱۵۵] این در حالی است که با توجه به هزینه و خطر عوارض موجود، محققان به دنبال راههای مؤثر دیگری میباشند تا به درمانهای کم خطرتری دست یابند.
درمان غذایی
رژیم غذایی مناسب شامل حذف مواد غذایی پر کالری مانند غذاهای چرب، غذاهای شیرین، نوشابه و دلسترهای گازدار و سایر نوشبدنیهای شیرین، چیپس سیب زمینی و پفک.
جایگزینی برنج در وعده غذایی که کالری بیشتری دارد با نان سبوس دار مانند نان بربری.
گنجاندن سبزی ها ،میوه ها، حبوبات، ماهی و لبنیات کم چربی در وعده های غذایی.
پرهیز از مصرف مواد غذایی شیرین مانند انواع شیرینیها، شکلات، کیک و کلوچه و نانهای روغنی.
وعده غذایی را حذف نکنید زیرا حذف هر یک از وعده های غذایی باعث تحریک مغز به پرخوری میشود.
افزودن ریزمغذی مس به رژیم غذایی باعث کم شدن اشتها میشود. احتمالا کمبود مس مغز را وادار میکند دستور پرخوری را به بدن بدهد. شیوه عملی افزودن ریزمغذی مس به رژیم غذایی: متأسفانه امروزه به دلیل گران بودن قلع، برخی افراد ناباب برای سفید کردن ظروف مسی از سرب استفاده میکنند و پخت غذا در چنین ظروفی میتواند همراه با مسمومیت جدی باشد. مغزی شیرهای معمولی از جنس برنج است دولت نیز بخاطر سلامتی جامعه روی شیرآلات ساختمانی نظارت دارد. یک تکه از مغزی برنجی را در سماور بیاندازید تا در آن بجوشد. این نیاز بدن به مس را تامین میکند در ضمن یون روی نیز به آب اضافه میکند که آن نیز سودمند است.
چای سبز: چای سبز حاوی ترکیبی است که اشتها را کم کرده و میزان سوخت و ساز بدن را افزایش میدهد.
از ادویه زنجبیل در غذا استفاده کنید. زنجبیل تاثیر زیادی در افزایش سوخت و ساز بدن دارد. میتوانید از آن به عنوان ادویه غذا استفاده کنید یا به اندازه یک نخود پودر زنجبیل را در یک کاسه ماست ترکیب کرده و همراه با غذا میل کنید.
پیاز: پیاز توانایی چربی سوزی دارد. روزی یک عدد پیاز هیچ زیانی به بدن نمیرساند. سیر و موسیر نیز از گیاهان هم خانواده پیاز هستند و میتوانید از آنها نیز استفاده کنید.
روغن ماهی: مطالعات جدید محققان ژاپنی نشان می دهد این ماده غذایی نقش موثری در کاهش وزن دارد. سلول های چربی سفید با ذخیره چربی، مهمترین عامل اضافه وزن، به ویژه در ناحیه شکم و پهلو ها هستند. روغن ماهی با تبدیل سلول های ذخیره کننده چربی به سلول های سوزاننده چربی، سبب کاهش وزن می شود.[۱۵۶]
همه گیر شناسی
 |
 |
|||||
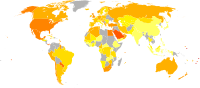
|
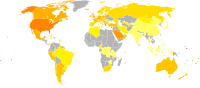
World obesity prevalence among males (left) and females (right).[۱۵۷]
|
||||||
قبل از قرن ۲۰ چاقی کمیاب بود٬[۱۵۸] در سال ۱۹۹۷ WHO به طور رسمی چاقی را به عنوان یک اپیدمی جهانی شناخت.[۸۲] از سال ۲۰۰۵ WHO برآورد کرد که حداقل ۴۰۰ میلیون فرد بالغ (۹٫۸٪)، با نسبت بالاتر میان زنان و مردان چاق هستند.[۱۵۹] همچنین میزان چاقی با سن حداقل بالای ۵۰ یا ۶۰ سال افزایش مییابد.[۱۶۰] و چاقی مفرط در آمریکا، استرالیا و کانادا سریعتر از میزان کلی چاقی در حال رشد است.[۱۷][۱۶۱][۱۶۲]
با در نظر گرفتن تنها مشکل کشورهایی با درآمد بالا، میزان چاقی در سراسر جهان در حال افزایش است و هم کشورهای توسعه یافته و هم کشورهای در حال توسعه را تحت تاثیر قرار داده است.[۲۹] این افزایشها به طور دراماتیکی بیشتر در محیطهای شهری احساس میشود.[۱۵۹] تنها ناحیهای از جهان که چاقی رایج نیست صحرای آفریقا است.[۲] پژوهشی تازه نشان میدهد یک سوم مردم جهان یا اضافه وزن دارند یا چاق هستند. افزایش سطح رفاه، مصرف غذاهای پرانرژی و بی تحرکی از جمله دلایل افزایش تصاعدی چاقی در جهان هستند. بنا بر این پژوهش، در ایران، به طور متوسط پنجاه و چهار درصد جمعیت بالای بیست سال، اضافه وزن دارند یا چاقند.[۱۶۳]
سازمان بهداشت جهانی در گزارش سال 2015 خود اعلام کرد که بیشتر مردم اروپا، بیش از اندازه چاق هستند. بر پایه این گزارش 59 درصد جمعیت اروپا یا اضافه وزن و یا مرض چاقی دارند به همین دلیل ممکن است جوانان این قاره به اندازه والدین خود عمر نکنند.[۱۶۴]
تاریخ
ریشهشناسی
چاقیObesity از کلمه لاتین obesitas گرفته شده که به معنای ضخیم، چاق یا فربه است. Ēsus شکل گذشته کامل edere (خوردنی) است، باob (بالا) که به آن اضافه شده است.[۱۶۵] لغت نامه انگلیسی آکسفورد '' اولین استفاده از این اسناد در سال ۱۶۱۱ توسطرندل کاتگریو[[.[۱۶۶]
تمایلات تاریخی
بقراطیها نوشتهاند که تنومندی به خودی خود بیماری نیست اما جلودار و پیشرو دیگر بیماریهاست.[۲] یک جراح هندی ساشروتا (قرن ۶ قبل از میلاد مسیح) چاقی را با دیابت و بیماریهای قلبی مرتبط ساخت.[۱۶۸] او کارهای فیزیکی را برای کمک به درمان آن و عوارض جانبیش پیشنهاد داد.[۱۶۸] در بیشتر تاریخ انسان، انها با مسئله کمبود غذا مبارزه می کردهاند.[۱۶۹] بنابراین بطور تاریخی چاقی به عنوان نشانه ثروتمندی و رفاه دیده می شده است. این امر در میان ادارههای بالا در قرون وسطی و دوره رنسانس در اروپا رایج بوده است.[۱۶۷] و همچنین در تمدن آسیای غربی باستان.[۱۷۰]
با شروع انقلاب صنعتی فهمیده شد که قدرت ارتش و اقتصاد آنها هم وابسته به اندازه بدن و هم قدرت سربازان و کارگرهایشان دارد.[۸۲] افزایش شاخص میانگین اندازه بدن از آنچه که اکنون به عنوان کمبود وزن با توجه به میزان معمول به شمار میرود، نقش چشمگیری را در گسترش جوامع صنعتی بازی میکند.[۸۲] بنابراین قد و وزن هر دو در طول قرن ۱۹ در کشورهای توسعه یافته افزایش یافت. در طول قرن ۲۰ همچنانکه جمعیتها به یک ژنتیک بالقوه قد و وزن رسیدند، شروع به افزایش بیشتر قد خود در نتیجه چاقی کردند.[۸۲] در دهه ۱۹۵۰ افزایش ثروتها در جهان توسعه یافته روحیه و اخلاقیات بچگی را کاهش داد، اما با افزایش وزن بدن، بیماریهای قلبی و کلیوی افزایش یافته و بیشتر رایج شد.[۸۲][۱۷۱] در طول این دوره شرکتهای بیمهای رابطه بین وزن و توقعات زندگی و افزایش چاقی مفرط را دریافتهاند.[۲]
فرهنگهای بسیاری در طول تاریخ چاقی را به عنوان یک عیب شخصیتی می دیدهاند. یک شخصیت چاق در کمدی یونانی یک فرد شکم پرست و مسخره بود. در زمان مسیحیان غذا به عنوان ورودیهایی به گناهان تنبلی و شهوت بود.[۱۱] در فرهنگ مدرن غرب، وزن اضافه اغلب غیر جذاب تلقی میشد و چاقی به طور معمول با کلیشههای منفی گوناگون ربط داده میشد. افراد در همه سنین میتوانند با بدنامی اجتماعی روبرو شوند و ممکن است با استفاده از ادعاها یا فرار کردنهایشان به وسیله همرده هایشان مورد تمسخر قرار گیرند. یک بار دیگر چاقی عامل تمایز است.[۱۷۲]
ادراکات عمومی در جامعه غربی با توجه به سلامت وزنی بدن با وزنهایی که ایده آل به به شمار میرود، متفاوت استو هر دو آنها از زمان شروع قرن ۲۰ تغییر کردهاند. وزنی که ایده آل فرض میشود از زمان دهه ۱۹۲۰ کمتر شد. این امر به وسیله این حقیقت که قد میانگین بانوی آمریکا و برنده مراسم ۲٪ از سال ۱۹۲۲ تا ۱۹۹۹ افزایش یافت، در حالی که وزن میانگین او ۱۲٪ کاهش یافت، نشان داده میشود.[۱۷۳] از سوی دیگر تصورات مردم از وزن مناسب در جهت عکس تغییر کرده است. در بریتانیا وزنی که در آن مردم خودشان را دچار اضافه وزن میدانند، بطور چشمگیری در سال ۲۰۰۷ بیشتر از سال ۱۹۹۹ بود.[۱۷۴] اعتقاد بر این است که این تغییرات به دلیل اقزایش میزان چربی گرایی بود که منجر به افزایش پذیرش چربی اضافی به عنوان اندازه معمول شد.[۱۷۴]
هنوز هم چاقی به عنوان نشانهای از ثروتمندی و رفاه در بسیاری از نقاط آفریقا به شمار میرود. این امر به طور خاص از زمان شروع اپیدمی ایدز رایج شد.[۲]
هنرها
اولین مجسمهها از بدن انسان در حدود ۳۵۰۰۰-۲۰۰۰۰ سال قبل زنان چاق را نمایش میداد. برخی از جنبههای شکل ونوسی با تاکید بر باروری تمایل داشتند در حالی که دیگران احساس میکردند که آنها نماینده “چاقی” در میان مردم آن عصر بودند.[۱۱] با وجودی که تنومندی در میان هنرهای یونانی و رومی وجود نداشت، احتمالا به منظور حفظ ایده آلهای آنان با توجه به مدرن گرایی بود. این روش در میان تاریخ بسیاری از یهودیان اروپایی تنها با نمایش افراد با شرایط اقتصادی-اجتماعی پایین به عنوان افراد چاق، ادامه یافت.[۱۱]
در زمان رنسانس برخی از افراد از طبقههای بالا همانطور که در نقاشیهای هنری هفتم و الکساندرو دل برو دیده میشود، هیکل بزرگ خود را به رخ کشیدند.[۱۱]Peter Paul (۱۵۷۷–۱۶۴۰) رابنز معمولا زنان تمام بدن خود را در عکسها به نمایش میگذاشتند و از همین جا بود که کلمه رابنسکویی به وجود آمد. هر چند این زنان همچنان به شکل “ساعت شنی” همراه با رابطه باروری باقی ماندند.[۱۷۵] در طول قرن ۱۹ دیدگاهها در مورد چاقی در دنیای غرب تغییر کرد. بعد از قرنها که چاقی تبدیل به سندرم همراه با ثروت و موقعیت اجتماعی شد، لاغری به عنوان یک استاندارد مورد علاقه نمایان شد.[۱۱]
جامعه و فرهنگ
تاثیر اقتصادی
چاقی علاوه بر تاثیرات سلامتیش، باعث ایجاد مشکلات فراوانی از جمله معایبی در استخدام شدن میشود[۱۷۶][۱۷۷] و هزینههای تجارتی را افزایش میدهد. این تاثیرات در همه سطوح جامعه از جمله افراد، شرکتها و دولتها احساس میشود.
در سال ۲۰۰۵، هزینههای پزشکی که در آمریکا برای چاقی اختصاص یافت ۱۹۰٫۲ میلیارد دلار یا ۲۰٫۶٪ از مخارج پزشکی برآورد شده است.[۱۷۸][۱۷۹][۱۸۰] در حالی که هزینه چاقی در سال ۱۹۹۷ در کانادا ۲ میلیارد دلار کانادا (۲٫۴٪ از کل هزینههای بهداشت) برآورد شده است.[۶۷] هزینه کلی مستقیم سالیانه برای اضافه وزن و چاقی در استرالیا در سال ۲۰۰۵، ۲۱ میلیارد دلار بود. همچنین اضافه وزن و چاقی در استرالیا ۳۵٫۶ میلیارد دلار یارانه دریافت کرده بودند.[۱۸۱] میزان برآورد مخارج سالیانه برای محصولات رژیمی فقط در آمریکا از ۴۰ میلیارد دلار تا ۱۰۰ میلیارد دلار است.[۱۸۲]
برنامه جلوگیری از چاقی به منظور کاهش هزینههای درمان بیماریهای مرتبط با چاقی به وجود آمد. هر چند، هر چه بیشتر افاراد عمر میکردند هزینههای پزشکی بیشتری وارد میشد؛ بنابراین محققان به این تنیجه رسیدند که ممکن است کاهش چاقی به بهبود سلامت اجتماعی کمک کند، اما برعکس باعث کاهش کلی سلامت عمر شد.[۱۸۳]
چاقی میتواند منجر به بدنامی اجتماعی و موانع استخدامی شود.[۱۷۶] وقتی که افراد را با نقطه مقابل وزن معمولشان مقایسه میکنیم، کارگرهای چاق به طور میانگین میزان بیستری از غیبت کاری را دارا میباشند و ناتواناییهای بیشتری دارند، بنابراین موجب افزایش هزینههای کارفرما و کاهش تولید میشود.[۱۸۵] یک مطالعه که کارکنان دانشگاه دوک (Duke University) را مورد مطالعه قرار داده، دریافته است که مردم با IBM بالاتر از ۴۰ دو بار بیشتر نسبت به آنهایی که IBM 24.۹-۱۸٫۵ دارند مدعی جبران کارگران شدهاند. آنها همچنین بیشتر از ۱۲ بار غیبت در روزهای کاری داشتهاند. رایج ترین جراحت در این گروه به دلیل افتادن و بلند کردن بود، بنابراین قسمتهای انتهایی، کمر و دستها و پشت را تحت تاثیر قرار میداد.[۱۸۶] کارکنان بیمه آلباما در ایالت متحده یک برنامه بحث برانگیز را برای تغییر کارکنان چاق تایید کردند که در آن اگر آنها کاری برای کاهش وزن و بهبود سلامتیشان انجام ندهند، ماهی ۲۵ دلار از آنها کسر خواهد شد. این آزمونها از ماه ژانویه ۲۰۱۰ آغاز شده و در مورد تمام کسانی که IBM انها بیشتر از ۳۵ کیلوگرم بر متر است٬۲ و بعد از ۱ سال در ایجاد بهبودی در سلامتیشان رد میشوند، اجرا میشود.[۱۸۷]
برخی از محققان نشان دادهاند که افراد چاق تمایل کمتری به استخدام در مشاغل و ترویج آن دارند.[۱۷۲] افراد چاق همچنین حقوق کمتری نسبت به همردههای غیر چاق خود در مشاغل برابر دریافت میکنند. زنان چاق به طور میانگین ۶٪ و مردان چاق ۳٪ کمتر دریافت میکنند.[۱۸۸]
صنایع خاص مانند خطوط هواپیمایی، صنایع غذایی و بهداشتی نگرانیهای مخصوص به خودشان را دارند. به دلیل افزایش میزان چاقی، خطوط هواپیمایی با هزینههای بیشتر سوخت مواجه شده و برای افزایش پهنای صندلیها تحت فشار قرار دارند.[۱۸۹] در سال ۲۰۰۰ وزن اضافی مسافران چاق ۲۷۵ میلیون دلار برای هواپیمایی هزینه داشته است.[۱۹۰] صنعت بهداشت موظف است در مورد امکانات خاصی مانند تجهیزات بلند کردن و آمبولانس باریاتریک سرمایهگذاری کند تا بطور محکمی بیماران چاق را کنترل نماید.[۱۹۱] هزینههای رستورانها به دلیل متهم کردن قضایی آنها برای ایجاد چاقی افزایش یافت.[۱۹۲] در سال ۲۰۰۵ کنگره آمریکا در مورد قانونی برای منع کشوری در برابر صنعت غذایی مرتبط با چاقی بحث و گفتگو کرد، هر چند هرگز تصویب نشد.[۱۹۲]
اندازه مورد قبول
اصل هدف حرکت پذیرش چاقی، کاهش تمایز بین افرادی بود که چاق بودند واضافه وزن داشتند.[۱۹۳][۱۹۴] هر چند برخی افراد سعی میکردند تا ارتباط ایجاد شده بین چاقی و نتایج منفی سلامتی آن را به چالش بکشند.[۱۹۵]
تعدادی از سازمانها وجود دارند که پذیرش چاقی را ترویج میکنند. این موسسات به طور چشمگیری در اواخر نیمه دوم قرن ۲۰ افزایش یافتند.[۱۹۶] موسسه آمریکایی موسسه ملی پذیرش چاقی پیشرفته (NAAFA) در سال ۱۹۶۹ تشکیل شد و وظیفه خود را تحت عنوان حقوق شهروندان به منظور پایان دادن به تمایزات اندازهای، تشریح کرد.[۱۹۷] هر چند فرضیه چاقی به عنوان یک حرکت در حاشیه باقی ماند.[۱۹۸] موسسه ملی پذیرش اندازه (ISAA) یک سازمان غیردولتی (NGO) است که در سال ۱۹۹۷ به وجود آمد. بیشترین جهت گیری آنها جهانی بود و ماموریت خود را تحت عنوان ترویج پذیرش اندازهها و کمک به پایان دادن به تمایزات وزن محور توصیف میکردند.[۱۹۹] این گروه اغلب در مورد شناخت چاقی به عنوان یک ناتوانی تحت قانون آمریکاییهای ناتوان (ADA) بحث داشتند. هر چند نظام قانونی آمریکا اعلام کرد که هزینههای بالقوه بهداشت و سلامتی عمومی از منافع این قانون ضد تمایزی برای پوشش چاقی زیادتر شده است.[۱۹۵]
چاقی در دوران کودکی
میزان سلامتی BMI با توجه به سن و جنسیت بچهها متفاوت است. چاقی در بچهها و نوجوانان با توجه به BMI بیشتر از ۹۵ صدک است..[۱۵] اطلاعات مرجعی که این صدکها بر اساس آنها ارائه شده از سال ۱۹۶۳ تا ۱۹۹۴ بدست آمدهاند، پس بنابراین بوسیله افزایشهای اخیر در نسبت چاقی تحت تاثیر قرار نگرفتهاند.[۱۶] چاقی کودکی در قرن ۲۱ به عنوان یک اپیدمی نسبی با افزایش نسبتها هم در جهان توسعه یافته و هم در جهان در حال توسعه، مطرح گردید. نسبت چاقی در پسرهای کانادایی از مقدار ۱۱٪ در سال ۱۹۸۰ به بالای ۳۰٪ در سال ۱۹۹۰ رسید، در حالی که در مدت زمان مشابه این مقدار در میان پسرهای برزیلی از ۴٪ به ۱۴٪ افزایش یافت.[۲۰۰]
با وجود چاقی در میان افراد بالغ، عوامل مختلف زیادی منجر به افزایش میزان چاقی کودکی میشود. عقیدهها بر این بود که تغییر رژیمهای غذایی و کاهش فعالیتهای بدنی دو عامل مهم در افزایش نسبتهای اخیر بوده است.[۲۰۱] بدلیل اینکه چاقی دوران کودکی در دوران جوانی نیز ادامه مییابد و با تعدادی از بیماریهای مزمن در ارتباط است، بچههایی که چاق هستند اغلب مورد آزمایش فشار خون، دیابت، چربی بالا و چربی کبد قرار میگیرند.[۶۷] درمانهایی که در کودکان مورد استاده قرار گرفته است درمانهای زندگی گونه اولیه و روشهای تکنیکی است، گرچه تلاشها برای افزایش فعالیت در کودکان موفقیتهای کمی داشته است.[۲۰۲] در آمریکا درمانهای مورد استفاده برای این گروه سنی مورد تایید FDA نیست.[۲۰۰]
آمار چاقی در کشورهای دنیا
عوارض ناشی از چاقی در گذشته در سنین بالای 30 سال بروز می کرد، اما اکنون با توجه به شیوع چاقی در بین کودکان و نوجوانان سراسر جهان، سن ابتلا به عوارضی مانند دیابت و فشار خون به حدود 10 تا 19 سال رسیده است.[۲۰۳] با توجه به جامعه ثروتمند و علاقهمند به مصرف مواد غذایی سریع، بسیاری از مردم ممکن است آمریکا را در بالای این لیست قرار دهند؛ این در حالیست که بر اساس آمار ارائه شده توسط Visual.ly، صدرنشین جدول شاخص توده بدنی در میان مردم جهان، کویت است. این کشور عربی از میانگین شاخص توده بدنی ۲۷٫۵ برای مردان و ۳۱٫۷۴ برای زنان برخوردار است. این آمار، آمریکا را با میانگین ۲۶٫۵ برای مردان و ۲۹ برای زنان در جایگاه دوم قرار داده است. بزرگسالانی که از میانگین وزن بدنی بین ۱۸٫۵ و ۲۴٫۹ برخوردارند، عموما از وزن بدنی مناسبی به نسبت قد خود برخوردارند. انگلیس که از سطوح رو به رشد چاقی بویژه در میان کودکان برخوردار بوده در جایگاه بیست و ششم این نمودار قرار دارد. میانگین شاخص توده بدنی برای مردان این کشور ۲۷ و برای زنان ۲۶٫۹ است. ایران با میانگین شاخص توده بدنی ۲۴٫۹ برای مردان و ۲۶٫۹ برای زنان در جایگاه ۴۶ قرار دارد. کشورهای دیگر که در میان سنگینترینها قرار گرفتهاند، شامل آلمان، یونان، آرژانتین و تعدادی از کشورهای عربی مانند امارات متحده عربی، عربستان و بحرین هستند. علیرغم شهرت استرالیا به عنوان یک کشور ورزش دوست، این کشور در جایگاه یازدهم این نمودار قرار دارد. جای تعجب نیست که برخی از فقیرترین کشورهای جهان در آسیا و آفریقا در میان کشورهای با کمترین شاخص توده بدنی قرار دارند. مردم بنگلادش با میانگین ۲۰٫۵ برای مردان و ۱۹٫۸ برای زنان از کمترین شاخص توده بدنی برخوردارند. دیگر کشورهای نزدیک به پایین این نمودار شامل نواحی درگیر جنگ و خشکسالی مانند اتیوپی، رواندا، کنیا و اریتره است. برخی از کشورها دارای اختلاف چشمگیری در میان زنان و مردان هستند. در جامائیکا، میانگین شاخص توده بدنی برای مردان ۲۴٫۸ و برای زنان ۲۹٫۸ است. روندهای مشابه در کشورهایی مانند لسوتو، ترینیداد و توباگو و هائیتی قابل مشاهده است.
در مورد دیگر حیوانات
چاقی در میان حیوانات اهلی در بسیاری از کشورها رایج است. میزان اضافه وزن و چاقی در سگهای آمریکایی از ۲۳٪ تا ۴۱٪ و چاقی حدودا ۵٫۱٪ است.[۲۰۴] میزان چاقی در گربهها کمی بیشتر از ۶٫۴٪ بود.[۲۰۴] در استرالیا میزان چاقی در میان سگها در شرایط دامپزشکی ۷٫۶٪ تشخیص داده شده است.[۲۰۵] خطر چاقی در سگها خواه نخواه به صاحبان چاق آنها بستگی دارد. با این وجود رابطه مشابه بین گربهها و صاحبان آنها وجود ندارد.[۲۰۶]
جستارهای وابسته
پیوند به بیرون
ادامه مطلب
بیماری جنون گاوی یک بیماری کشنده و دژنراتیو عصبی مغزی قابل انتقال در گاو میباشد که یک هفته تا چند ماه پس از بروز نشانهها بالینی و آغاز مراحل پیشرفته بیماری مایه مرگ گاو میشود. نشانهها بالینی این بیماری دربرگیرنده تغییر رفتار (لگد زدن، عدم همکاری با دامدار، تهاجم) کاهش وزن و بروز رفتارهای عصبی میباشد. میانگین زمانی میان آلودگی دام تا بروز نشانهها بالینی حداکثر تا پنج سال میباشد. همچنین تشابهاتی میان جنون گاوی و بیماری کورو در انسان هست.این بیماری در ابتدا در گربه سانان اثر نداشت ولی براثر مصرف گوشت الوده توسط گربه ها بعد از مدتی جهش کرد ونوع جدیدی را که هم بر گاو هم گربه سانان اثر می کرد بوجود امد.الان خطر این وجود دارد که با جهش دیگر به گونه های دیگر نیز انتقال پیدا کند
محتویات
راه تشخیص
تنها با ازمایش مغز ونخاع حیوان می توان تشخیص داد الوده است یا نه.بنابراین به هیچ عنوان نمیشود از روی گوشت الوده تشخیص داد که الوده است یا خیر
علایم جنون گاوی
تغییر در رفتار طبیعی، گامهای غیرطبیعی، علایم فلجی، حساسیت بهصدا و لامسه. دوره نهفتگی بیماری در دام ۳ تا ۶ سال است، بنابراین علایم در گاوهای بالغ دیده میشود. طول دوره بیماری در دام چند هفته تا چند ماه است که سرانجام منجر بهمرگ حیوان میشود. دوره نهفتگی بیماری در انسان نیز بسیار طولانی و بیش از ۵ سالاست. علایم بیماری شامل فراموشی، لکنت زبان، اختلال حافظه، عدمتعادل، فلج و بی اختیاری است که نهایتاً با مرگ خاتمه مییابد. بیشترین ضایعه در سلولهای عصبی رخ میدهد که منجر به حفره حفره شدن و اسفنجیشدن بافت مغز و نخاع میشود.
تاریخچه
این بیماری برای نخستین بار در یک مزرعه در سال ۱۹۸۵ در انگلستان گزارش گردید پیش از سال ۱۹۸۵ هیچ کس شناختی از بیماری جنون گاوی نداشت مدتها قبل دامپزشکان پاتولوژیست یک بیماری ناشناخته را که غیر قابل تشخیص بود گزارش دادند و تا سال ۱۹۸۷ هیچ مشکلی دال بر اینکه این بیماری به گونه اپیدمی در حال پیشرفت باشد وجود نداشت پژوهشهای انجام گرفته بر روی موارد آلوده منتج به این شد که پودر استخوان و پودر گوشت تولیدی تنها فرضیهای بود که بعنوان عامل بیماری غیر قابل تشخیص اعلام گردید. در ۱۹۹۰ انتقال گاو به گاو از راه تزریق داخل وریدی و داخل مغزی تایید گردید. در سال ۱۹۸۹ در کشور انگلستان و پس از این در اسکاتلند و ایرلند محدودیت برای مصرف گوشت گاوسانان در جیره انسانی اعمال گردید و اتحادیه اروپا نیز در همان سال محدودیتهای گستردهای را به دنبال گزارش ۴۰ موارد بیماری انسفالوپاتی اسفنجی شکل گربه سانان بر اثر تغذیه با مواد غذائی بامنشاء دامی برای واردات گونههای دام زنده و فراوردههای آنها اعمال کردند.
عامل بیماری
سرانجام پس از مدتها پژوهش، عامل بیماری جنون گاوی به پریونها نسبت داده شد. اولین بار در اوایل دهه ۱۹۸۰ میلادی عوامل بیماریزایی کشف شدند که قادربه تکثیر، انتقال و عفونتزایی بودند، ولی از قطعات پروتئینی ناقص فاقد اسید نوکلئیک تشکیل میشدند. اینعوامل را که حتی از ویروسها ناچیزترند، پریون نامیدند. پرایونها بر خلاف دیگر عوامل بیماریزاویژگیهای منحصربهفردی دارند؛ درمقابل پرتو فرابنفش، فرمالین، یخزدنهای مکرر، {حرارت 135 درجه و فشار 5 اتمسفر)حرارت مرطوب ۱۰۰درجه به مدت ۴۸ ساعت وحرارت خشک ۱۶۰ درجه به مدت ۲۴ساعت مقاومت دارند. بنابراین پیشگیری از این بیماریها با دیگرعوامل میکروبی متفاوت و از اهمیت خاصی برخوردار است.
درمان
در حال حاضر برای این بیماری درمان مؤثری نیست و بدون بهبودی درهمه موارد کشنده است. این بیماری مقاوم به الکل ، بتادین، اشعه یونیزه ،رادیو اکتیو وانواع ضد عفونی کنندهاست وهمچنین در دمای حداقل 200 سانتیگراد نیز از بین نمیرود بنابراین با خوردن گوشت الود شخص نیز الوده می شود.به نحوی که متخصصین از بیماری به نام انگل همیشه جاوید نام می برند.تنها روش محافظت نخوردن گوشتهای مشکوک والوده است
چگونگی انتقال بیماری
مهمترین راه انتقال بیماری به گاوها تغذیه آنها با پودر گوشت و استخوان گوسفندان دچار به بیماری اسکرپی بوده است. عامل بیماری در مغز ونخاع، و ریشههای عصبی، غدههای لنفاوی، چشم، قسمت انتهایی روده کوچک، مغز استخوان و طحال بیشترین تراکم را دارد و به نظر میرسد راه انتقال بیماری به انسان نیز مصرف چنین قسمت هایی از دام آلوده میباشد، بنابراین به منظور پیشگیری از انتقال بیماری به انسان توصیه میشود که اگردامی دچار به جنون گاوی باشد بایستی حیوان ذبح شود و لاشهاش سوزانده یا منهدم گردد. عامل بیماری به گونه محیطی و تماس مستقیم قابل انتقال نبوده، تنها راه انتقال اثبات شده از راه مصرف بافتهای آلوده از آن میان پودر گوشت و پودر استخوان میباشد، انتقال عمودی عامل بیماری هنوز ثابت نشدهاست. بافتهای سیستم اعصاب مرکزی - مغز، نخاع، تیموس و شبکیه بزرگ بافتهایی هستند که قابلیت عفونت زایی دارند.
منابع
ادامه مطلب
| جفت سر راهی | |
|---|---|

Diagram showing a Type IV placenta praevia.
|
|
| آیسیدی-۱۰ | O44, P02.0 |
| آیسیدی-۹ | 641.0, 641.1 |
| مدلاین پلاس | 000900 |
| سمپ | D010923 |
جفت سرراهی (Placenta Previa) یکی از مشکلات زایمان میباشد. جنین از طریق بند ناف به جفت متصل شده و مواد غذایی را از مادر دریافت میکند. در حاملگی معمولاً جفت در نیمه فوقانی رحم قرار دارد اما گاه جفت در قسمت تحتانی رحم قرار میگیرد و دهانه رحم (سرویکس) که محل خروج جنین هنگام زایمان است را بطور کامل و یا ناقص مسدود میکند. به این حالت قرار گیری جفت، جفت سرراهی میگویند که ممکن است کامل یا ناقص باشد.
محتویات
تعریف و طبقه بندی
تشخیص جفت سرراهی معمولاً توسط سونوگرافی انجام میشود ولی در معاینه نیز ممکن است. با توجه به موقعیت قرارگیری جفت در رحم.P.P به چهار تیپ طبقه بندی میشود، در تیپ یک جفت فقط در قسمت تحتانی رحم قرار گرفتهاست ولی دهانه رحم (سرویکس) را درگیر نکردهاست و در تیپ چهارم جفت به صورت کامل سرویکس را مسدود کردهاست.(complete Placenta Previa)
اگر جفت در نیمه اول حاملگی در قسمت تحتانی قرار داشته باشد در بیشتر موارد با ادامه حاملگی و بزرگ شدن رحم، جفت به سمت بالا کشیده میشود و پیگیری سونوگرافیک حتماًلازم است. در نیم درصد موارد جفت در قسمت پایین باقی میماند (از هفته سی ام به بعد) که آن را جفت سرراهی مینامیم.
بیماریزایی جفت سرراهی
علت روشنی برای جفت سرراهی تاکنون تعریف نشدهاست ولی به عنوان یک فرضیه ممکن است تشکیل غیر طبیعی شبکه عروقی بستر اندومتر رحم ناشی از ترومای قبلی، جراحی یا عفونت عامل آن باشد لذا ریسک فاکتورهای جفت سرراهی سابقه قبلی جفت سرراهی، چند قلویی (به دلیل بزرگ شدن جفت)، سابقه سزارین قبلی، سابقه جراحی رحم و مصرف سیگار و کوکائین هستند.
علایم جفت سرراهی
خونریزی از واژن: این نوع خونریزی در سه ماهه آخر حاملگی اتفاق میافتد و معمولاً بدون درد است.علت خونریزی اتساع دهانه رحم در سه ماهه سوم حاملگی است که جفت قادر به کشش نیست و دچار خونریزی میشود.همچنین فعالیت فیزیکی زیاد مادر و نزدیکی با وجود جفت سرراهی ممنوع است.
در یک مطالعه بین زنانی که با جفت سر راهی به بیمارستان مراجعه کرده بودند ۱۳ ٪ با درد زایمان، ۸۲ ٪ با خونریزی واژینال و ۵٪ با آبریزش مراجعه کرده بودند.
- جفت سرراهی به خودی خود مشکلی برای جنین ایجاد نمیکند ولی گاهی به خاطر خونریزیهای شدید مادر، پزشک مجبور به انجام زایمان قبل از موعد مقرر است. با این حال مرگ و میر اوایل نوزادی در جفتهای سرراهی بالاتر از ده درصد است.
زایمان جفت سرراهی
در سه ماهه سوم حاملگی اگر مادر خونریزی داشته باشد معمولاً دو تشخیص محتمل است:
۱. جفت سرراهی
۲. دکولمان (کندگی) جفت (که اغلب خونریزی با درد و علائم استرس جنین همراه است)
باید مادر سریع به بیمارستان منتقل شود. در جفت سرراهی به خصوص اگر هفته ۳۷ به بعد باشد و خونریزی شدید باشد سزارین انجام میشود.اگر جفت سرراهی به طور کامل دهانه رحم را مسدود کند حتی بدون خونریزی نیز تنها راه به دنیا آمدن کودک سزارین است.
اگر سزارین به دلیلی (از جمله عدم دسترسی به جراح) مقدور نباشد برای زایمان طبیعی (در مواردیکه جفت سرراهی کامل نیست) در حالتیکه سر نوزاد ابتدا قرار دارد باید از فورسپس استفاده کرد و در شرایطی که پای نوزاد ابتدا نزول میکند (پرزانتاسیون بریج) باید نگران آسیب لگنی نوزاد بود.
در مادرانی که بارداری قبل از هفته سی ام باشد و مادر یا جنین دیسترس نداشته باشند نیاز به بستری نیست.
منابع
- ویلیامز بیماریهای زنان و مامایی
- ویکیپدیای انگلیسی جفت سر راهی
ادامه مطلب
| جرب | |
|---|---|
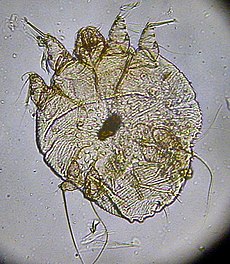
هیره خارشی، عامل بیماری جرب
|
|
| آیسیدی-۱۰ | B86 |
| آیسیدی-۹ | 133.0 |
| دادگان بیماریها | 11841 |
| مدلاین پلاس | 000830 |
| ایمدیسین | derm/382 emerg/517 ped/2047 |
| پیشنت پلاس | جرب |
| سمپ | D012532 |
جَرَب یا گال (به انگلیسی: Scabies) یک بیماری انگلی خارش دار و عامل آن بندپایی از گروه هیرهها به نام هیره خارشی[۱] است. هیرههای خارشی موجوداتی شبیه کنه اما بسیار کوچکتر و میکروسکوپی و مادههای آنها با طولی در حدود ۰٫۴۵ تا ۰٫۳ میلی متر هستند .
نام گال از زبان فرانسوی گرفته شدهاست.[۲]
این بیماری از شایعترین بیماریهای پوستی خارشدار در جهان است . خارش به دلیل تراوشهای بدن انگل است . انگل تونلهای متعددی در داخل پوست حفر می نماید و در آنها زندگی و تخمگذاری میکند . انگل همه جای پوست را می تواند درگیر سازد ولی شایعترین نواحی پشت و کف دستها، فضاهای بین انگشتان، مچ، آرنج، زیر بغل، کشاله ران و نوک سینه هستند . خارش معمولاً شبها شدیدتر است .
انتقال معمولاً از راه تماس مستقیم پوست فرد بیمار با پوست فرد سالم است، البته از راه استفاده از لباس زیر آلوده یا رختخواب آلوده نیز بیماری منتقل میشود .
درمان
درمان با پماد پرمترین، شامپو لیندان پماد کروتامیتون و محلول گامابنزن هگزاکلراید میباشد . معمولاً همه اعضای خانواده باید همزمان درمان شوند .
روند بیماری
ادامه مطلب
| جذام | |
|---|---|

مرد۲۴ ساله مبتلا به جذام.
|
|
| آیسیدی-۱۰ | A30 |
| آیسیدی-۹ | 030 |
| اُمیم | ۲۴۶۳۰۰ |
| دادگان بیماریها | ۸۴۷۸ |
| مدلاین پلاس | 001347 |
| ایمدیسین | med/۱۲۸۱ derm/223 neuro/187 |
| پیشنت پلاس | جذام |
| سمپ | D007918 |
جذام یا خوره(به انگلیسی: Leprosy)، بیماری که همچنین با نام بیماری هانسن شناخته میشود، بیماری مزمن است که توسط باکتری مایکوباکتریوم لپره[۱] و مایکوباکتریوم لپروماتوسیس ایجاد میشود.[۲] در ابتدا، عفونتهای ناشی از این بیماری علائمی ندارند و به مدت ۵ تا ۲۰ سال به این صورت باقی میمانند.[۱] علائم این بیماری شامل گرانولوما دستگاه عصبی پیرامونی، دستگاه تنفسی، پوست، و چشمها میشود.[۱] این علائم ممکن است باعث ناتوانی در حس درد و در نتیجه از دست دادن بخشهایی از دست و پا در نتیجه آسیبهای مکرر شود.[۳] احساس ضعف و ضعف چشم همچنین ممکن است در بیمار ایجاد شود.[۳]
دو نوع اصلی این بیماری بر اساس تعداد باکتریهای موجود در هر نوع تشخیص داده میشود: پسی باسیلاری و مالتی باسیلاری.[۳] این دو نوع جذام بر اساس تعداد پیگمانتاسیون ضعیف، و لکههای پوستی بیحس تشخیص داده میشوند که در پسی باسیلاری تعداد این لکهها پنج عدد یا کمتر است و در نوع مالتی باسیلاری تعداد آنها بیشتر از پنج عدد میباشد.[۳] این بیماری با استفاده از مشاهده رنگآمیزی اسید فاست در بافت برداری پوستی یا از طریق تشخیص DNA فرد با استفاده از واکنش زنجیرهای پلیمراز تشخیص داده میشود.[۳] این بیماری در میان افرادی که در فقر زندگی میکنند شایع تر است و عقیده بر این است که از طریق ریز قطرههای تنفسی به انسان منتقل میشود.[۳] این بیماری از دسته بیماریهای بسیار عفونی نمیباشد.[۳]
جذام قابل درمان میباشد.[۱] درمان نوع پسی باسیلاری این بیماری با استفاده از داروهای داپسون و ریفامپین به مدت ۶ ماه صورت میپذیرد.[۳] درمان نوع مالتی باسیلاری این بیماری با استفاده از داروهای ریفامپین، داپسون و کلوفازیمین به مدت ۱۲ ماه صورت میگیرد.[۳] این داروها توسط سازمان بهداشت جهانی در اختیار کشورها قرار میگیرد.[۱] آنتی بیوتیکهای دیگری نیز ممکن است در درمان این بیماری استفاده شوند.[۳] در سال ۲۰۱۲ تعداد ۱۸۹٬۰۰۰ نفر در جهان به این بیماری مزمن مبتلا بودند و این تعداد در حال حاضر به ۲۳۰٬۰۰۰ نفر رسیده است.[۱] موارد مزمن این بیماری از دهه ۱۹۸۰ که حدود ۵٫۲ میلیون نفر را به خود مبتلا کرده بود کاهش یافته است.[۱][۴][۵] اکثر موارد جدید این بیماری در ۱۶ کشور اتفاق میافتد و در این میان بیش از نیمی از این مبتلایان از کشور هند میباشند.[۱][۳] در ۲۰ سال گذشته بیماری جذام ۱۶ میلیون نفر در دنیا درمان شده است.[۱]
هزاران سال است که بشریت با بیماری جذام دست و پنجه نرم میکند.[۳] نام این بیماری از واژه لاتین lepra به معنای «فلس مانند» گرفته شده است، این در حالی است که واژه «بیماری هانسن» از روی نام گرهارد آرمور هانسن گرفته شده است.[۳] قرنطینه افراد مبتلا در کمپهای جذامیها هنوز در کشورهایی مانند هند، با بیش از هزار؛[۶]چین، با حدود صدها؛[۷] و در آفریقا اتفاق میافتد.[۸] با این حال، بیشتر این کمپها بسته شدهاند.[۸] برای مدت مدید در طول تاریخ، مردم جذام را همواره با ننگ جامعه در ارتباط میدانند،[۱] که این خود عاملی برای جلوگیری از گزارش بیماری فرد و درمان زودهنگام میشود. روز جهانی جذام در سال ۱۹۵۴ وارد تقویم شد تا به افراد مبتلا به جذام آگاهی داده شود.[۹]
محتویات
مقدمه
جذامدر طول تاریخ بیش از هر بیماری دیگری باعث وحشت وانزوای انسانها گردیدهاست.
در پایان قرون وسطی جذام در غرب از میان رفت. از ابتدای قرون وسطی تا پایان جنگهای صلیبی، وسعت قلمرو جذامخانهها در سراسر اروپا چند برابر شده بود. بنابرقول متیو پاری، در کل قلمرو مسیحیت نوزده هزار جذامخانه وجود داشت.[۱۰]
جذام نوعی بیماری التهابی مزمن است که به وسیله مایکوباکتریوم لپرا ایجاد میشودوطیف بالینی آن وابسته به پاسخ ایمنی فرد میزبان میباشد. هرچندبیماری به عنوان یک بیماری مزمن باکتری پوست واعصاب محیطی مطرح است، ولی در نوع لپروماتوز باعث گرفتاری راههای تنفسی فوقانی نیز میشود.
کارشناسان سازمان جهانی بهداشت مورد جذام را چنین تعریف کردهاند: یک مورد جذام، عبارت است ازشخص که دچار ضایعههای هیپوپیگمانته (قرمز رنگ بدون حس)، درگیری اعصاب محیطی، از دست دادن حس و اسمیر پوستی مثبت از نظر باسیلهای اسیدفاست، به صورت منفرد یا مجموعهای از این تغییرات باشد.
سببشناسی
عامل بیماری، یک باکتری اسید فاست به نام مایکوباکتریوم لپره میباشد. رشد این باکتری بسیار کند است، به طوری که در بافت نرم کف پای موش در طی ۱۱ تا ۱۳ روز تکثیر مییابد. این باکتری درگرفتاریهای پوست و اعصاب محیطی وجود داشته و منجر به تخریب بافتی و تغییر کل آن بعلت از دست دادن حس و فعالیت حرکتی بافت میشود.
دوره نهفتگی
دوره نهفتگی بیماری جذام، احتمالاً ۲ تا ۱۰ سال است ولی میتواند تا ۲۰سال یا بیشتر بطول انجامد.
سیر طبیعی
راه ورود عامل جذام به بدن، به طور دقیق مشخص نیست و دوره کمون آن بسیار طولانی است. ابن سینا در مورد جذام گفتهاست «کسی که به تازگی مبتلا به جذام شده و اوایل بیماری را طی میکند، امید به معالجهاش بیشتر است. اما وقتی بیماری ریشه دوانید و وضعیت ثابتی پیداکرد، اگر هم معالجه شود بسیار مشکل است.»
با درمان به موقع بیماری نتیجه بسیار مطلوب است. در بیمارانی که دچار ضایعههای ناشی از بیحسی اندامها هستند، در صورتی که اقدامهای درمانی نتیجه ندهد، دچار تغییر شکل اندام و استئومیلیت میشوند وگاهی قطع عضو، لازم میشود. همچنین ایریدیوسیکلیت، ممکن است منجر به کاهش بینایی یا کوری شود و کاتاراکت نیز به طور شایعی در نوع لپروماتوز ایجاد میشود.
نکته دیگری که در رابطه با سیر طبیعی جذام مهم است این است که کسانی که از نزدیک بااین بیماران تماس داشتهاند آزمون پوستی لپرومین با شیوع زیادی مثبت میشود ولنفوسیتهای تغییرشکل یافته ویژه مایکوباکتریوم لپرا و پادتنهای ویژه این باکتری حاکی ازآن است علیرغم شایع بودن عفونت، تنها تعداد کمی از افراد، دچار بیماری آشکار میشوند.
انتشار جغرافیایی در جهان
بیشترین شیوع جذام مربوط به آسیا، آفریقا، تاحدودی آمریکای مرکزی وجنوبی و اقیانوسیه میباشد.
- ۳ کشور راس جذام بومی عبارتاند از: هند، برزیل و اندونزی. این کشورها حدود ۸۵ درصد موارد تشخیص داده شده جذام را دارا میباشند.
انتشار بیماری در ایران
مشخص شدهاست که خط سیر مناطق جذامخیز کشور، از خراسان شروع شده وپس از گذشتن از مازندران، گیلان، زنجان و آذربایجان، به کردستان و کرمانشاه، منتهی میگردد.
روند زمانی
جذام، روند زمانی خاصی ندارد وباتوجه به طولانی بودن دوره نهفتگی، باعث همهگیری یا طغیان نمیشود و حتی با صنعتی شدن بعضی از کشورهایی که این بیماری در آن بومی است، از میزان بروز آن کاسته شدهاست.
تأثیر سن، جنس، شغل و موقعیت اجتماعی
بیماری در هرسنی ممکن است حادث گردد، اما بیشترین شیوع سنی آن در بزرگسالان جوان است. به طوری که در مناطق بومی، بروز سنی بیماری در سنین ۲۰ تا ۳۵ سالگی، به اوج میرسد. در بعضی از نژادها بروز بیماری در مردان بیشتر از زنان است و نوع لپروماتوز بیماری در مردان، ۲ برابر زنان عارض میگردد. تأثیر فقر، در بروز آن به اثبات رسیدهاست. از نظر شغلی، اکثریت جذامیان ایران را کشاورزان تشکیل میدهند اما دربین بیماران جذامی، کارمند، مهندس، کارگر و... به چشم میخورد. شایان ذکر است چون حساسیت نژادی نسبت به جذام را نمیتوان از دیگر عوامل بیماری مجزا نمود، بنابراین اگر جذام در منطقهای شایعتر است به علت دخالت عوامل زیستشناسی، اقتصادی واجتماعی است وارتباطی به منشا نژادی و قومی ندارد.
تأثیر عوامل مساعد کننده بیماری
ازآنجا که با صنعتی شدن برخی از کشورهای بومی جذام، از میزان بروز آن کاسته شدهاست وهماکنون نیز بیشترین موارد آن در اقشار آسیبپذیر جامعه یافت میشود، باید فقر وبیخانمانی و تغذیه نامناسب رااز عوامل مساعدکننده ابتلا به این بیماری به حساب آورد. لازم به یادآوری است که حتی پژوهشگران قدیمی نیز به بعضی از این عوامل توجه داشته ومورد تاکید قرار دادهاند، به طوری که در دائرةالمعارف قانون علاوه بر تماس خانوادگی وانتقال داخل رحمی بیماری، به تأثیر دما و وضعیت نامطلوب تغذیه نیز به عنوان عوامل زمینهساز بروز جذام اشاره شدهاست.
مخزن بیماری
انسان و گور کن تنها مخزن بیماری میباشد. همچنین میمون مانگابی (Mangabey) که نوعی میمون دنیای جدید است به صورت طبیعی آلوده میشود.
راه ورود بیماری
راههای انتقال بیماری عبارتانداز: دستگاه تنفس، دستگاه گوارش، پوست، از طریق رحم مادر به نوزاد، تماس با حیوانها، حشرات و خاک محیط اطراف.
چون دوره کمون طولانی است، راه اصلی ورود عامل بیماری جذام به بدن مشخص نمیباشد ولی محتملترین راه، دستگاه تنفسی میباشد. جذام تر یا همان لپروماتوز واگیردار میباشد. با توجه به اینکه این افراد در هر شبانهروز حدود ۱۰۰ میلیون باسیل جذام را از طریق ترشحات بینی خود به محیط خارج دفع میکنند اما بیماری جذام به آسانی منتقل نمیشود وانتقال آن مستلزم تماس طولانی و چندین ساله با بیماران مبتلا به جذام میباشد. برهمین اساس انتقال آن به پرسنل بیمارستانی بسیار ناچیز میباشد.
با توجه به اینکه عامل جذام در بدن پشه خاکی و ساسهایی که از بیماران درمان نشده تغذیه کردهاند یافت شدهاست، احتمال اینکه بیماری از طریق نیش حشرات منتقل شود وجود دارد، ولی هنوز به اثبات نرسیدهاست. لازم به ذکر است با توجه به شواهد ظاهری و آزمایشگاهی قابلیت انتقال بیماری در بیشتر موارد در عرض ۳ ماه پس از مصرف مداوم و منظم داپسون (DDS) یا کلوفازیمین ودر عرض ۳ روز پس از درمان با ریفامپین، از بین میرود.
پیشگیری و درمان
بیماری جذام بوسیله ریفامپیسین، داپسون و کلوفازیمین درمان میشود. واکسیناسیون با ب ث ژ (BCG) میتواند انسان را علاوه بر سل در برابر جذام نیز محافظت نماید.
پانویس
- "Leprosy Fact sheet N°101". World Health Organization. Jan 2014.
- "New Leprosy Bacterium: Scientists Use Genetic Fingerprint To Nail 'Killing Organism'". ScienceDaily. 2008-11-28. Retrieved 2010-01-31.
- Suzuki K, Akama T, Kawashima A, Yoshihara A, Yotsu RR, Ishii N (February 2012). "Current status of leprosy: epidemiology, basic science and clinical perspectives.". The Journal of dermatology 39 (2): 121–9. doi:10.1111/j.1346-8138.2011.01370.x. PMID 21973237.
- "Global leprosy situation, 2012". Wkly. Epidemiol. Rec. 87 (34): 317–28. August 2012. PMID 22919737.
- Rodrigues LC, Lockwood DNj (June 2011). "Leprosy now: epidemiology, progress, challenges, and research gaps.". The Lancet infectious diseases 11 (6): 464–70. doi:10.1016/S1473-3099(11)70006-8. PMID 21616456.
- Walsh F (2007-03-31). "The hidden suffering of India's lepers". BBC News.
- Lyn TE (2006-09-13). "Ignorance breeds leper colonies in China". Independat News & Media. Retrieved 2010-01-31.
- Byrne, Joseph P. (2008). Encyclopedia of pestilence, pandemics, and plagues. Westport, Conn.[u.a.]: Greenwood Press. p. 351. ISBN 9780313341021.
- McMenamin, Dorothy (2011). Leprosy and stigma in the South Pacific: a region-by-region history with first person accounts. Jefferson, N.C.: McFarland. p. 17. ISBN 9780786463237.
- تاریخ جنون - اثر میشل فوکو- فاطمه ولیانی - شر هرمس – چاپ هفتم 1388 - ص 7
جستارهای وابسته
منابع
- دکترعزیزی، فریدون-دکتر حاتمی، حسین-دکتر جانقربانی، محسن- اپیدمیولوژی و کنترل بیماریهای شایع در ایران. چاپ دوم ۱۳۷۹
- دکتر رفیع عبدالناصر (Rafi A, PhD). راهنمای کاربردی در باکتری شناسی بالینی، انتشارات دانشگاه علوم پزشکی تبریز، 1379. ISBN 964-360-659-7
ادامه مطلب
-
شکاف در لامپ نشان دهنده جداشدگی شبکیه.
جداشدگی شبکیه جدا شدن یا پاره شدن شبکیه (بافت گیرنده نور در پشت چشم) از سایر بافتهای چشم. این عارضه در همه سنین و هر دو جنس دیده میشود. جداشدگی شبکیه یک اورژانس است.[۱] جدا شدگی پرده شبکیه زمانی رخ میدهد که شبکیه از محل طبیعی خود کنده شود. زمانی که پرده شبکیه جدا شود، عملکرد آن مختل شده و در نتیجه بینائی فرد تار میشود یعنی مثل اینکه فیلم داخل دوربین از محل خود رها شود. جدا شدگی پرده شبکیه مشکل بسیار مهمی تلقی میشود زیرا در صورت عدم درمان، تقریبا در همه موارمنجر به کوری خواهد شد.[۲]
محتویات
علایم شایع
علایم زیر معمولاً در یک چشم رخ میدهد، ولی گاهی هر دو چشم درگیرند:
- جرقههای نورانی در میدان بینایی (درخشبینی)
- نقاط شناور در میدان بینایی
- تاری دید
- موجدار دیدن تصاویر (گاهی)
- از دست دادن تدریجی بینایی. از آنجا که این حالت بسیار آهسته بروز میکند بیمار ممکن است متوجه آن نگردد.
- آسیب چشم (پارگی شبکیه).
- استعداد ارثی (احتمالاً).
- تحلیل رفتن بافتی همراه افزایش سن.[۴]
- بانک اطلاعات بیماریها [۱]
- جداشدن پرده شبکیه - دکتر علیرضا نادری Retinal Detachment [۲]
- بانک اطلاعات بیماریها [۳]
- بانک اطلاعات بیماریها [۴]
عدم وجود درد.[۳]
علل
داروها
قطرههای چشمی گشادکننده مردمک. گشاد شدن مردمک فعالیت در زمان ابتلا به این بیماری چشم در طی دوره التیام پس از جراحی را کاهش میدهد. اگر شما نمیتوانید خود قطره داخل چشمتان بریزید، برای این منظور از دیگران کمک بگیرید. داروهای آرامبخش بهمنظور کاهش اضطراب در طی دوره نقاهت توصیه میشود.[۵]
منابع
ادامه مطلب
| حصبه | |
|---|---|

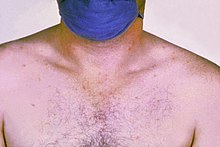
Rose spots on the chest of a patient with typhoid fever due to the bacterium سالمونلا typhi
|
|
| آیسیدی-۱۰ | A01.0 |
| آیسیدی-۹ | 002 |
| دادگان بیماریها | ۲۷۸۲۹ |
| مدلاین پلاس | 001332 |
| ایمدیسین | oph/686 med/2331 |
| سمپ | D014435 |
حَصْبه (نامهای دیگر:[۱] تب روده، تب تیفوئید، مطبقه) یک بیماری عفونی است، که در اثر باکتری تایفوید فیور (انگلیسی: Typhoid ّever) ایجاد میشود، این بیماری واگیردار بوده و از طریق آب و غذای آلوده گسترش مییابد و معمولاً با تب بالا، اسهال، بیاشتهایی و سردرد بروز میکند.
میکروب حصبه در آبهای گل آلود تا یکماه و در یخ تا ۳ ماه زنده میماند، در اثر گرمای ۶۰ تا ۱۰۰ درجه از میان میرود و بخصوص نور آفتاب به سرعت سبب انهدام میکروب میشود. در برابر خشکی هم تا دو ماه مقاومت دارد.
حصبه ممکن است به شکل تکگیر یا همهگیر درآید در فصل پائیز و تابستان بیشتر بصورت همه گیر در میآید، این همه گیری بخصوص در اجتماعات مانند سربازخانهها و مدارس دیده میشود. این بیماری در ایران در تمام فصول فراوان است ولی در تابستان و پائیز بیشتر است.
در زمان جنگ که تمام این شرایط موجود است شیوع این بیماری چشمگیر است. افراد تازهوارد که به مناطق آلوده وارد میشوند بیشتر از افراد بومی مبتلا میگردند، کم شدن ترشح اسید معده هم در آلودگی مؤثر است زیرا اسید معده خاصیت میکروبکشی دارد.
محتویات
همهگیرشناسی
طبق آمار سازمان بهداشت جهانی در سال ۲۰۰۷، تعداد افراد مبتلا به تب تیفوئید بین ۱۶ تا ۳۳ میلیون نفر میباشد، و سالانه بین ۵۰۰٬۰۰۰ تا ۶۰۰٬۰۰۰ تن از این بیماری تلف میشوند.
انتقال این بیماری از طریق جذب غذا یا آب آلوده به مدفوع فردی بیمار یا سالم ولی ناقل صورت میگیرد. تب تیفوئید در کشورهای پیشرفته بسیار نادر است. شیوع آن در آسیای جنوب شرقی، آسیای مرکزی و جنوب آفریقا بیشتر است.
راههای سرایت بیماری
میکروب بیماری تیفوئید از راه دهان وارد دستگاه گوارش شده و از آنجا به سایر نقاط بدن میرسد و نشانههای بیماری را پدیدار میسازد، میکروب باسیل از راه مدفوع به خارج راه مییابد مدفوع و صفرا در دوران استقرار بیماری آلوده میباشند. گاهی در ادرار و استفراغ بیماران نیز باسیل وجود دارد. بیشتر بیماران در دوران نقاهت هم عامل انتشار میکروب بشمار میروند.
- سرایت مستقیم: پرستاران و مراقبان بیماران از راه دستهای خود آلوده میگردند. آنهائی که لگن بیمار را برمیدارند و یا لباس و ملحفههای وی را عوض میکنند و در معرض آلودگی مستقیم قرار دارند؛ بنابراین اگر کمال نظافت بعد از تماس با مریض رعایت شود آلودگی ناچیز خواهد شد. برخی از پزشکان حصبه را بیماری دستهای کثیف نامیدهاند.
- سرایت غیرمستقیم: آب - بهترین منبع آلودگی را تشکیل میدهد و این مطلب درآلودگیهای لولههای آب یک محله یا یک قنات و آلوده کردن تعداد زیادی از افراد با ثبات میرسد، گذشته از آب، مواد غذائی، شیر و سبزیجات و نرم تنان دریایی (صدفهاو میگوها و...) نیز ممکن است توسط آب آلوده گردند.
- پیش از این یخ غیربهداشتی یک عامل انتقال بیماری در ایران بهشمار میرفت.
- آلودگی شیر، پنیر تازه توسط آب آلوده یا دستهای آلوده دیده شدهاست.
- سبزیجات، سبزیجاتی را که با کود انسانی میکارند احتمال آلودگی آن زیاد است.
- نرمتنان دریائی و صدفها و میگو غیره یکی از منابع آلودگی در کشورهای اروپایی بهشمار میآیند. صدفهائی که در مسیر پساب و رودخانههای کثیف قرار میگیرند آلوده میشوند.
- مگس هم عامل مهمی در پخش بیماری است.
- در آزمایشگاهها افرادی که با کشت و مطالعات این میکروبها سروکار دارند ممکن است تصادفاً آلوده گردند، پزشکان بخشهای عفونی هم بدلایل بالا بیشتر در معرض آلودگی میباشند.
- پودر گوشت، تخم مرغ و سایر مواد غذائی هم ممکن است عامل سرایت بیماری باشند.
نشانههای ابتلا
بیماری به آرامی شروع میشود: تب مختصر، خستگی، سرگیجه، کوفتگی، خواب مختل، دهان تلخ و یبوست. بتدریج این علائم شدت مییابد، بعلاوه سردرد شدید، درد پیشانی بوجود میآید، درد کمر و گردن و بیحالی عارض میشود، شکم نفخ پیدا کرده کمی دردناک میشود مخصوصاً در پهلوی راست و پائین شکم درد محسوس میباشد یا بجای یبوست اسهال فرا میرسد.
طحال بزرگ میشود گاهی خون دماغ وجود دارد. بسیاری از بیماران در چند روز اول بیماری سرفه کرده و نشانههای یک برونشیت حاد را دارند. صبحها تب کم بوده و شبها بالا میرود تا اینکه در ظرف ۴ تا ۵ روز تب به ۴۱ درجه میرسد، نبض نسبت به تب کندتر میباشد.
۵ تا ۸ روز علائم شدت مییابد یعنی استقرار بیماری فرا میرسد بیمار در رختخواب خود بیحرکت میافتد و نسبت به اطرافیان بی اعتنا میباشد و یا اینکه در بیحالی و کوفتگی عمیقی غوطه ور میباشد گاهی هذیان و بی خوابی وجود دارد، بیمار اشیاء مبهمی را در هوا جستجو میکند، عطش زیاد دارد لبها و زبان خشک است، اشتها کم است نفخ شکم زیاد و در لمس پهلوی راست و پائین شکم درد وجود دارد. در حصبه سخت، اسهال آبکی وجود دارد. تب دائماً در ۴۰ درجه سانتیگراد باقیمانده، صبح و شب کمی با هم اختلاف دارد یعنی صبحها کمتر و شبها زیادتر است.
مشخصات بیماری
پس از آن که باکتریهای سالمونلا تیفی وارد دستگاه گوارش شدند، دیوارهٔ روده را سوراخ میکنند، و آنگاه، توسط ماکروفاژها بلعیده میشوند (فاگوسیتوز). در این میان، ساختار این باکتریها جهش یافته و دربرابر آنزیمهای ماکروفاژها مقاومت پیدا میکنند. به این ترتیب، این باکتریها درون ماکروفاژها باقی میمانند و توسط دستگاه لنفاوی درون ماکروفاژها تکثیر یافته و در سیستم رتیکولوآندوتلیال (شامل غدد لنفاوی و سلولهای طحال و کبد)، و سپس در سراسر بدن پخش میشوند.
دورهٔ نهفتگی آن حدود یک هفتهاست. روند بیماری تب تیفوئید به طور معمول به ۴ دوره تقسیم میشود که هر کدام از آنها حدود یک هفته طول میکشد. در هفتهٔ اول بیماری دمای بدن فرد اندکی افزایش پیدا میکند، و او دچار سردرد، برادی کاردی نسبی (نامناسب با تب)، و در برخی موارد خونریزی بینی و درد شکم میشود. در این مدت تعداد گلبولهای سفید خون وی کاهش مییابند. سپتیسمی (ورود باکتری به خون) در این مرحله رخ میدهد.
در هفتهٔ دوم بیماری، فرد دچار تبی حدود ۴۰ درجه سانتیگراد، همراه با تعرق ولی بدون افزایش تعداد نبض میشود. این تب میتواند موجب هذیان نیز شود. در برخی از بیماران (حدود یکسوم آنان)، کهیرهایی قرمزرنگ بر روی پوست شکم یا قفسهٔ سینه ظاهر میشوند. درد یا ورم شکم، اسهال (و در برخی افراد یبوست) و بزرگ شدن طحال (اسپلنومگالی) از دیگر علایم این دوره هستند.
در هفتهٔ سوم، تب همچنان بالا میماند، و فرد میتواند دچار خونریزی در روده شود. از بین بردن باکتریهای سالمونلا تیفی موجب آزاد شدن اندوتوکسین آنها میشود. این ماده گاهی موجب سوراخ شدن دیوارههای روده و خونریزی و در مواردی پری تونیت و حتی سپتی سمی شده، که موارد فوق میتوانند مرگآور باشند (احتمال آن حدود ۳۰٪ میباشد). خستگی و اغتشاش ذهنی از دیگر علایم این دوره میباشند. مواردی از کوله سیستیت، آبسههای متاستاتیک، و انسفالیت نیز در این فاز دیده شدهاند. احتمال تب در روزهای آخر هفته قدری کاهش میبابد.
در مرحلهٔ چهارم، تب به آهستگی کاهش مییابد، و سایر علایم بیماری ناپدید میشوند.
عوارض حصبه
بسیار متعدد است - خونریزی روده، سوراخ شدن رودهها، ورم آپاندیس، ورم کیسه صفرا، یرقان، ورم غده بناگوشی عوارض دیگر از قبیل نارسائی قلبی، عارضه استخوانی، تنفسی، ادراری، پوستی، ورم بیضه، مننژیت، آماس کلیهها (پیلونفریت) و پستانها و تورم مفصلی ملاحظه میشود.
تشخیص آزمایشگاهی
آزمایشهائی که از نظر تشخیص تیفوئید مورد استفاده قرار میگیرد بترتیب اهمیت عبارتند از: کشت خون، کشت ادرار و خلط، کشت مغز استخوان و آزمایشهای سرمی (ویدال فلیکس)؛ کشت مدفوع (در کشور ما که بیماری بومی است کشت مثبت مدفوع را باید با آزمایشات دیگر تکمیل کرد).
جلوگیری و درمان
تشخیص این بیماری معمولاً از طریق آزمایش ویدال انجام میگیرد که آزمایش فوق در صورت وجود آنتی بادی ضد آنتی ژنهای سطحی (آنتی ژن O) یا آنتی ژنهای فلاژل (آنتی ژن H) مثبت میشود.
درمان تب تیفویید پس از کنترل عوارض بیماری و پایدار شدن علائم حیاتی با استفاده از آنتیبیوتیک (قبلاً کلرامفنیکل و امروزه فلوئوروکوئینولون یا سفتریاکسون) صورت میگیرد. از اقداماتی که به منظور پیشگیری بیماری انجام میگیرند میتوان رعایت بهداشت فردی و عمومی را نام برد. عدم آشامیدن آبهای ناسالم در مناطقی که بیماری در آن شایع است یکی دیگر از راههای پیشگیری میباشد.
به علاوه، واکسن تب تیفوئید نیز در جلوگیری از ابتلا به آن مفید است.
درمان
- رژیم غذائی و الکترولیت: باید به بیماران مقادیر کافی مایع رسانده شود و برای این منظور تشویق بیماران به نوشیدن مایعات زیاد لازم است. توجه به تعادل آب و الکترولیت هنوز مهمترین و فوریترین اقدام است.
- درمان با آنتی بیوتیکها با توصیه پزشک که معمولاً کینولونها یا سفالوسپورینها هستند.
پیشگیری
تیفوئید حاد بصورت همه گیر و تک گیر بروز میکند و بیشتر اوقات مسئول آنها ناقلان سالم یا بیماران میباشند. این بیماری مخصوص انسان است و دو نوع پیشگیری را ایجاب میکند: ۱ - پیش گیری دسته جمعی ۲ - پیش گیری انفرادی
در پیش گیری دسته جمعی میباید بیماران و حاملان سالم را مشخص کرده و آنها را معالجه نمود و خاستگاه سرایت را از بین برد.
در پیش گیری انفرادی باید افرادیکه در معرض آلودگی به بیماری هستند ایمنی بخشید و آنهم بوسیله واکسیناسیون امکانپذیر است؛ ولی باید دانست که هر دو این وسائل برای جلوگیری از تیفوئید ضرورت دارند و یکی بدون دیگری امکانپذیر نیست.
پیشگیری دسته جمعی: در پیش گیری دسته جمعی پزشک معالج و اداره بهداشت وظیفه عمدهای دارند: پزشک معالج باید هر چه زودتر بیماری را تشخیص داده و نوع آن را بمراکز بهداری گزارش دهد، بعلاوه در جریان ناخوشی به اطرافیان مریض طرز سرایت وگندزدائی ادرار و مدفوع را بیاموزد. همچنین ملحفه و لباس زیر و یا وسائل دیگر آلوده بیمار را بهتر است با آب ژاول و جوشاندن و بخار آب و غیره گندزدایی کنیم، بعد از بهبود بیماری میباید گندزدائی نهائی انجام شود. در صورت امکان بهتر است پزشک معالج خاستگاه سرایت را جستجو کند. بعلاوه مراقبت و بازرسی دقیق مواد خوراکی، صدفها، شیر، آب، مشروبات غیرالکلی و غیره، این مواد را چه از نظر تهیه و توزیع و فروش باید تحت کنترل دقیق قرار داد، تهیه آب آشامیدنی و فاضلاب هم در پیشگیری بسیار مهم است. غدغن کردن کاربرد کود انسانی در سبزیکاری، از بین بردن مگس در نقاط آلوده و آموختن بهداشت عمومی بمردم ارکان پیشگیری دسته جمعی را تشکیل میدهد.
ادامه مطلب
| تیفوس | |
|---|---|

Rash caused by epidemic typhus
|
|
| آیسیدی-۱۰ | A75 |
| آیسیدی-۹ | 080–083 |
| دادگان بیماریها | 29240 |
| مدلاین پلاس | 001363 |
| ایمدیسین | med/2332 |
| پیشنت پلاس | تیفوس |
| سمپ | D014438 |
تیفوس(به انگلیسی: Typhus) یک بیماری حاد تبدار ناشی از یک باکتری (ریکتزیا) منتقله از حشرات آلوده است. این بیماری دارای سرایت فرد به فرد نیست. این عفونت ممکن است پوست، دستگاه عصبی مرکزی، لوله گوارش و عضلات را درگیر سازد.
به طور کلی سه نوع تیفوس داریم . تیفوس اپیدمیک یا شپشی که عامل آن ریکتزیا پرووازکی میباشد و شایعترین نوع تیفوس است . تیفوس آندمیک یا تیفوس ککی یا تیفوس موشی که عامل آن ریکتزیا تیفی است . نوع سوم تیفوس کنه ای ( tick typhus ) که عامل بیماریزا ( R.australis) است .
- وقتی صحبت از همه گیری تیفوس در گذشته میشود اغلب منظور تیفوس شپشی است .
ریکتزیاها باکتریهای کوچکی هستند که انگل اجباری درون سلولی میباشند. شکل ظاهری آنها بصورت میلهای یا کروی است.
دوره کمون :این دوره در تیفوس بین ۱ تا ۲ هفته و معمولاً ۱۲ روز است.
محتویات
مخزن بیماری
مخزن ریکتزیاها در تیفوس شپشی (همه گیر) انسان و در تیفوس نوع موشی جوندگان می باشند.حشره ناقل در تیفوس شپشی، شپش در تیفوس موشی، کک و در تیفوس کنهای کنه می باشد.
علایم و درمان
علائم معمولاً تب، لرز، درد عضلانی، سردرد، لاغری شدید ، بثورات پوستی (با یا بدون اسکار ) است. درمان با آنتی بیوتیک هایی نظیر تتراسیکلین، داکسی سیکلین یا کلرامفنیکل میباشد . رعایت بهداشت فردی در کنترل همه گیری ها بسیار ضروری است .
جستارهای وابسته
- هانس زینسر مبدع واکسن تیفوس
- ریکتزیا
منابع
- ویکیپدیای انگلیسی تیفوس
- مهندس متولیان، سید علی. حشرهشناسی پزشکی و مبارزه با ناقلین. دانشگاه علوم پزشکی و خدمات بهداشتی درمانی ایران-
ادامه مطلب
تیروییدیت بیماری است که در آن غده تیرویید ملتهب میشود. غده تیرویید یک عضو زاینده هورمون در قاعده گردن، کنار نای است. معمولاً افراد میانسال ۳۰ تا ۵۰ ساله از هر دو جنس را مبتلا میکند ولی در زنان شایعتر است.
انواع
شایعترین نوع این بیماری تیروییدیت هاشیموتو، تیروییدیت لنفوسیتیک یا تیروییدیت خودایمن نیز خوانده میشود که التهاب مزمن همراه با ارتشاح لنفوسیتی است. تیروییدیت تحت حاد، تیروییدیت گرانولوماتوز، تیروئیدیت پس از زایمان، تیروئیدیت خاموش، تیروئیدیت ناشی از دارو، تیروئیدیت ریدل (Riedel's thyroiditis) و تیروئیدیت حاد سایر انواع میباشند. بندرت این بیماری به دنبال عفونت ویروسی رخ میدهد و انواع نادرتر دیگری نیز دارد.
بزرگی، درد و حساسیت به لمس در غده تیرویید، تب، درد فک یا گوش (گاهی اوقات)، پرکاری تیرویید (ضربان قلب سریع، عصبی شدن، لرزش و کاهش وزن سریع) از نشانهای این بیماری هستند.
جستارهای وابسته
منابع
- «Thyroiditis» (انگلیسی). www.thyroid.org. بازبینیشده در ۲۶ سپتامبر ۲۰۱۱.
ادامه مطلب





![نقاشی یک زن جوان برهنه با گونههای صورتی و موهای مشکی در حالی که بر روی میز خم شده است. انگور در دستانش گرفته درحالی که برگهای آن آلت تناسلی او را پوشانده است. نقاشی دختری که احتمال میرود مبتلا به علائم سندرم پرادر- ویلی باشد.[۱۰۲]](https://upload.wikimedia.org/wikipedia/commons/thumb/4/46/La_monstrua_desnuda_%281680%29%2C_de_Juan_Carre%C3%B1o_de_Miranda..jpg/170px-La_monstrua_desnuda_%281680%29%2C_de_Juan_Carre%C3%B1o_de_Miranda..jpg)



![یک صندلی بزرگ و پهن در کنار تعدادی از صندلیهایی با اندازه معمولی قرار دارد. خدماتیها باید راحتی افراد چاق را با امکاناتی از قبیل صندلیهای پهن تر فراهم کنند.[۱۸۴]](https://upload.wikimedia.org/wikipedia/commons/thumb/c/c4/Wide_Chair.jpg/220px-Wide_Chair.jpg)