| آنفلوآنزا | |
|---|---|
تصویر ویروس آنفلونزا با بزگنمایی ۱۰۰ هزار برابر
|
|
| آیسیدی-۱۰ | J10, J11 |
| آیسیدی-۹ | 487 |
| دادگان بیماریها | ۶۷۹۱ |
| مدلاین پلاس | 000080 |
| ایمدیسین | med/۱۱۷۰ |
| پیشنت پلاس | آنفلوآنزا |
| سمپ | D007251 |
آنفلوآنزا یا گریپ (Grippe) بیماری واگیردار است که توسط نوعی ویروس آرانای از خانواده Orthomyxoviridae ایجاد میشود.[۱] این نوع ویروسها در پرندگان و پستانداران اثر میگذارند. این بیماری باعث عفونت حاد دستگاه تنفسی میشود که با سردرد ناگهانی، درد ماهیچه، تب و ضعف و بیحالی شدید نمایان میشود. این بیماری در موارد حاد به خصوص در خردسالان ممکن است باعث سینهپهلو شود. سه گونه ویروس آنفلوآنزا به نامهای A B C وجود دارد. در حالت معمولی دورهٔ بیماری ۳ تا ۴ روز است.
محتویات
تاریخچه بیماری
در قرن بیستم ویروس آنفلوآنزا در سال ۱۹۱۸ شیوع پیدا کرد و عامل مرگ بیش از ۴۰ درصد از سربازان آمریکایی در این جنگ بود. تا امروز آمار مرگ و میر یک سیر نزولی را طی کردهاست. به این صورت که در آغاز فعالیت این ویروس مرگهای دسته جمعی حتی ۴۰ میلیون نفر در یکسال گزارش شدهاست اما به مرور کاهش یافت. امروزه گونههای جدیدتر این ویروس مانند آنفلوآنزای پرندگان یا آنفلوآنزای خوکی نیز ظهور کردهاند.
افرادی که در معرض آنفلوآنزا هستند
بیماریهایی چون قلبی، ریوی، کلیوی، دیابت، آسم، بارداری و کهنسالی امکان مبتلا شدن افراد به آنفلوآنزا را افزایش میدهند. همچنین کودکان به علت سیستم دفاعی ضعیف بیشتر به این بیماری مبتلا میشوند. چون این بیماری واگیر دار است در مکانهای عمومی امکان انتقال این بیماری زیاد میباشد.
علائم بیماری
تب و لرز، سردرد، دردهای عضلانی از جمله کمردرد، خستگی، سرفه (که ممکن است با خلط همراه باشد)، گلودرد، خشونت صدا، استفراغ. گلودرد خارش بدن کوفتگی از علایم شایع بیماری هستند. آنفلوآنزا در تمام سنین به غیر از دوران شیرخوارگی دیده میشود. شیوع ناگهانی انواع مختلف آنفلوآنزا تقریباً هر زمستان رخ میدهد و شدت آنها متفاوت است. همچنین کسانی که قبلاً دچار این بیماری نشدهاند امکان بروز این بیماری دربدن انان بیشتراست.. ***
علل بیماری
ویروسهای عامل آنفلوآنزا از سرده اورتومیکسو ویروسها هستند. آنفلوآنزای شامل ویروس آنفلوآنزای A، آنفلوآنزای B و آنفلوآنزای C. این ویروسها در اثر تماس مستقیم یا غیرمستقیم (مثلاً استفاده از لیوان آلوده) گسترش مییابند.
عوارض بیماری
هرچند دورهٔ معمولی بیماری ۳ تا ۴ روز است اما چون در جریان آنفلوآنزا میکروبهای دیگری به بدن حمله میکنند ازاینرو سبب پیدایش عفونتهای ثانوی به خصوص در دستگاه تنفس هم میگردند و این بدان معنا است که آنفلوآنزا مقاومت بدن را کم کرده و آن را برای دچار شدن به بیماریهای دیگر آماده میسازد. به کار بردن ماسک، گندزدایی هوای اتاق بیماران و جدا کردن سریع مبتلایان از افراد سالم تا حدی مانع شیوع آنفلوآنزا میشود.
پیشگیری
بجز رعایت اصول بهداشتی یکی از مهمترین توصیه های پزشکان در مورد پیشگیری از ابتلا به این ویروس تزریق واکسن است. بسیاری از واکسن ها تاثیر دوره ای دارند اما بتازگی دو گروه از پژوهشگران آمریکایی در تحقیقاتی جداگانه موفق شده اند واکسنی را بسازند که به بخشی از ویروس آنفلوآنزا که در تمام گونه ها یکسان است، حمله می کند.
ویروس آنفلوآنزا را می توان مثل یک آب نبات چوبی در نظر گرفت که یک سر و یک پایه دارد که در سر ویروس پروتئینی به نام هِم آگلوتینین قرار دارد.محققان اینبار برخلاف گذشته به جای سر، به پایه مولکول حمله کرده اند، جایی که در تمام گونه های ویروس آنفلونزا ثابت است و بسیار کمتر هم دچار جهش می شود. نتایج تحقیق این دو گروه پژوهشی که منتشر شده نشان از موفقیت این واکسن جدید دارد.[۲]
موارد خطرناک
- اگر یکی از موارد زیر به هنگام درمان رخ دهند: -
افزایش تب یا سرفه
وجود خون در خلط
گوش درد
تنگی نفس یا درد قفسه سینه
ترشحات غلیظ از بینی، سینوسها یا گوشها
درد سینوس
درد یا سفتی گردن.
جستارهای وابسته
پانویس
- udor Whitney Jordan, Frank. Mark Pattison. Poultry diseases. Elsevier Health Sciences, 2001. 281. ISBN 9780702025976.
- [http://www.irna.ir/fa/News/81733217/ یک گام دیگر به سوی تولید واکسن آنفلوآنزا با مصونیت دائمی ] . [خبرگزاری جمهوری اسلامی(ایرنا) http://www.irna.ir]
منابع
ادامه مطلب
| آنسفالیت | |
|---|---|
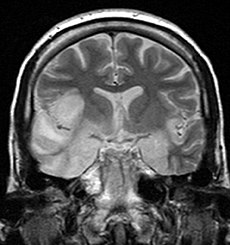
Coronal T2-weighted MR image shows high signal in the temporal lobes including hippocampal formations and parahippogampal gyrae, insulae, and right inferior frontal gyrus. A brain biopsy was performed and the histology was consistent with encephalitis. PCR was repeated on the biopsy specimen and was positive for HSV
|
|
| آیسیدی-۱۰ | A83-A86, B94.1, G05 |
| آیسیدی-۹ | 323 |
| دادگان بیماریها | 22543 |
| ایمدیسین | emerg/163 |
| سمپ | D004660 |
التهاب مغز یا آنسفالیت (به انگلیسی: Encephalitis) به معنی التهاب حاد بافت مغزی است. شایعترین نوع آن آنسفالیت ویروسی میباشد. ویروس خود را از طریق خون به مغز میرساند و در عملکرد آن اختلال ایجاد میکند در بیماریهای سیفلیس ، هاری و مالاریا نیز احتمال آنسفالیت وجود دارد . آنسفالیت چون از بیماریهای ثانویه ویروسی می باشد میتواند ردههای مختلفی داشته باشد و از عدم تعادل در راه رفتن تا کما و مرگ را در پی خواهد داشت. برای مثال در نوزادان ویروس هرپس سیمپلکس باعث ایجاد تبخال میگردد یا ویروسی که در آبله مرغان به مغز میرسد میتواند فقط کمی عدم تعادل در راه رفتن را در پی داشته باشد . در موارد کمی آسیب های جدی به مغز وارد شده و آسیب ها جبرانشان سخت خواهد بود . این بیماری می تواند از طریق عوامل قارچی هم ایجاد شود که ار راه استنشاقی وارد و سپس به خون و سپس به سیستم عصبی حمله می کنند .
تشخیص و درمان
از جمله علائم آن تب، سردرد، فوتوفوبیا (ترس از نور) و تشنج ، تحریک پذیری و عصبی شدن ، استفراغ ، لوچ شدن چشمان و یا دید دوگانه ضعف دست و ... هستند . از جمله آزمایشها تشخیصی بررسی مایع مغزی نخاعی که احتمال منژیت باکتریایی را هم رد میکند با پونکسیون لومبار میباشد . درمان بستگی به عامل ایجادکننده دارد.
منابع
- درباره انسفالیت
- دورلند فرهنگ پزشکی. تهران
- انجمن پزشکی بریتانیا نوشته پروفسور برنارد والمن ، اصلاحات دکتر م.الف
ادامه مطلب
| آنژیوم | |
|---|---|
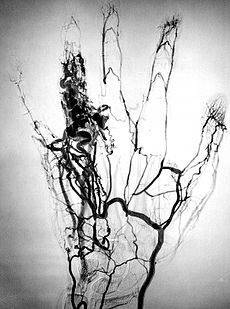
آنژیوم انگشت
|
|
| آیسیدی-۱۰ | D18 (ILDS D18.010), L98 |
| آیسیدی-۹ | 228, 709.1, 759.6 |
| دادگان بیماریها | 30033 |
| سمپ | D006391 |
آنژیوم (Angioma) یک تومور خوش خیم است که از سلولهای جدار عروق خونی یا لنفاوی منشا میگیرد.
محتویات
بیماریزایی
این ضایعات تقریباً شایع هستند و هرچند اغلب مادرزادی یا اولیه هستند گاه تظاهرات سایر بیماریها مانند بیماریهای کبدی هستند.آنژیوم ها یا خال عروق ، یکی از ضایعات موضعی شایع پوست و نسوج زیرپوستی می باشند که اندازه های مختلفی دارند.ممکن است بعد از تولد نیز بوجود بیایند، اکثراً محو می شوند اما برخی از آنها باقیمانده و موجب نازیبایی پوست می شوند.
انواع
- همانژیوم مویرگی: (Cherry hemangioma)
- همانژیوم غاری
- پیوژنیک گرانولوما
- لنفانژیوم مویرگ (ساده)
- لنفانژیوم کیستیک (Cavernous)
- تومور Glomus
- اکتازیهای عروقی
- پرولیفراسیون عروقی واکنشی
درمان
این ضایعات با استفاده از کرم های زیبایی مخفی کننده، تابش تشعشع یونیزه کننده (رادیوتراپی و لیزر) ، سوزانیدن و سپس ترمیم کردن و انجام عمل جراحی درمان می شوند. ضایعات مادرزادی اغلب بدون درمان نیز محو میشوند.
جستارهای وابسته
منابع
ادامه مطلب
| آنژیوادم | |
|---|---|

Allergic angioedema. Note that this child is unable to open his eyes due to swelling.
|
|
| آیسیدی-۱۰ | D84.1 , T78.3 |
| آیسیدی-۹ | 277.6, 995.1 |
| اُمیم | 606860 106100 610618 |
| دادگان بیماریها | 13606 |
| مدلاین پلاس | 000846 |
| ایمدیسین | emerg/32 med/135 ped/101 |
| پیشنت پلاس | آنژیوادم |
| سمپ | D000799 |
آنژیوادم (به انگلیسی: Angioedema) عبارت است از ادم پوست، بافت زیر جلدی، مخاط و زیر مخاط. آنژیوادم بسیار شبیه کهیر است ولی بافتهای عمقیتری را درگیر میسازد. در گذشته به آن ادم آنژیونوروتیک نیز میگفتند.
محتویات
بیماریزایی
اغلب بیماری به دلیل حساسیت (مثلا به گرده گل، نیش حشرات و یا برخی مواد غذایی) ایجاد میشود ولی ممکن است عارضه جانبی برخی از داروها از جمله مهارکنندههای آنزیم تبدیل کننده آنژیوتانسین (ACE inhibitors) ویا ارثی (اتوزومال غالب) باشد.
علائم بالینی
معمولا صورت، لبها، دهان و زبان در عرض چند دقیقه تا چند ساعت متورم میشوند. گاه دستها، حلق و دستگاه گوارش نیز درگیر میشوند. ممکن است ادم همراه با خارش باشد که کمتر از کهیر است .
درمان
اگر آنژیوادم در حلق و مسیر راههای هوایی اتفاق بیفتد به دلیل احتمال انسداد تنفسی یک اورژانس پزشکی است. درمان با لوله گذاری تراشه (انتوباسیون)، اپی نفرین، کورتیکواستروئید و پلاسمای تازه منجمد شده (FFP) است.
منابع
- مشارکتکنندگان ویکیپدیا، «Angioedema»، ویکیپدیای انگلیسی، دانشنامهٔ آزاد (بازیابی در ۲۸ ستامبر ۲۰۰۹).
ادامه مطلب
| آنژین صدری | |
|---|---|
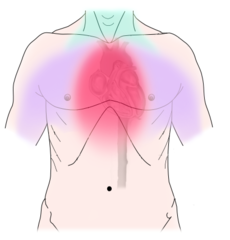
دیاگرام ناراحتی بیمار مربوط به سرخرگ کرونر. احساس فشار٬ پُر بودن٬ لگد از درون ویا احساس درد در ناحیه میانی سینه و گاهی انتشار درد به بازوی چپ یا هردو بازو٬ فک٬ گردن و میان دو شانه.
|
|
| آیسیدی-۱۰ | I20 |
| آیسیدی-۹ | 413 |
| دادگان بیماریها | 8695 |
| مدلاین پلاس | 000198 000201 |
| ایمدیسین | med/133 |
| سمپ | D000787 |
آنژین صدری یا آنژین قلبی (به انگلیسی و از ریشه لاتین Angina pectoris) که به آن "چِست پین" هم گفته میشود به وضعیتی گویند که بیمار دچار درد قفسه سینه شده باشد که منشأ درد مشکل در شریانهای کرونر باشد.[۱]
دلیل ظهور آنژین صدری فقدان اکسیژن کافی در ماهیچههای قلبیاست. این درد بیشتر در ناحیه میانسینه چپ و با قابلیت انتشار (بیشتر در نوع ناپایدار) به بازوی چپ (گاه هردو بازو)٬ فک و بخش میانه دو شانه نیز دارد.[۲]
محتویات
علتشناسی
آنژین (درد قفسه سینه) ناشی از انسداد نسبی شریانهای کرونر قلب به مفهوم این است که قلب٬ خون کافی بهخصوص در هنگام ورزش٬ فعالیت نیمهسنگین و سنگین و یا مواجهه با استرس دریافت نمیکند. اگر درد قفسهٔ سینه در هنگام استراحت وجود داشته ویا درد پس از تظاهر٬ ظرف چند دقیقه بهبود نیابد احتمال حمله قلبی وجود داشته و باید بیمار به نزدیکترین مرکز درمانی منتقل شود.
بعضی عوامل خطرساز پیدایش آنژین سن بالا٬ جنسیت با درصد بالای بروز در مردان٬ یائسگی٬ سابقهخانوادگی آنژین٬ دیابت٬ مصرف دخانیات٬ کلسترول بالا(هایپرکلسترولمی)٬ افزایش لحظهای و یا زیادی فشار خون مزمن٬ چاقی٬ کمی تحرک و فعالیت بدنی و استرس میباشند.
انواع
معمولاً آنژین موقتی است و گاهی هم دردی مزمن و ماندگار است. از نظر پزشکی آنژین به دو نوع تقسیم میشود:
آنژین پایدار
آنژین پایدار(stable angina) نوعی ایسکمی در میوکارد است که بدلیل افزایش درخواست متابولیک ماهیچه قلب (میوکارد) رخ میدهد. دلیل بروز درد یا شرایط افزایش کار قلب شامل فعالیت بدنی٬ استرس با منشأ روانی و واکنش به هوای سرد بوده و یا بدلیل آسیبهای غیر قلبی که نیاز به اکسیژن را افزایش داده و یا پرفیوژن قلبی را کاهش میدهند. از این موارد میتوان به کمخونی حاد٬ هیپرتیروئیدیسم٬ فشارخون بالا و تب شدید اشاره نمود. درد بیمار با هرکدام از دلایل بالا ظاهر گردیده و با استراحت محو میشود. مهمترین علت ابتلا به آنژین پایدار وجود آترواسکلروز ثابت در شریان کرونر بوده که ۷۰ تا ۷۵ درصد مجرای شریان بسته شده باشد. مدتزمان بروز درد از یک تا ۲۰ دقیقه ممکن است متغیر باشد و پاسخ فارماکولوژیک بیمار به نیتروگلیسرین زیرزبانی مناسب است.
آنژین ناپایدار
آنژین ناپایدار(Unstable angina) میتواند بدون مقدمه ایجاد شود و یا آنژین پایداری که حتی در حالت استراحت توسط شخص حس شود، آنژین حالت ناپایدار به خود گرفتهاست. تمام شرایط و حالات آنژین پایدار شامل محدوده ایجاد درد و کیفیت آن در این نوع آنژین نیز وجود دارد اما شدت و تناوب و مدتزمان آن شدیدتر است. آنژین ناپایدار بسیار خطرناک بوده و در ۱۰ درصد بیماران به یک سکته قلبی تبدیل میشود. علت آن کمبود اکسیژن مورد نیاز بافت ماهیچه قلب است. این کمبود اکسیژن به دلیل افزایش نیاز میوکارد نبوده و به علت ناتوانی قلب در پمپ کردن خون کافی درون شریان کرونر ایجاد میشود. درد در این نوع آنژین نیز به علت وجود انسداد و تنگی پلاکتی درون کرونر است ولی شکسته شدن پلاکهای درون کرونر و ایجاد میکروآمبولی میتواند منجر به انسدادهای دیگری شود. درمان و دخالتهای پزشکی و پیگیری آنژین ناپایدار همان است که در آنژین پایدار وجود دارد.
علایم و نشانه ها
آنژین (در هردو نوع) در بیمار پیش از احساس مشخصه درد خود را با احساس ناراحتی٬ هراس٬ سوزش٬ احساس فشار و سنگینی بر روی قفسه سینه بروز میدهد. ازآنجا که سنسورهای درد مشخص مربوط به قلب بر روی اعصاب وجود نداشته و بطور اشتراکی از سری اعصاب درد پوستی و اندام فوقانی بهره میبرد٬ درد ناشی از آنژین بصورت قابل انتشار به بازو٬ انگشت کوچک دست چپ٬ فک و گردن است. درد فشارنده در ناحیه قفسه سینه و ازبین رفتن آن ظرف چند دقیقه پس از استراحت یا مصرف دارو تجویز شده توسط پزشک از شاخصههای نوع پایدار آن است. در برخی بیماران حالت تهوع٬ احساس کاذب آروغ زدن و تعریق نیز همراه با درد بروز میکند. نوعی آنژین با نام آنژین پرینزمتال وجود دارد که بیشتر در زنان جوان دیده میشود و در آن رگهای کرونر عادی و بدون انسداد بوده و دلیل آن اسپاسم در شریان کرونر است.
درمان
هدف از درمان آنژین بازگرداندن توانایی انجام زندگی روزمره و توان فعالیت به میزان متوسط و درمان بیماری قلبی زمینهای و پیشگیری از وخیم شدن آن است.زمانیکه درد قلبی شدید بوده و با تعریق یا تهوع همراه است بهتر است از فعالیت اجتناب نموده و با مرکز فوریتهای پزشکی یا همان اورژانس 115 تماس بگیرید و کمک بخواهید.
درمان دارویی
- استفاده از داروهای نیترات دار همانند نیتروگلیسیرین: نیتراتها باعث انبساط موقت شریانها، و در نتیجه احیای جریان خون در رگهای جریان پایین میگردد. این دارو به فرمهای متنوعی در بازار موجود است. از عوارض جانبی این قسم از داروها میتوان به سرگیجه و سردرد اشاره کرد.
- استفاده از داروهای بلوک کننده بتا: (نظیر پروپرانولول یا آتنولول)این داروها با توقف اثر اپینفرین بر روی گیرندههای بتای قلب و در نتیجه باعث کاهش سرعت فعالیت قلبی و فشار خون میگردند. بیماران آسمی از این دارو پرهیز داده میشوند.
- استفاده از داروهای بلوک کننده کانال کلسیم: آنتاگونیست کلسیم(نظیر نیفدیپین) این داروها همانند نیتراتها عمل میکنند و باعث انبساط شریانها میگردند، اما طرز کارشان متفاوت است مانند نیفدیپین .
- استفاده از داروهای آسپیرین: آسپیرین با اختلال در انعقاد خون باعث کاهش احتمال تشکیل لختههای خطر زا در قلب میشود.
- استفاده از داروهای ضد-پلاکت: از این قسم داروها برای بیمارانی استفاده میگردد که به آسپیرین حساسیت دارند. نمونهٔ اینگونه دارو Clopidogrel تیکلوپدین است.
- استفاده از داروهای رقیقکننده خون: داروهای ضد انعقاد خون مانند وارفارین را میتوان نام برد.
درمان تهاجمی(Invasive)
در صورت موثر نشدن داروها ممکن است جراحی لازم شود روشهای مختلف جراحی جهت رفع انسداد عروق خونی یا گشاد کردن عروق وجود دارد که موجب جریان خون بهتر قلب میشود .
- آنژیوپلاستی
- بایپس یا عمل جراحی گذرگاه شریان کرنری
تغذیه
پرهیز از چربیهای اشباع شده مانند گوشت قرمز و لبنیات پرچربی٬ کافئین و الکل و استفاده از سبزیهای تازه٬ غلات کامل و اسیدهای چرب ضروری در آنژین باید رعایت گردد. مکملهای غذایی بویژه اُمگا۳ نیز با تقویت عضله قلب٬ کاهش کلسترول و تقویت بافت همبند و تسهیل کار سلولهای خونی موجب کاهش علایم آنژین میشوند.[۳]
پیگیری
مشخصات و خط سیر پیدایش آنژین باید کنترل شود٬ تعداد دفعات بروز آن مدت زمان بروز درد مهم است.اگر الگوی درد تغییر کند باید با پزشک مشورت نمود.
جستارهای وابسته
منابع
- "MerckMedicus: Dorland's Medical Dictionary". Retrieved 2009-01-09.
- ص۵۳-۶۴. Coronary Artery Disease. American College of Physicians، ۲۰۰۰.
- «رژیم غذایی در آنژین سینهای». پایگاه اطلاعرسانی جامع پزشکان.
- Principi di medicina interna.Libro di Harrison ، edito da McGraw-Hill Companies، ۲۰۱۱
پیوند به بیرون
ادامه مطلب
| آندومتریوز | |
|---|---|
 |
|
| آیسیدی-۱۰ | N80 |
| آیسیدی-۹ | 617.0 |
| اُمیم | 131200 |
| دادگان بیماریها | 4269 |
| مدلاین پلاس | 000915 |
| ایمدیسین | med/3419 ped/677 emerg/165 |
| پیشنت پلاس | آندومتریوز |
| سمپ | D004715 |
آندومتریوز به معنی وجود غدد آندومتریال و استرومای رحم در بیرون از آندومتر و عضله رحم است. لگن شایعترین محل آندومتریوز است. در این بیماری بافت اندومتر (مخاط رحم) پرکار در بیرون از محل اصلی (رحم) پایه ریزی میشود. این بافت در تمام بافتهای بدن به جز طحال میشود بهوجود آید، ولی رایجترین محل پدیدآمدن آن و در ۵۰درصد موارد، لگن است که در این قسمت، تخمدانها (در نزدیک ۴۰ درصد موارد) بیش از دیگر اندامها گرفتار اندومتریوز میشوند. بنابراین همزمان با ماهانگی خانمها این نقاط خونریزی میکنند که در نتیجه دشواریهای فراوانی برای فرد بهوجود میآید. رایجترین آنها درد موقع پریود ماهانه یا نازایی و دردهای مزمن لگنی میباشد.
از نشانهها آندومتریوز درد لگنی، دیسمنوره، دیسپارونی و نازایی است. درمان پزشکی بر پایه حاملگی (پروژستینها به تنهایی یا ترکیب با استروژنها) یا منوپوز دروغین (مانند دانازول)می باشد. درمان جراحی دربرگیرنده برداشتن ضایعه یا سوزاندن آن است. گسترش اندومتریوز بهطور کامل و پایانی مشخص نیست، ولی در حالت کلی کارآزمودگان گسترش آن را از یک تا ۱۰درصد پیشبینی میکنند. همچنین بیشترین سن ابتلا به این بیماری بیشتر میان ۲۵ تا ۴۰سالگی است. این در حالی است که اندومتریوز عامل ۵تا۱۵ درصد موارد نازایی در زنان است.
در اندومتریوز بافتهای همانند رحم در جاهایی از بدن بیرون از رحم رشد میکنند. این بافتهای نابجا میشود به نام تومور خوشخیم، گره بافتی یا بافت کاشتهشده مورد اشاره قرار گیرند.
محتویات
ریسک فاکتور ها
- شروع دورههای قاعدگی در سنین پایینتر.
- داشتن قاعدگیهای شدید.
- دوره قاعدگیهای طولانیتر از هفت روز.
- داشتن خویشاوند نزدیک - مانند مادر، خواهر یا خالهای که به این عارضه دچار باشند.
عوارض
از عوارض این بیماری می توان به موارد زیر اشاره نمود:
- به علت کاشته شدن بافت در لولههای رحمی و تنگ شدن آنها نازایی پدید می آید.
- درد شدیدی ایجاد می شود ولی این درد نشانه پایان زندگی شخص بیمار نیست.
- مشکلات ادراری و اجابت مزاج دامن گیر بیمار می شود.
- چسبندگی احشای لگنی به وجود می آید
- آندومتریوز پس از جراحی عود می کند.
وجود بافت کاشته شده روی تخمدان میتواند باعث ایجاد کیستهای بزرگ و تودههای لگنی به نام آندومتریوما شود.
منابع
- دنفورث بیماریهای زنان و مامایی.
ادامه مطلب
آنانسفالی اختلال مغزی ناشی از نقص در کانال عصبی بوده و به دلیل عدم بستهشدن انتهای کانال عصبی پدید میآید. این اختلال در سن بارداری ۲۳ و ۲۶ روز ایجاد میشود و معمولاً باعث عدم تشکیل قسمت اعظم مغز، جمجمه و پوست سر در این نوزادان میشود. کودکان با این اختلال فاقد بخش جلوی مغز و نیمکرههای مغزی بوده و دچار سطح بالای اختلال شناختی و درکی میباشند و آن مقدار بافت مغز که باقیمانده و نمایان است با استخوان جمجمه پوشیده نشدهاست. واژه آنانسفالی از کلمه یونانی به معنای «بیسری» گرفته شده. هرچند کودکانی که دچار این اختلال هستند، تنها فاقد بخش قدامی مغز هستند، اما این قسمت، بزرگترین بخش مغز است که عمدتاً حاوی نیمکرههای مغزی و نئوکورتکس است و مسئول قوای شناختی عالی یعنی تفکر شناخته میشود. بیشتر نوزادانی که با این اختلال زاده میشوند، مرده به دنیا میآیند؛ گرچه استثنا نیز وجود دارد.
محتویات
علایم و نشانهها
بر اساس توصیف انجمن ملی اختلالات عصبی و سکته، نوزادانی که با این اختلال زاده میشوند معمولاً نابینا، ناشنوا و بیهوش بوده و درد را احساس نمیکنند و با اینکه ساقهٔ مغز در آنها وجود دارد، فقدان عملکردهای مغزی مانند هوشیاری و عملکردهای رفلکسی مانند تنفس و پاسخدهی به صدا و لمس در آنها نمود ندارد.
دلایل ابتلا
علل آنانسفالی قابل بحث و نامشخص است. هرچند شواهدی دال بر تاثیر نقش وراثت بر این اختلال موجود است، اما عموماً اختلالات لولهٔ عصبی از الگوی وراثتی مشخصی تبعیت نمیکنند. در نمونههای حیوانی احتمال همراهی با فقدان فاکتور TEAD۲ گزارش شدهاست. برای مادری که یک فرزند دچار اختلال کانال عصبی مانند آنانسفالی دارد، این احتمال که فرزند بعدی او نیز دچار این اختلال باشد ۳٪ است، در حالی که این احتمال در جمعیت عادی به ۰/۱٪ میرسد.
مصرف برخی داروهای ضد صرع توسط زنان باردار و ابتلا مادر به دیابت وابسته به انسولین، خطر اختلالات لولهٔ عصبی نوزادان را افزایش میدهد. مشاوره ژنتیک و انجام آزمایشهای لازم در دوران بارداری به این دسته از زنان که دارای ریسک بالاتری برای داشتن نوزادانی با این اختلال هستند پیشنهاد میشود.
تحقیقات نشان دادهاست که استفاده از مکملهای اسید فولیک در زنان در سن باروری اگر چه این خطر را به طور ِکامل از بین نمیبرد، اما میتواند بروز اختلالات کانال عصبی را به میزان معنی داری کاهش دهد. به همین دلیل، توصیه میشود زنانی که در سنین باروری قرار دارند و به ویژه کسانی که قصد باردار شدن دارند، روزانه ۰/۴ میلیگرم اسید فولیک مصرف کنند. به این ترتیب، خطر بروز این اختلال تا ۰/۰۳ کاهش مییابد. بهتر است پیش از شروع زمان بارداری به مصرف اسید فولیک اقدام شود، زیرا معمولاً هنگامی که زنی متوجه بارداری خود میشود، زمان حیاتی تشکیل لولهٔ عصبی سپری شدهاست. برای مادرانی که در بارداری قبلی کودکشان با این اختلال به دنیا آوردهاند، پزشکان دوز بالاتر اسید فولیک (روزانه ۴ میلی گرم) تجویز میکنند.
آنانسفالی و سایر اختلالات جسمی و ذهنی میتواند هم چنین ناشی از مواجههٔ مادر باردار با مواد سمی مانند سرب، کروم و نیکل باشد.
ارتباط با سیلیوپاتی ژنتیکی
مطالعات نشان دادهاند برخی اختلالات ژنتیکی با یکدیگر مرتبط هستند. تحقیقات جدید ژنتیکی میگویند که با وجود تفاوتهای گسترده در علایم و نشانههای بالینی، این اختلالات میتوانند ریشهٔ علّی یکسانی داشته باشند. آنانسفالی یکی از این اختلالات است که در دستهٔ جدیدی از بیماریها به نام سیلیوپاتیها قرار میگیرد. علت اصلی بروز این دسته از بیماریها ممکن است اختلال در مکانیسم مولکولی در ساختار اولیهٔ سیلیای سلولها باشد.
سیلیاها اندامکهایی هستند که در انواع مختلفی از سلول در بدن انسان وجود دارند. نقص در سیلیا مسیرهای پیامرسانی که برای رشد و نمو سلولی حیاتیست را مختل میکند. این اختلال میتواند فرضیهای قابل قبول برای تظاهرات چندگانهٔ برخی از سندرمها یا بیماریها باشد.
سیلیوپاتیهای شناخته شده عبارتند از دیسکینزی اولیهٔ سیلییاری، سندرم باردت-بیدل، کلیه و کبد پلیسیستیک، نفرونفتیز، سندرم آلستروم، سندرم مکل گروبر و برخی از انواع رتینوپاتی.
تشخیص
این اختلال قبل از تولد از طریق سونوگرافی قابل تشخیص است. غربالگری با آزمایش آلفا فتوپروتئین و سونوگرافی با جزئیات میتواند برای غربالگری نقصهای لولهٔ عصبی مانند مهرهشکاف و آنانسفالی مفید واقع شود.
پیش آگهی
درمان استانداردی برای این بیماری وجود ندارد و پیش آگهی این بیماری مرگ است. بیشتر جنینهای آناسفالیک زنده متولد نمیشوند و ۵۵٪ آنها سقط میشوند و اگر زنده متولد شوند، در چند ساعت و یا چند روز اول به دلیلِ ایست قلبی میمیرند.
از نمونه انسانهایی که طول عمر بیشتری داشتهاند، استفانی کین بود که دو سال و صد و هفتاد چهار روز زنده ماند و همچنین نیکولاس کوک اهل ِ پوئبلو در ایالت کلرادو که در ژوئیه ۲۰۱۲ در سن ۴ سالگی هنوز زندهاست.
در اغلب موارد، نوزادان دچار آنانسفالی احیای کامل نمیشوند زیرا شانسی برای زندگی آگاهانه ندارند. تنها کاری که برای این نوزادان انجام میشود تامین آب و تغذیه و اقدامات راحتی است تا بیماری روند طبیعی خود را طی کند. تهویهٔ مصنوعی و جراحی برای سایر نقصهای مادرزادی و دارو درمانی (مانند استفاده از آنتی بیوتیک) بیهوده است.
همهگیر شناسی
در ایالات متحده آمریکا در هر ده هزار تولد، یک نمونه آنانسفالی رخ میدهد. تحقیقات نشان میدهد که نوزادان دختر بیشتر دچار این اختلال میشوند.
منابع
- "Cephalic disorders - Overview, Anencephaly, Colpocephaly - neurologychannel "Retrieved May 2008.
- "Anencephaly Information Page: National Institute of Neurological Disorders and Stroke (NINDS)" Retrieved ۲۰۰۸-۰۵-۰۸.
- Shaffer LG, Marazita ML, Bodurtha J, Newlin A, Nance WE (1990). "Evidence for a major gene in familial anencephaly". Am. J. Med. Genet. ۳6 (1): ۹۷–۱۰۱. doi:10.۱۰۰۲/ajmg.۱۳۲۰۳۶۰۱۱۹. PMID 2333913.
- Kaneko KJ, Kohn MJ, Liu C, Depamphilis ML (2007). "Transcription factor TEAD2 is involved in neural tube closure". Genesis 45 (9): ۵۷۷–۸۷. doi:10.۱۰۰۲/dvg.۲۰۳۳۰. PMID 17868131.
- Goldsmith, Alexander (۱۹۹۶, quoted by Millen and Holtz, "Dying for Growth")
- Badano, Jose L. ; Norimasa Mitsuma, Phil L. Beales, Nicholas Katsanis (September 2006). "The Ciliopathies: An Emerging Class of Human Genetic Disorders". Annual Review of Genomics and Human Genetics ۷: ۱۲۵–۱۴۸. doi:10.۱۱۴۶/annurev.genom.۷٫۰۸۰۵۰۵٫۱۱۵۶۱۰. PMID 16722803. Retrieved
- Joó JG, Beke A, Papp C, et al. (۲۰۰۷). "Neural tube defects in the sample of genetic counselling". Prenat. Diagn. ۲7 (10): ۹۱۲–۲۱. doi:10.۱۰۰۲/pd.۱۸۰۱. PMID 17602445.
- Cedergren M, Selbing A (2006). "Detection of fetal structural abnormalities by an ۱۱-۱۴-week ultrasound dating scan in an unselected Swedish population". Acta obstetricia et gynecologica Scandinavica 85 (8): ۹۱۲–۵. doi:10.۱۰۸۰/۰۰۰۱۶۳۴۰۵۰۰۴۴۸۴۳۸. PMID 16862467.
- Timson, J. (۱۹۷۰-۰۲-۰۵). "The sex ratio in anencephaly". Genetica 41 (1): ۴۵۷–۴۶۵. doi:10.۱۰۰۷/BF00958926. Retrieved ۲۰۰۸-۰۵-۰۸.
ادامه مطلب
| آنافیلاکسی | |
|---|---|

|
|
| آیسیدی-۱۰ | T78.2 |
| آیسیدی-۹ | 995.0 |
| دادگان بیماریها | ۲۹۱۵۳ |
| مدلاین پلاس | 000844 |
| ایمدیسین | med/۱۲۸ |
| سمپ | D000707 |
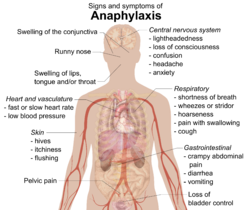
آنافیلاکسی (به انگلیسی: Anaphylaxis)یک واکنش آلرژیک جدی است که به طور ناگهانی آغاز میشود و میتواند منجر به مرگ گردد.[۱] آنافیلاکسی معمولاً با علایمی همچون ضایعات جلدی، خارش، تورم گلو و افت فشار خون همراه است. دلایل معمول آنافیلاکسی شامل نیش حشرات، مواد غذایی و داروهاست.
محتویات
پاتوفیزیولوژی
آنافیلاکسی به دلیل ترشح واسطه پروتئین از انواع به خصوصی از گلبولهای سفید خون اتفاق میافتد. واسطه این پروتئینها میتوانند یک واکنش آلرژیک را آغاز کنند و یا واکنش را تشدید نمایند. علت ترشح این پروتئینها میتواند یا واکنش دستگاه ایمنی باشد و یا دلیل دیگری که به دستگاه ایمنی مربوط نیست. آنافیلاکسی بر اساس علائم و نشانهها در فرد تشخیص داده میشود. درمان اولیه تزریق اپی نفرین است که در بعضی مواقع با سایر داروها ترکیب میشود.
اپیدمیولوژی
در سراسر جهان ۲–۰٫۰۵٪ از مردم جهان آنافیلاکسی را در مقاطعی از زندگی خود تجربه میکنند. کلمه آنافیلاکسی از کلمههای یونانی ἀνά ana «درمقابل»، و φύλαξις phylaxis «محافظت»، گرفته شده است.
علائم
.
آنافیلاکسی معمولاً علائم بسیار متفاوتی را ظرف چند دقیقه یا ساعت ایجاد میکند.[۲][۳] اگر علت آنافیلاکسی مادهای باشد که مستقیماً به بدن و جریان خون وارد شده است (درون وریدی)، علائم آنافیلاکسی به طور متوسط بین ۵ تا ۳۰ دقیقه ظاهر میشوند. زمان متوسط ۲ ساعت خواهد بود اگر علت غذایی باشد که فرد مصرف کرده است.[۴] رایجترین قسمتهایی که درگیر میشوند عبارتند از: پوست (۹۰–۸۰٪)، ریه و راه تنفسی (۷۰٪)، معده و روده (۴۵–۳۰٪)، قلب و رگهای خونی (۴۵–۱۰٪)، و سیستم عصبی مرکزی (۱۵–۱۰٪).[۳] معمولاً دو مورد و یا بیشتر از این سیستمها درگیر میشوند.
پوست
علائم معمولاً شامل برآمدگیهایی روی پوست (کهیر)، خارش، صورت و پوست سرخ (برافروختگی)، یا لبهای متورم است.[۵] افرادی که دچار ورم زیر پوستی (آنژیوادم) شدهاند، ممکن است به جای خارش احساس سوختگی داشته باشند.[۴] تا ۲۰٪ موارد ممکن است زبان یا حلق فرد متورم شود.[۶] دیگر علائم شامل آبریزش بینی و تورم غشای مخاطی روی سطح چشم و پلک (کونژنکتیویت) است.[۷] پوست ممکن است به دلیل کمبود اکسیژن به رنگ آبی دربیاید (سیانوز).[۷]
تنفس
علائم تنفسی شامل تنگی نفس، تنفس دشوار و همراه با صدای خس حس، یا تنفس دشوار و با صدای بلند (همراه با سوت) است.[۵] تنفس با صدای خس خس معمولاً به دلیل اسپاسم ماهیچههای پایینی راه تنفسی (ماهیچههای برونش) است.[۸] تنفس همراه با صدای سوت به علت تورم قسمتهای بالایی راه تنفسی است، که باعث تنگی راههای تنفسی میشود.[۷] گرفتگی صدا، درد هنگام بلعیدن، و سرفه نیز ممکن است اتفاق بیفتد.
قلب
عروق قلبی ممکن است به دلیل آزادسازی هیستامین از سلولهای مشخصی در قلب، به طور ناگهانی منقبض شوند. (اسپاسم عروق کرونر)[۸] این اتفاق مانع از جریان خون به قلب میشود، و ممکن است باعث مرگ سلولهای قلبی شود (آنفارکتوس میوکارد)، یا ضربان قلب ممکن است خیلی تند، یا خیلی کند گردد (دیس ریتمی قلبی)، و یا ممکن است قلب از تپش باز بماند (ایست قلبی). .[۳][۹] افرادی که از پیش مشکل قلبی دارند بیشتر در معرض خطرات قلبی ناشی از آنافیلاکسی هستند.[۸] در حالی که ضربان قلب شدید به دلیل فشار خون پایین بیشتر رایج است،[۷] ۱۰٪ از افرادی که از انافیلاکسی رنج میبرند ممکن است ضربان قلب پایین (برادی کاردی) با فشار خون پایین داشته باشند. (ترکیب ضربان قلب پایین و فشار خون پایین رفلکس بزول یاریش نامیده میشود)[۱۰] فرد به دلیل افت فشار خون ممکن است دچار سرگیجه و بی هوشی شود. این افت فشار خون به دلیل گشاد شدن عروق خونی (شوک توزیعی) یا به دلیل نارسایی بطنهای قلب باشد (شوک کاردیوژنیک).[۸] در موارد محدودی، فشار خون بسیار پایین میتواند از علائم آنافیلاکسی باشد.[۶]
سایر
علائم معده و روده شامل درد کرامپی شکم، اسهال، و تهوع است.[۵] فرد ممکن است دچار افکار پریشان شود و کنترل مثانه خود را از دست بدهد، و دردی را در ناحیه لگن حس کند که شبیه به گرفتگی عضلات رحم است.[۵][۷] گشاد شدن رگهای خونی در اطراف مغز ممکن است منجر به سردرد شود.[۴] همچنین فرد ممکن است احساس اضطراب کند و یا تصور کند به زودی خواهد مرد.[۹]
علتها
آنافیلاکسی میتواند با واکنش بدن به اکثر مواد خارجی ایجاد شود.[۱۱] محرکهای رایج شامل سم گزش و نیش حشرات، غذا، و دارو است.[۱۰][۱۲] در خردسالان و نوجوانان غذا رایجترین محرک است. در بزرگسالان داروها، و گزیدگی و نیش حشرات رایج تر است.[۹] عللی که کمتر رایج هستند عبارت اند از فاکتورهای فیزیکی، عوامل بیولوژیک (مایع منی)، لاتکس، تغییرات هورمونی، افزایندههای خوراکی (مانند رنگهای خوراکی و مونو سدیم گلوتامات) و داروهایی که برای پوست مورد استعمال قرار میگیرند (داروهای موضعی).[۷] تمرین بدنی و دما (چه سرما و یا گرما)، میتوانداز طریق تحریک سلولهای بافتی مشخصی (ماست سلها) که ماده شیمیایی ایجاد کننده واکنش آلرژیک را ترشح میکنند، باعث بروز آنافیلاکسی شود.[۹][۱۳] آنافیلاکسی که علت آن ورزش باشد معمولاً به خوردن غذاهای مشخصی نیز مربوط میشود.[۴] اگر آنافیلاکسی زمانی اتفاق بیفتد که فرد در حال دریافت داروی بیهوشی است، رایجترین علت آن داروهای مشخصی است که برای ایجاد فلج به کار میروند (عوامل بازدارنده عضلات عصبی)، آنتی بیوتیکها و لاتکس.[۱۴] در ۵۰–۳۲٪ موارد علت مشخص نیست (آنافیلاکسی ایدیوپاتیک).[۱۵]
مواد غذایی
بسیاری از غذاها میتوانند باعث بروز آنافیلاکسی شوند، حتی اگر غذایی برای اولین بار خورده شود.[۱۰] در فرهنگهای غربی رایجترین علت، خوردن یا در تماس بودن با بادام زمینی، گندم، مغزهای درختی و صدف دارها، ماهی، شیر و تخم مرغ است.[۳][۹] در خاورمیانه، کنجد یک ماده غذایی رایج محرک است. در آسیا، برنج و نخود معمولاً باعث بروز آنافیلاکسی میشود.[۹] موارد شدید معمولاً با خوردن غذا بروز میکند، ,[۱۰] اما برخی از افراد زمانی که ماده غذایی با قسمتی از بدن آنها تماس پیدا میکند، واکنش شدیدی نشان میدهند. خردسالان میتوانند بر آلرژی خود چیره شوند. در سن ۱۶ سالگی، ۸۰٪ خردسالان با آنافیلاکسی نسبت به شیر و تخم مرغ و ۲۰٪ با آنافیلاکسی منحصر به بادام زمینی میتوانند این غذاها را بدون مشکل مصرف کنند.[۱۱]
داروها
هر دارویی ممکن است منجر به آنافیلاکسی شود. رایجترین آنها آنتی بیوتیکهای بتا لاکتام (مانند پنی سیلین)، آسپیرین و داروهای ضدالتهابی غیراستروئیدی (NSAIDs) است.[۳][۱۶] اگر فردی به یکی از داروهای ضد التهابی غیراستروئیدی (NSAIDs) آلرژی داشته باشد، میتواند از نوع دیگری از این دارو بدون تحریک بروز آنافیلاکسی مصرف کند.[۱۶] دیگر علتهای رایج بروز آنافیلاکسی شیمی درمانی، واکسنها، پروتامین (موجود در اسپرم) و داروهای گیاهی را شامل میشود.[۹][۱۶] برخی از داروها مانند وانکومایسین، مورفین، و داروهایی که برای واضح تر شدن عکسهای اشعه ایکس مصرف میشوند (رادیوکنتراست زاها) با صدمه زدن به سلولهای مشخصی در بافتها و تحریک آنها به آزادسازی هیستامین (دگرانولاسیون مست سلها) موجب آنافیلاکسی میگردند.[۱۰]
فراوانی یک واکنش به یک دارو تا اندازهای به این بستگی دارد که این دارو هر چند وقت یکبار به افراد داده میشود و تا اندازهای نیز به این مسئله که دارو چگونه در بدن کار میکند.[۱۷] آنافیلاکسی نسبت به پنیسیلین یا سفالوسپورینها تنها بعد از پیوند آنها به پروتئینهای درون بدن اتفاق میافتد، و برخی راحت تر از سایرین پیوند ایجاد میکنند.[۴] آنافیلاکسی نسبت به پنیسیلین بین هر ۲۰۰۰ تا ۱۰٫۰۰۰ نفر دریافت کننده پنیسیلین، تنها در یک نفر اتفاق میافتد. مرگ در کمتر از یک مورد در هر ۵۰٫۰۰۰ نفر دریافت کننده اتفاق میافتد. آنافیلاکسی نسبت به آسپیرین و داروهای ضدالتهابی غیراستروئیدی (NSAIDs) در حدود یک مورد در هر ۵۰٫۰۰۰ نفر اتفاق میافتد.[۴] اگر کسی به پنیسیلینها واکنش نشان دهد، خطر واکنش وی به سفالوسپورین بیشتر میشود، اما همچنان این ریسک کمتر از یک در ۱۰۰۰ است.[۴] داروهای قدیمی تر که برای بهبود تصاویر اشعه ایکس استعمال میشد (رادیوکانتراست زاها) در ۱٪ موارد منجر به واکنش میشد. در داروهای جدید، مقدار کمتر از ماده رادیوکانتراست زای اوسمولار (Osmolar radiocontrast) منجر به واکنش در ۰٫۰۴٪ موارد میشود.
اسیکلوویر
سم
سم نیش و گزیدگی حشراتی مانند زنبور عسل و زنبور بدون عسل (هایمنوپترا) یا سنها (تریاتومینا) ممکن است منجر به آنافیلاکسی شود.[۳][۱۸] اگر فردی واکنش به سمی در گذشته نشان داده است، و اگر این واکنش از واکنش منطقهای اطراف محل نیش فراتر بوده است، با خطر بیشتر بروز آنافیلاکسی در آینده مواجه هستند.[۱۹][۲۰] اگرچه نیمی از افرادی که در اثر آنافیلاکسی جان خود را از دست میدهند پیش تر هیچ واکنش گستردهای (سیستماتیک) نداشتهاند.
عوامل خطر
افراد با بیماریهای آتوپیک نظیر آسم، اگزما، یا رینیت در معرض خطر بیشتر ابتلاء به آنافیلاکسی نسبت به غذا، لاتکس، و عوامل رادیوکانتراست زا هستند. این افراد کمتر در خطر ابتدا به آنافیلاکسی نسبت به داروهای تزریقی و نیش حشرات هستند.[۹][۱۰] یک بررسی در خردسالان مبتلا به آنافیلاکسی نشان داد که ۶۰٪ آنها سابقه بیماریهای آتوپیک را داشتهاند. بیش از ۹۰٪ خردسالانی که به دلیل ابتلاء به آنافیلاکسی جان خود را از دست دادهاند مبتلا به آسم بودهاند.[۱۰] افرادی که به اختلالهای ناشی از مست سل بیش از اندازه در بافتهای خود (ماستوسیتوز) دچار هستند یا مست سلهای بیشتری دارند، در معرض خطر بیشتری هستند.[۹][۱۰] هرچه فاصله زمانی بین آخرین تماس با عاملی که منجر به واکنش شده است طولانیتر باشد، خطر واکنش جدید کمتر خواهد بود.[۴]
مکانیسم
آنافیلاکسی واکنش آلرژیک بسیار شدیدی است که ناگهانی شروع میشود و بسیاری از قسمتهای بدن را تحت تأثیر قرار میدهد.[۱][۲۱] علت آن ترشح واسطههای التهابی و سیتوکاینها از مست سلها و بازوفیلها است. ترشح آنها به علت یک واکنش سیستم دفاعی است، اما با آسیب به این سلولها نیز ایجاد میشود که مربوط به پاسخ ایمنی نیست.[۲۱]
ایمنی شناسی
زمانی که علت بروز آنافیلاکسی یک پاسخ ایمنی است، ایمنوگلوبین E (IgE) به ماده خارجی که باعث شروع واکنش شده است متصل میشود (پادگن). ترکیب اتصال IgE به پادگن، گیرندههای FcεRI را روی مست سلها و بازوفیلها فعال میکند. مست سلها و بازوفیلها با ترشح واسطههای التهابی مانند هیستامین واکنش نشان میدهند. این واسطهها انقباض عضلات صاف برونش را بیشتر میکنند و باعث میشوند رگهای خونی گشادتر شوند (تأخیر خون شاهرگ)، ترشح مایع از رگهای خونی بیشتر میشود، و عملکرد ماهیچههای قلب را کاهش میدهد.[۴][۲۱]همچنین یک واکنش ایمنی شناسی وجود دارد که به IgE مربوط نیست، اما مشخص نیست که این واکنش در انسان رخ میدهد یا خیر.[۲۱]
غیر ایمن شناختی
هنگامی که ناشی از یک پاسخ ایمنی نیست، واکنش ناشی از عاملی است که مستقیماً به مست سلها و بازوفیل هاآسیب میرساند و موجب میشود هیستامین و مواد دیگری آزاد کنند که معمولاً با یک واکنش آلرژیک همراه هستند (دگرانولاسیون). عاملهایی که میتواند به این سلولها آسیب برسانند، کنتراست زا برای اشعه ایکس، مواد افیونی (اپیوئیدها)، دما (گرم یا سرد)، و ارتعاش است.[۱۳][۲۱]
تشخیص
آنافیلاکسی به کمک یافتههای پزشکی و بالینی قابل تشخیص است.[۹] هرگاه یکی از سه مورد زیر ظرف چند دقیقه یا ساعت پس از تماس با ماده آلرژی زا رخ دهد به احتمال زیاد فرد دچار آنافیلاکسی است:[۹]
- درگیری پوست یا بافتهای مخاطی به علاوه مشکلات تنفسی و یا افت فشار خون
-
تعداد دو یا بیشتر از علائم زیر:-
- الف- درگیری پوست و مخاط
- ب- مشکلات تنفسی
- ج- فشار خون پایین
- د- مشکلات مربوط به معده و روده
- افت فشار خون پس از تماس با ماده آلرژی زا معلوم
اگر شخصی واکنش بدی به گزیدگی حشرات و یک دارو نشان دهد، آزمایشهای خون برای ترایپتیس یا هیستامین (که از مست سلها آزاد شده است) میتواند در تشخیص آنافیلاکسی مؤثر باشد. هرچند این آزمایشها در مواردی که عامل آلرژی غذا است یا شخص فشار خون نرمال دارد چندان مؤثر نیستند،[۹] و نمیتوانند مانع تشخیص آنافیلاکسی شوند.
طبقهبندی
آنافیلاکسی به سه نوع اصلی تقسیم میشود. شوک آنافیلاکسی زمانی اتفاق میافتد که رگهای خونی در بیشتر قسمتهای بدن گشادتر میشوند (گشادسازی عروقی سیستماتیک)، که منجر به فشار خون پایینی میشود که ۳۰٪ از فشار خون نرمال یک آدم پایینتر یا ۳۰٪ پایینتر از مقدارهای استاندارد است.[۶] آنافیلاکسی دومرحلهای زمانی تشخیص داده میشود که علائم بین ۷۲–۱ ساعت برگردند حتی درصورتی که فرد تماس جدیدی با ماده آلرژی زایی که حساسیت اولیه را به وجود آورد نداشته باشد.[۹] برخی از تحقیقات نشان میدهد که ۲۰٪ موارد آنافیلاکسی دومرحلهای هستند.[۲۲] علائم معمولاً ظرف ۸ ساعت باز میگردند.[۱۰] واکنش دوم به همان شیوهای درمان میشود که آنافیلاکسی اصلی درمان میشود.[۳] شوکِ شبه آنافیلاکتیک یا واکنشهای آنافیلاکسی اسامی قدیمی آنافیلاکسی هستند که علت آن واکنش آلرژیک نیست بلکه علت آن آسیب مستقیم به مست سلها است (گرانولاسیون مست سلها). برخی توصیه میکنند که از اسامی قدیمی دیگر نباید استفاده کرد.
تست آلرژی
تست آلرژی ممکن است به تعیین اینکه چه چیز باعث آنافیلاکسی فرد شده است کمک کند. تست آلرژی پوستی (مانند پچ تست) برای غذاها و سموم مشخصی موجود است.[۱۱] آزمایش خون برای پادتنهای خاص جهت تأیید آلرژیهای حاصل از شیر، تخم مرغ، بادام زمینی، مغزهای درختی، و ماهی مؤثر است.[۱۱] تستهای پوستی میتوانند آلرژی به پنیسیلین را تأیید کنند، اما برای داروهای دیگر تست پوستی وجود ندارد. آنافیلاکسی غیرایمنی تنها با بررسی سابقه فرد یا با قرار دادن وی در معرض ماده آلرژی زایی که ممکن است باعث بروز واکنش در گذشته شده باشد، تشخیص داده میشود. هیچ آزمایش پوست و خونی برای آنافیلاکسی غیرایمنی وجود ندارد.[۲۳]
تشخیص افتراقی
گاهی تشخیص آنافیلاکسی از آسم، بیهوشی ناشی از کمبود اکسیژن (سنکپ) و حملات پنیک دشوار است.[۹] معمولاً افرادی که آسم دارند، خارش، و علائم معده و روده را ندارند. زمانی که فردی بیهوش میشود، پوست رنگ پریده و بدون جوش است. پوست فردی که دچار حمله پنیک شده است ممکن است برافروخته شود، اما کهیر ندارد.[۹] موارد دیگری که ممکن است علائمی مشابه داشته باشند عبارت اند از مسمومیت غذایی ناشی از ماهی فاسد (سارم، scombroidosis) و عفونتهای ناشی از انگلهای معین (انیزاکیازیس، anisakiasis).
پیشگیری
برای پیشگیری از آنافیلاکسی توصیه میشود از آنچه که در گذشته باعث بروز واکنش شده است دوری شود. زمانیکه این کار ممکن نیست، ممکن است درمانهایی وجود داشته باشد که بدن را از واکنش به ماده آلرژی زای معلوم بازدارد. (حساسیت زدایی) مداوای سیستم ایمنی (ایمن درمانی) با خانواده غشاء بالان، در حساسیت زدایی ۹۰–۸۰٪ بزرگسالان و ۹۸٪ خردسالان علیه آلرژی به زنبورهای عسل، زنبورها (بدون عسل)، زنبور سرخ، زنبورهای ژاکت زرد و مورچههای آتشین مفید است ایمن درمانی دهانی میتواند در حساسیت زدایی برخی افراد نسبت به غذاهای معینی نظیر شیر، تخم مرغ، مغزهای آجیلی و بادام زمینی مؤثر باشد، اما این درمانها گاهی عوارض جانبی بدی به همراه دارند. حساسیت زدایی برای بسیاری از داروها نیز ممکن است، با این حال اغلب مردم باید به سادگی، از مصرف داروی مشکل ساز اجتناب کنند. برای کسانی که نسبت به لاتکس آلرژی دارند مهم است که از غذاهایی با ترکیبی مشابه با آنچه پاسخ ایمنی ایجاد کرده است دوری کنند (غداهایی با آلرژی متقاطع) از جمله آواکادو، موز، و سیب زمینی.[۹]
مدیریت
آنافیلاکسی یک وضعیت اضطراری پزشکی است که به اقدامات نجات بخشی مانند کنترل راههای تنفسی، اکسیژن اضافی، حجم زیاد مایعات داخل وریدی، و نظارت دقیق احتیاج دارد.[۳] اپی فرین درمانی است که در میان سایر روشها ارجحیت دارد، علاوه بر اپی نفرین، آنتی هسیتامین و استروئید نیز معمولاً استفاده میشود.[۹]زمانی که فرد به حالت نرمال باز میگردد باید بین ۲ تا ۲۴ ساعت در بیمارستان تحت نظر باشد تا از عدم بازگشت علائم اطمینان حاصل شود، چرا که علائم در صورتی که فرد دچار آنافیلاکسی دو مرحلهای شده باشد برگشت میکنند.[۱۰][۲۲][۲۴][۴]
اپی نفرین
اپی نفرین (آدرنالین) درمان اصلی آنافیلاکسی است. هیچ دلیلی برای اینکه از آن استفاده نشود وجود ندارد. (بدون موارد منع مصرف قطعی)[۳] توصیه میشود محلول اپی نفرین به ماهیچه قدامی – خارجی ران به محض ظن به آنافیلاکسی تزریق شود.[۹] اگر فرد به درمان خوب پاسخ ندهد، تزریق باید هر ۵ تا ۱۵ دقیقه تکرار شود.[۹] دوز دوم در ۱۶ تا ۳۵٪ موارد لازم است.[۱۰] در موارد محدودی بیش از دو دوز لازم میشود.[۹] تزریق درون ماهیچه (استعمال درون عضلانی) از تزریق زیر پوست (استعمال زیرپوستی) که آهستهتر جذب میشود، بهتر است.[۲۵] مشکلات جزئی ناشی از اپی نفرین شامل لرزش، اضطراب، سردرد و تپش قلب است.[۹]
ممکن است اپی نفرین در مورد افرادی که از بتا بلاکرها مصرف میکنند جواب ندهد.[۱۰]
تزریق کنندههای خودکار اپی نفرین که به افراد اجازه تزریق به ماهیچههای خودشان را میدهد معمولاً در دو دوز موجود هستند، یکی برای بزرگسالان که وزنی بیش از ۲۵ کیلوگرم دارند و دیگری برای خردسالان که بین ۱۰ تا ۲۵ کیلوگرم وزن دارند.[۲۶]
مکملها
علاوه بر اپی نفرین، معمولاً از آنتی هیستامینها استفاده میشود. بر اساس استدلالهای نظری چنین پذیرفته شده بود که آنتی هیستامینها مؤثر هستند، اما در واقع شواهد کمی در مورد اینکه آنتی هیستامینها در درمان آنافیلاکسی مؤثر است، وجود دارد. در بررسی ۲۰۰۷ کوکرن هیچ تحقیق با کیفیتی برای توصیه آنتی هیستامینها پیدا نشد.[۲۷] آنتی هیستامینها بر روی تجمع مایعات و اسپاسمهای راه تنفسی مؤثر نیستند.[۱۰] کورتیکواستروئیدها هم احتمالاً چندان فرقی نمیکنند اگر فرد دچار آنافیلاکسی شده باشد. از آنها با امید کاهش خطر آنافیلاکسی دومرحلهای استفاده میشود، اما آنها در پیشگیری از آنافیلاکسیهای بعدی بی تأثیر هستند. سالبوتامول که از طریق دستگاه تنفس (نبولایزر) وارد میشود میتواند در زمانی که اپی نفرین علائم برونکواسپاسم را از بین نمیبرد مفید باشد.[۱۰] متیلن بلو برای افرادی که به درمانهای دیگر پاسخ نمیدهند استفاده شده است چرا که عضلات صاف را آزاد میکند.[۱۰]
آمادگی
به افرادی که در معرض خطر آنافیلاکسی هستند توصیه میشود یک «برنامه عملی دقیق آلرژی» داشته باشند. والدین باید مدرسه را در مورد آلرژی فرزندشان و اقدامات ضروری در صورت وقوع یک وضعیت اضطراری آنافیلاکتیک، در جریان بگذارند.[۲۸] برنامه عملی دقیق اغلب شامل استفاده از تزریق کنندههای خودکار اپی نفرین، توصیه به بستن دستبند هشدار پزشکی، و توصیههایی در مورد چگونگی اجتناب از محرک هاست.[۲۸] برای برخی محرکها، درمان برای کاهش حساسیت بدن در مقابل مادهای که باعث واکنش آلرژیک شده است (ایمن درمانی ماده آلرژی زا) موجود است. این نوع روش درمانی ممکن است مانع بازگشتهای بعدی آنافیلاکسی شود. یک دوره چندساله حساسیت زدایی زیرپوستی در مقابل حشرات گزنده مفید است، در حالی که حساسیت زدایی دهانی برای بسیاری از غذاها مؤثر میباشد.[۳]
دورنما
چنانچه دلیل بیماری شناخته شده باشد، احتمال زیادی برای بهبودی وجود دارد و فرد به سرعت درمان میشود.[۲۹] حتی اگر دلیل بیماری شناخته شده نباشد، چنانچه دارو برای متوقف کردن واکنش در دسترس باشد، فرد معمولاً بهبودی خوبی حاصل میکند.[۴] اگر مرگ رخ دهد، اغلب یا ناشی از یک دلیل تنفسی (معمولا بسته شدن مسیر جریان هوا) است و یا یک دلیل قلبی عروقی (شوک).[۱۰][۲۱] آنافیلاکسی در ۲۰٪ ۰٫۷– موارد منجر به مرگ میشود.[۴][۸] برخی از مرگها ظرف چند دقیقه اتفاق افتاده است.[۹] افرادی که دچار آنافیلاکسی ناشی از تمرینات بدنی هستند، معمولاً نتایج خوبی دارند، و با افزایش سن، بازگشتهای کمتر و کم شدت تری خواهند داشت.[۳۰]
احتمال
میران بروز آنافیلاکسی ۴–۵ در هر ۱۰۰۰۰۰ نفر در سال است،[۱۰] با ریسک مادام العمر ۰٫۵٪–2%.[۹]
به نظر میرسد مقادیر در حال افزایش است. تعداد افراد دچار آنافیلاکسی در دهه ۸۰ تقریباً سالانه ۲۰ نفر در هر ۱۰۰۰۰۰ نفر بود، در حالی که در دهه ۹۰ این میزان سالانه ۵۰ نفر در هر ۱۰۰۰۰۰ نفر بود.[۳] این افزایش ظاهراً در درجه اول مربوط به آنافیلاکسی ناشی از مواد غذایی است.[۳۱] The risk is greatest in young people and females.[۳][۱۰]
درحال حاضر، سالانه ۵۰۰ تا ۱۰۰۰ نفر (۲٫۴ در میلیون) در آمریکا، ۲۰ نفر (۰٫۳۳ در میلیون) در انگلستان، و ۱۵ نفر (۰٫۶۴ در میلیون) در استرالیا بر اثر آنافیلاکسی جان خود را از دست میدهند.[۱۰] نرخ میرگ و میر در بین دهههای ۱۹۷۰ و ۲۰۰۰ کاهش یافته است.[۳۲] در استرالیا، مرگهای ناشی از آنافیلاکسی مربوط به مواد غذایی، عمدتاً در میان زنان اتفاق میافتد درحالی که مرگهای ناشی از نیش حشرات اغلب در میان مردان به وقوع میپیوندد.[۱۰] مرگ در اثر آنافیلاکسی بیشتر ناشی از داروهاست.[۱۰]
تاریخچه
لغت «آنافیلاکس» را چارلز ریچت(Charles Richet) در سال ۱۹۰۲ ابداع کرد، سپس این لغت به «آنافیلاکسی» به دلیل تلفظ بهتر آن، تغییر کرد.[۱۱] بعدها چارلز ریچت در سال ۱۹۱۳ جایزه نوبل پزشکی و فیزیولوژی را به دلیل تحقیقاتش در مورد آنافیلاکسی دریافت کرد.[۴]اما خود واکنش از زمانهای بسیار قدیم گزارش شده است.[۲۳] این لغت از زبان یونانی، و کلمههای یونانی ἀνά ana «درمقابل»، و φύλαξις phylaxis «محافظت»، گرفته شده است.[۳۳]
تحقیقات
تلاشهایی در حال انجام است تا اپی نفرینی تهیه شود که بتوان از آن در زیر زبان (اپی نفرین زیرزبانی) برای درمان آنافیلاکسی، استفاده کرد.[۱۰] تزریق زیرپوستی آنتی بادی آنتی IgE اومالیزوماب (omalizumab) به عنوان راهی برای پیشگیری از بازگشت در حال بررسی است، اما استفاده از آن هنوز توصیه نمیشود.[۹][۳۴]
ادامه مطلب
| اسکلروز جانبی آمیوتروفیک | |
|---|---|
| اُمیم | ۱۰۵۴۰۰ |
| دادگان بیماریها | ۲۹۱۴۸ |
| مدلاین پلاس | 000688 |
| ایمدیسین | neuro/۱۴ |
| پیشنت پلاس | اسکلروز جانبی آمیوتروفیک |
| سمپ | D۰۰۰۶۹۰ |
بیماری اسکلروز جانبی آمیوتروفیک (به انگلیسی: Amyotrophic lateral sclerosis) (به صورت مخفف: ALS) یا بیماری لو گهریگ (به انگلیسی: Lou Gehrig's Disease) یک بیماری نورونهای حرکتی یا (MND یا Motor Neuron Disease) است که موجب تخریب پیشرونده و غیرقابل ترمیم در دستگاه عصبی مرکزی (مغز و نخاع) و دستگاه عصبی محیطی میشود. اسکلروز جانبی آمیوتروفیک شایعترین بیماری نورونهای حرکتی (MND) میباشد؛ بنابراین این بیماری هم علایم نورون محرکه فوقانی و هم نشانههای نورون محرکه تحتانی را ایجاد میکند. در حقیقت در ALS نشانههای فلج مرکزی و محیطی تواماً ایجاد میشود.
این بیماری منجر به از دست رفتن تدریجی عملکرد عضلات (به ویژه عضلات مخطط) میگردد و با تضعیف ماهیچهها بتدریج فرد به فلج عمومی مبتلا میشود. به طوری که توانایی هرگونه حرکتی از شخص سلب خواهد شد. معمولاً مبتلایان به این بیماری مدت زمان زیادی زنده نمیمانند. اگر چه این مدت برای استیون هاوکینگ بین ۲ تا ۳ سال پیشبینی شده بود، اما او علیرغم همه مشکلات و ناراحتیها همچنان به زندگی خود ادامه میدهد و برای فرارسیدن مرگ لحظهشماری نمیکند. بیماران مبتلا به این بیماری معمولاً دچار ناتوانیهای حرکتی شده و ۳ تا ۵ سال پس از ابتلا به این بیماری جان خود را از دست میدهند. اگر چه ۲۰ درصد این بیماران تا ۵ سال و ۱۰ درصد آنها تا ۱۰ سال زنده خواهند ماند. در این بیماری دستگاه عصبی مرکزی و ماهیچهها بویژه ماهیچههای دست، پا، ساعد، سر و گردن به شدت صدمه میبینند.
محتویات
بیماریزایی
علت این بیماری نامشخص است[۱] (برخی بیماران زمینه ارثی دارند) اما به نظر میرسد فرایندهای التهابی که در این موتور نورونها اتفاق میافتد، دلیل بروز آن باشد.
این بیماری در اثر معیوب بودن ژن SOD۱ ممکن است بوجود آمده باشد. اما تاکنون علت دقیق ابتلا به ALS شناخته نشدهاست. ناتوانی حرکتی در این افراد سبب ایجاد زخمهایی ناشی از فشارهای طولانی مدت روی نقاط خاصی از بدن میشود. ابتلا به ذاتالریه در اثر مشکلات موجود در بلع این افراد و همچنین تجمع ترشحات در مسیرهای هوایی از دیگر عوارض جانبی احتمالی در افراد مبتلا به ALS است. این در حالی است که تحلیل نیروی جسمانی فرد میتواند جنبههای مختلف زندگی او مانند کار، روابط اجتماعی و… را تحت تاثیر پیامدهای نامطلوب خود قرار دهد. پژوهشگران برای بررسی منشاء ایجاد این بیماری نظریههای گوناگونی مانند عوامل عفونی، اختلال در دستگاه ایمنی بدن، علل وراثتی، مواد سمی، عدم تعادل مواد شیمیایی در بدن و همچنین سوءتغذیه را بررسی کردهاند. اگرچه پژوهشگران تاکنون به عامل ایجادکننده این بیماری در بیماران مختلف پی نبردهاند، اما در سال ۱۹۹۳ با شناسایی عامل ژنتیکی موثر در انتقال بیماری ALS براساس عوامل وراثتی توسط گروهی از کارشناسان علوم ژنتیک و روانپزشکان بالینی یک قدم به شناسایی عامل ایجاد بیماری نزدیکتر شدند. این عامل ژنتیکی در به رمز درآوردن آنزیمی که از سلولها در برابر آسیبهای ایجاد شده توسط رادیکالهای آزاد محافظت میکند، نقش دارد.
علایم بالینی، سیر و بروز
از جمله نشانههای شایع این بیماری دشواری در گفتار و گرفتگی ماهیچه، پرش و ضعف ماهیچهها که اغلب از اندامها (دست، بازوها و پاها) آغاز شده و گسترش مییابد و سرانجام ماهیچههای تنفسی و بلع را نیز درگیر میکند. ضعف و ناتوانی ناشی از این بیماری، راه رفتن و استفاده از دستها برای انجام فعالیتهای روزانه مانند شستن دست و صورت و لباس پوشیدن را غیرممکن میسازد. با گسترش ناتوانی حرکتی و ضعف ماهیچهها در بدن فرد، بیمار در بلع، جویدن و تنفس نیز با مشکل روبهرو میشود. هنگامی که ماهیچههای تنفسی مورد حمله قرار میگیرند فرد برای ادامه زندگی خود به ناچار باید از دستگاههای تنفس مصنوعی استفاده کند.
بروز بیماری دونفر در هر صد هزار نفر میباشد و اغلب افراد بین چهل تا شصت سال را درگیر میسازد. بیماری ماهیت پیشرونده داردو اغلب بیماران بعد از دو تا پنج سال فوت میکنند ولی گاه دورههای توقف بیماری وجود دارد؛ که باعث میشود ۱۰ درصد از بیماران تا ۱۰ سال زنده بمانند. از آنجایی که این بیماری تنها به اعصاب حرکتی آسیب میرساند، بنابراین هیچ اختلالی در بینایی، بساوایی، شنوایی، چشایی و بویایی فرد به وجود نخواهد آمد و جالب این که اعصاب حرکتی موثر در حرکت چشمها و مثانه برای مدتهای طولانی از حمله عامل بیماری مصون خواهند ماند.
بررسی یک نوع امضا یا اثر انگشت مولکولی مشترک با استفاده از فناوری نانو، تشخیص بیماری ALS را در دو حالت ارثی و غیرارثی امکانپذیر میسازد. بررسیهای انجام شده توسط پژوهشگران نشان میدهد که نوعی پپتید در مایع نخاعی همه بیماران مبتلا وجود دارد.
درمان این بیماری
بیماری ALS درمان خاصی به جز درمان علائم ندارد ولی به تازگی نیز استفاده از سلولهای بنیادی پیشنهاد شدهاست.
دانشمندان هم اکنون در تلاش هستند با انجام آزمایشهای بالینی تأثیر این روشهای درمانی در بیماران مبتلا به ALS را مورد بررسی قرار دهند. آنها امیدوارند با استفاده از نتایج این تحقیقات بتوانند به روشی برای درمان دیگر بیماریهای دستگاه عصبی مانند پارکینسون، آلزایمر و زوال عقل دست یابند.
برخی از پروتئینها مانند عوامل رشد به آسانی جذب بافت عصبی میشوند و بهنظر میرسد میتوانند از اعصاب حرکتی بدن نیز محافظت کنند. از آنجا که نمیتوان مولکولهای بزرگ را بهآسانی از طریق جریان خونی به دستگاه عصبی بدن منتقل کرد، برای استفاده از این مولکولها در فرایندهای درمانی باید آنها را بهطور مستقیم به عضلات تزریق کرد. علاوه بر این برخی از مولکولهای کوچک نیز نقش مهمی در تحریک دستگاه عصبی بدن دارند که میتوان آنها را براحتی به رگهای خونی منتهی به مغز منتقل کرد. استفاده از سلولهای بنیادی نیز روش دیگری است که مانع از پیشرفت بیماری خواهد شد. سلولهای بنیادی همانند پمپهای زیستی عمل کرده و عوامل حیاتی مؤثر در رشد را به سلولهای عصبی آسیب دیده انتقال میدهند.
آزمایشهای انجام شده در افراد مبتلا به این بیماری نشان میدهد که سلولهای بنیادی میتوانند بهطور دقیق خود را به محل سلولهای عصبی آسیب دیده انتقال دهند. همچنین ایجاد رشتههای RNA مصنوعی نیز میتواند نقش موثری در توقف تولید پروتئینهای سمی داشته باشد. این نوع RNA خود را به RNA پیک که انتقال اطلاعات ژنتیکی را بهعهده دارد متصل کرده و از ساخت پروتئینهایی که به سلولهای عصبی آسیب میرساند جلوگیری میکند. گروهی دیگر از پژوهندگان نیز در تلاش برای دستیابی به روش درمانی مؤثر برای این بیماری دریافتهاند که انجام فعالیتهای ورزشی مانع از گسترش بیماریهای اعصاب حرکتی بدن خواهد شد. در موشهای تحت بررسی آزمایشهای انجام شده، حرکت روی چرخهای گردان مانع از روند پیشرفت سریع بیماری شدهاست.
براین اساس درمانهای ترکیبی میتواند تأثیر درمان انتخاب شده در بهبود وضعیت بیمار را به نحو چشمگیری تحت تأثیر خود قرار دهد. اگر چه بهترین روش این است که در مراحل اولیه بیماری از توسعه بیماری جلوگیری کنیم. دستیابی به این هدف نیز بیش از اینکه تحت تأثیر عوامل ژنتیکی باشد مستلزم دستیابی به راهکارهایی برای ایجاد تغییرات مناسب در زندگی افراد است که با انجام تمرینات ورزشی و انتخاب برنامه غذایی مناسب میتوان به اصلاح شیوه زندگی بیماران و ایجاد شرایط مناسب برای زندگی آنها امیدوار بود.
اخیراً استفاده از دارویی به نام ریلوزول یا ریلوتک با بلوک گیرنده های گلوتامات میتواند روند بیماری را کند نماید و طول عمر بیماران را افزایش دهد.
نگهداری و مراقبت
به علت شرایط فیزیکی بیمار و عدم تحرک او نگه داری از این بیماران بسیار دشوار است و خانواده و پرستار بایستی نسبت به موارد پیش رو کاملاً توجیه باشند و با پزشک و انجمنهای محلی و خانواده سایر بیماران مشورت نمایند. به عنوان مثال حمام رفتن که کاری ساده و روزمره برای بیشتر انسان هاست در این بیماران بایستی به دقت انجام گیرد تا مانع از اسیب دیدن پرستار یا بیمار شود.
همچنین مهمترین مانع پیش رو بیماران عدم توانایی تکلم یا برقراری ارتباط با محیط بیرون است. ساده ترین روش استفاده از یک جدول حروف جلو تخت بیمار و گرفتن علامت چشم از او هنگام اشاره به حرف مورد نظر است. (مثلاً ایا در این ستون است؟ ایا در این سطر است؟) سپس باتوجه تجربه، پرستار باید حدس بزند که بیمار چه میخواهد. البته این روش بیشتر برای کارهای ابتدایی پاسخ گو میباشد. سالهاست دستگاههایی برای حل این مشکل به بازار امده که میتوانند با ردیابی حرکت چشم آنرا تبدیل به مختصات نموده و به کاربر اجازه تعامل ساده با رایانه را فراهم کنند. این گونه دستگاهها فعلاً قیمتی بین ۶ تا ۱۰ هزار دلار دارند و در ایران با توجه به موانع مالی و زبانی کاربردی نیافتهاند. البته چند پروژه برای کمک به بیماران ایرانی در دست اجرا است که از آن جمله پروژه دستگاه ارتباط با بیمار «زیگورات» است.
شیوع
براساس آمار در مقیاس جهانی دور و بر ۳۵۰ هزار نفر از بیماری ای.ال.اس رنج می برند. در هلند یک هزار و ۵۰۰ نفر به این بیماری دچار هستند. سالانه حدود ۶۵۰ بیمار به علت ای.ال.اس مورد آزمایش و تحقیق قرار می گیرند . همچنین هر سال حدود ۳۵۰ نفر در اثر این بیماری در کشور هلند میمیرند. [۲]
پیوند به بیرون
منابع
- “Amyotrophic Lateral Sclerosis (ALS) Fact Sheet”. National Institute of Neurological Disorders and Stroke. Retrieved 4 December 2015.
ادامه مطلب
| آمیلوئیدوز | |
|---|---|

عکاسی ریزنگاری showing amyloid deposition (red fluffy material) in the heart (cardiac amyloidosis). سرخ کنگو.
|
|
| آیسیدی-۱۰ | E85 |
| آیسیدی-۹ | 277.3 |
| دادگان بیماریها | 633 |
| ایمدیسین | med/3377 |
| پیشنت پلاس | آمیلوئیدوز |
| سمپ | D000686 |
آمیلوئیدوز نام گروهی از بیماریها است که با رسوب پروتئینهای فیبریلی غیرطبیعی (آمیلوئید) در بافتها و اعضای سراسر بدن مشخص میشود.
آمیلوئیدوز، بیماری است که در آن پروتئینهای آمیلوئید در اندامها و بافتها انباشته میشوند. پروتئینی، آمیلوئید تلقی میشود که بر اثر تغییر ساختار سه بعدی آن، حالت تودهای و نامحلول، مشابه با صفحه بتا به خود بگیرد.
علل آمیلوئیدوز
آمیلوئیدوز میتواند ناشی از علل متفاوتی باشد.از علل آمیلوئیدوز اولیه تولید غیر طبیعی ایمونوگلوبولینها است. آمیلوئیدوز ثانویه در میلوم مولتیپل، آرتریت روماتوئید، بیماری التهابی روده، تب مدیترانهای خانوادگی دیده میشود. آمیلوئیدوز ثانویه در بیماریهای عفونی مزمن مانند جذام و سل نیز دیده میشود.
آمیلوئیدوز فامیلی یک بیماری اتوزومال غالب است. آمیلوئیدوز پیری شایعترین علت کاردیومیوپاتی آمیلوئید در افراد مسن است. یکی از علائم این بیماری پارستزی (گزگز و مور مور شدن) انتهاهای اندامها ناشی از نوروپاتی متابولیک است.
نگارخانه
منابع
- سیسیل مبانی طب داخلی. تهران
ادامه مطلب