| التهاب مهره خمیده | |
|---|---|
یک التهاب خمیده ستون فقرات.
|
|
| آیسیدی-۱۰ | M08.1, M45 |
| آیسیدی-۹ | 720.0 |
| اُمیم | 106300 |
| دادگان بیماریها | 728 |
| مدلاین پلاس | 000420 |
| ایمدیسین | radio/41 |
| پیشنت پلاس | اسپوندیلیت آنکیلوزان |
| سمپ | D013167 |
اسپوندیلیت آنکیلوزان (به انگلیسی: Ankylosing spondylitis) عبارت است از یک بیماری مفصلی پیشرونده، مزمن و خودایمنی که اغلب ستون فقرات و استخوانهای لگن را درگیر میسازد. بیمار به دلیل التهاب و سفتی ستون فقرات ممکن است حالت «خم شدن به جلو» داشته باشد. التهاب به ویژه ناحیه خاجی-تهیگاهی Sacroiliac مفاصل لگن، ستون مهرهای کمری، سینهای و گردنی را درگیر میکند. مردان بیشتر مبتلا میگردند و شروع بیماری معمولاً در اواخر دهه دوم یا اوایل دهه سوم زندگی است.
علائم بیماری
علائم اصلی کمردرد وسفتی ستون فقرات است ولی بیماری میتواند موجب التهاب مفاصل دیگر مانند ران، زانوها و مچ پا بشود (خشکی مفاصل صبحگاهی). این بیماری میتواند باعث ایجاد درد در کف پا شود که با راه رفتن بدتر میشود. گاهی اسپوندیلیت آنکیلوزان باعث درگیری چشم، قلب و ریه نیز میشود. HLA-B۲۷ در ۹۰٪ بیماران وجود دارد.
- کمردرد : کمردرد مهمترین علامت اسپوندیلیت انکیلوزان است. درد ابتدا در پایین کمر احساس میشود و در اوایل خفیف است ولی بتدریج در عرض چند ماه شدید میشود. درد ممکن است در پشت باسن احساس شده و به پشت ران ها انتشار پیدا کند. درد میتواند در یک طرف باسن باشد و یا در دو طرف احساس شود. سرفه و زور زدن شدت درد را بیشتر کرده و استراحت آنرا کمتر نمیکند. گاهی درد فرد بیمار را از خواب بیدار میکند و برعکس، حرکت و ورزش ممکن است موقتاً شدت درد را کم کند. این وضعیت برعکس کمردرد های معمولی است. درد در صبح ها بعد از برخاستن ار خواب بیشتر است و بتدریج در طول روز بهتر میشود.
- خشکی کمر : خشکی و محدودیت در حرکات کمر در صبح ها بیشتر است و در طول روز بهتر میشود. بتدریج با جوش خوردن مهره ها در ستون فقرات انعطاف پذیری ستون مهره کم شده و بیمار نمیتواند خوب به جلو خم شود.
- کیفوز : افزایش قوس ستون مهره بصورت کیفوز یا خم شدن به جلو از علائم بیماری در مراحل پیشرفته است.
تشخیص و درمان
علائم بالینی شامل خشکی صبحگاهی، گاهی اوقات آرتریت التهابی مفاصل زانو و هیپ و سایر مفاصل، خم شدن سر و گردن بیمار به جلو و ایراد در راست نگهداشتن سر و گردن، وتب خفیف میباشند. در تست شوبر از محاذات ستیغ خاصره در پایین کمر نقطهای علامت گذاری می شودو ۱۰ سانتی متر بالاتر از آن نقطه دیگری علامت گذاری میشود، سپس از بیمار خواسته میشود به جلو خم شود و در این حالت مجدداً فاصله بین این دو نقطه اندازه گیری میشود در فرد سالم این فاصله از ۱۳ سانتی متر بیشتر خواهد بود (تست شوبر منفی) در حالی که در فرد مبتلا به التهاب مهره خمیده، این فاصله از ۱۳ سانتیمتر بیشتر نخواهد شد (تست شوبر مثبت). در رادیوگرافی روبروی ستون فقرات و ناحیه خاجی-تهیگاهی حالت منحصربهفردی در موارد پیشرفته بیماری دیده میشود که در آن جسم مهرهها از طرفین به یکدیگر متصل شدهاند (ستون مهرهای خیزرانی bamboo spine). در آزمایش خون نیز در موارد حاد بیماری افزایش ESR و CRP را داریم. آنتی بادیHLA-B27 در خون بیش از ۹۰٪ بیماران وجود دارد.
درمان شفابخش نیست بلکه در جهت کاهش درد وعلائم است. درمان با داروهای ضد التهاب غیر استروئیدی، سولفاسالازین، ویتامین D و داروهای سرکوبگر ایمنی است. فیزیوتراپی نیز مفید است.
منابع
- مشارکتکنندگان ویکیپدیا، «Ankylosing spondylitis»، ویکیپدیای انگلیسی، دانشنامهٔ آزاد (بازیابی در ۲۶ سپتامبر ۲۰۰۹).
ادامه مطلب
اسپوندیلولیزیس(Spondylolysis) یک نقص استخوانی در مهره(قسمت ایسم مهره یا Isthmus )است که مربوط به عقب مهره در ناحیه ای بین پدیکول و لامینا یعنی Pars Interarticularis ایجاد می گردد.
اسپوندیلولیزیس یک عیب مهره ای یک طرفه بدون لغزش است(برخلاف اسپوندیلولیستزیس که همان لغزش مهره است).اسپوندیلولیزیس بیشتر در فقرات کمری و در مهره پنجم کمر دیده می شود.
محتویات
علل اسپوندیلولیزیس
1-عوامل مادرزادی
2-شکستگی
3-فعالیت های تکراری(بویزه در ورزشکاران)
تشخیص
اسپوندیلولیزیس در رادیوگرافی نمای مایل(Oblique)دیده می شود ولی در نمای جانبی(Lateral)مشاهده نمیگردد.
درد
عواملی که باعث ایجاد درد در اسپوندیلولیستزیس می گردند ممکن است درارتباط با فشار به موارد زیر باشند:
- رباطهای طولی قدامی، خلفی و بین خاری ،سخت شامه (Dura mater) ، جسم مهره ، مفاصل فاست (آپوفیزیال) ، عضلات وطناب نخاعی یا ریشه های اعصاب نخاعی
جستارهای وابسته
منابع
- «Spondylolysis and Spondylolisthesis». AAOS. بازبینیشده در 4 March 2013.
ادامه مطلب
-
اسپوندیلوز 
آیسیدی-۱۰ M47 آیسیدی-۹ 721 اُمیم 184300 دادگان بیماریها 12323 مدلاین پلاس 000436 ایمدیسین neuro/564 پیشنت پلاس اسپوندیلوز سمپ D013128 اسپوندیلوز (به انگلیسی: Spondylosis) از آسیبهای غیر التهابی در ستون مهرههای بدن است.
اسپوندیلوز عبارت است از آرتریت فرسایشی مفاصل بین تنه ستون مهرهها. در این بیماری زائدههای مفصلی[۱] درگیر نیستند. در حالت پیشرفته بیماری به دلیل فشار بر ریشه اعصاب درد و پارستزی (گزگز شدن و بی حسی) اندامها روی میدهد.
هنگامیکه فاصله بین دو مهره کنار هم تنگ شود فشار بر ریشه عصب میتواند موجب آسیب ریشه[۲] شود. علائم حسی و حرکتی آسیب ر یشه مانند درد و ضعف عضلانی بسته به محل عصبدهی دارد. بیماری عموماً در سنین بالا دیده میشود.
در اسپوندیلوز گردن (cervical spondylosis) به دلیل فشار مستقیم به کانال نخاعی ما ممکن است ضعف عمومی، عدم تعادل، اختلال در کنترل اسفنکترهای روده و مثانه و کاهش جریان خون اندامها را داشته باشیم.
تشخیص و درمان
تشخیص با پرتونگاری و امآرآی است. به دلیل ماهیت تخریبی بیماری درمان اغلب نگهدارندهاست (نه بهبود دهنده). از داروهایی مانند NSAIDs و شل کننده عضلانی، کایروپرکتیک، امواج فراصوت و ماساژ استفاده میشود. درمان جراحی فقط در موارد میلوپاتی شدید مقاوم به درمان طبی توصیه میشود. تکنیکهای جراحی متفاوت است ولی گاه از جوشخوردگی دو مهره بوسیله گرافت از استخوان لگن استفاده میشود.
منابع
- مشارکتکنندگان ویکیپدیا، «Spondylosis»، ویکیپدیای انگلیسی، دانشنامهٔ آزاد (بازیابی در ۲۵ سپتامبر ۲۰۰۹).
پانویس
- Zygapophysial joint
ادامه مطلب
| اسپوروتریکوز | |
|---|---|

Cytologic preparation from a case of feline sporotrichosis; phagocytic cells show numerous variably-shaped yeast forms within
|
|
| آیسیدی-۱۰ | B42 |
| آیسیدی-۹ | 117.1 |
| دادگان بیماریها | 29797 |
| مدلاین پلاس | 001338 |
| ایمدیسین | med/2161 derm/400 |
| سمپ | D013174 |
اسپوروتریکوز (به انگلیسی: Sporotrichosis) عبارت است از یک بیماری قارچی که عامل آن اسپوروتریکوز شنکی (Sporothrix schenckii) است. عفونت قارچی باعث ایجاد زخم و آبسه در پوست میگردد اگرچه ممکن است ریه، استخوان و مغز را نیز درگیر سازد. مزرعهداران و باغداران بیشتر آلوده میشوند به خصوص باغبانان گل سرخ (rose-gardeners). اسپوروتریکوز سرایت فرد به فرد ندارد و در مردان شایعتر است.
محتویات
سیر بالینی
بیماری سیر کندی دارد و اولین علائم حدود سه هفته بعد از تماس با قارچ ظاهر میشوند. بیماری سه فرم بالینی دارد:
۱. پوستی : شایعترین شکل است. تظاهرات پوستی به شکل ندول کوچک، قابل حرکت و بدون درد در محل ورود عفونت (معمولاً انگشتان دست یا ساعد) یا در امتداد عروق لنفاوی تخلیهکننده ناحیه ظاهر میشود. ندول صورتی تا ارغوانی بوده در صورت عدم درمان بزرگتر شده حالت تاول یا زخم مزمن پیدا میکند.
۲. ریوی : فرم تنفسی که شایعترین علامتش سرفه خلط دار است.
۳. منتشر: بیماری در تمام بدن منتشر شده استخوانها، مفاصل و مغز را درگیر میسازد.
تشخیص و درمان
آزمونهای تشخیصی میتوانند شامل بررسی آنتی بادی و کشت آزمایشگاهی چرک حاصل از ضایعات (خلط، مایع مفصلی و مایع مغزی نخاعی) باشند.
معمولاً با درمان در عرض ۲-۱ ماه پس از بهبود ضایعات قابل علاج است ولی ممکن است بهبودی ۷-۶ ماه طول بکشد. میزان کشندگی در فرم منتشر در افراد با ضعف ایمنی، بالا است. درمان با داروهای ضد قارچ مثل فلوکونازول، ایتراکونازول و آمفوتریسین B است. در موارد بروز ندولهای حفره دار در ریه و استخوان گاه جراحی ضروری است.
نگارخانه
منابع
- مشارکتکنندگان ویکیپدیا، «Sporotrichosis»، ویکیپدیای انگلیسی، دانشنامهٔ آزاد (بازیابی در ۲۵ سپتامبر ۲۰۰۹).
ادامه مطلب
| بیماری سلیاک | |
|---|---|
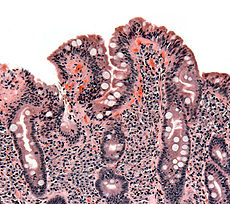
Biopsy of small bowel showing coeliac disease manifested by blunting of villi, crypt hyperplasia, and lymphocyte infiltration of crypts
|
|
| آیسیدی-۱۰ | K90.0 |
| آیسیدی-۹ | 579.0 |
| اُمیم | 212750 |
| دادگان بیماریها | 2922 |
| مدلاین پلاس | 000233 |
| ایمدیسین | med/308 ped/2146 radio/652 |
| پیشنت پلاس | بیماری سلیاک |
| سمپ | D002446 |
| مرور ژن | Celiac Disease |
بیماری سلیاک (به انگلیسی: Coeliac disease) یا اسپروی سلیاک یک اختلال خودایمنی روده باریک با زمینه ژنتیکی (ارثی) است. در این بیماری گوارشی پرزهای روده باریک آسیب دیده و در جذب مواد اختلال دارد. در صورتیکه بیماران مبتلا به سلیاک پروتئینی از دسته گلوتن (gliadin) که در برخی از غلات مانند گندم، جو، چاودار و گاه جوی دوسر وجود دارد را مصرف کنند دچار علایم عدم تحمل میشوند. ظاهرا ورود گلوتن به سلولهای پرزهای روده موجب پاسخ سیستم ایمنی میشود. واکنش التهابی ایجاد شده موجب تحلیل پرزهای روده (villous atrophy) وکاهش فعالیت آنزیمهای روده میشود. چون بخش عمدهای از جذب مواد غذایی در روده در پرزهای روده انجام میگیرد تخریب پرزها موجب سوء جذب میشود. اغلب موارد بیماری سلیاک، ژنتیکی هستند. بیماری سلیاک واگیردار یا سرطانی نیست. این بیماری معمولاً به هنگام دوران شیرخوارگی یا اوایل کودکی (دو هفتگی تا یک سالگی) آغاز میشود. امکان دارد علایم هنگامی ظاهر شوند که کودک اول بار شروع به خوردن غذاهای حاوی گلوتن میکند. در بزرگسالان، علایم ممکن است به تدریج و در عرض چند ماه یا حتی چند سال پدیدار شوند. شیوع سلیاک در اروپا یک در پانصد است. دراستان تهران نیز ۱۵۰ مبتلا بهاین بیماری شناسایی شدهاند. بیماری سلیاک همچنین به نامهای اسپروی غیر حارهای و آنتروپاتی حساس به گلوتن هم نامیده میشود.
محتویات
نشانهها
بیماری سلیاک طیف وسیعی دارد. شایعترین علائم گوارشی شامل اسهال، نفخ، کاهش وزن، استئاتوره (اسهال چرب) میباشد. اسهال چرب، حجیم و رنگ پریدهاست. از دیگر علائم این بیماری خستگی، آسیب به رشد کودک، آتروفی و ضعف عضلانی است. سوءجذب آهن و ویتامین B۱۲ موجب کم خونی، سوء جذب کلسیم و ویتامین D موجب استئوپنی، شکستگیهای پاتولوژیک استخوان و هیپرپاراتیروئیدیسم ثانویه میشود. سایر عوارض بیماری آمنوره، ناباروری، تنگی پیلور، اکیموز و پتشی (کمبود ویتامین K)، ادم و درماتیت هرپتیفورم میباشد. شیوع سرطانهای روده در بیماران سلیاکی بالاست.
برخی از افراد مبتلا به سلیاک هیچ علامتی ندارند، زیرا قسمت سالم روده قادر به جذب مواد مغذی کافی برای پیش گیری از بروز علائم است. برخی از بالغین مبتلا تنها خستگی و کم خونی دارند.
دلیل بیماری
بیماری سلیاک یک بیماری مادرزادی است که به علت عدم تحمل به گلوتن ایجاد میشود. گلوتن پروتئینی است که در اغلب غلات وجود دارد.
عوامل افزایش دهنده خطر
- سابقه خانوادگی بیماری سلیاک
- حاملگی
- سایر آلرژیها
پیشگیری
در حال حاضر نمیتوان از آن پیشگیری به عمل آورد.
با رعایت یک رژیم سفت و سخت فاقد گلوتن، میتوان انتظار یک زندگی طبیعی را در اغلب بیماران داشت. روند بهبود در عرض ۳-۲ هفته آغاز میشود.
تشخیص
آزمایش خون (اندازهگیری آنتیبادیهای ضد گلیادین و ضد اندومایزیال (anti-tTG) در آزمایشها سرولوژی)، HLA تایپینگ، بیوپسی دئودنوم با آندوسکوپی و تستهای تحمل خوارکی (گزیلوز و لاکتوز) از روشهای تشخیصی رایج هستند. همچنین یکی از راه های تشخیص توسط خود فرد این است که اگر رژیم غذایی بدون گلوتن استفاده كرد و اگر علائم بیماری اش برطرف شداحتمالاً سلیاك دارد. اگر درماتیت هرپتی فرم دارد، مبتلا به سلیاك هست. آزمایش خون به پزشك كمك می كند كه این بیماری را تشخیص دهد. قبل از شروع رژیم غذایی بدون گلوتن، انجام آزمایش خون ضروری است. تشخیص بیماری با برداشتن تكه ای از بافت با استفاده از یك لوله باریك كه وارد روده می شود، تایید می شود.
درمان
تشخیص قطعی با نمونهبرداری مسجل میشود. برای این کار، نمونه بافتی کوچکی از روده کوچک برداشته میشود. امکان دارد سه بار نمونهبرداری انجام شود. یک بار زمانی که گلوتن در رژیم غذایی وجود دارد، یک بار زمانی که گلوتن از رژیم غذایی حذف شده است، و دفعه سوم زمانی که دوباره گلوتن در رژیم غذایی گنجانده میشود. تنها انتخاب درمانی، حذف کردن گلوتن از رژیم غذایی است. اساس درمان این بیماری رژیم غذایی فاقد گلوتن تا پایان عمر است و دوره بهبودی آن با رعایت رژیم غذایی خاص به طور معمول ۳ تا ۶ ماه که البته در بزرگسالان به ۲ سال هم میرسد. بیماران مبتلا به سلیاک باید از مصرف مواد غذایی حاوی گندم، جو، چاودار و برخی حبوبات پرهیز و آرد سیبزمینی، برنج، عدس، سویا، ذرت و لوبیا را جایگزین آن کنند. بیشتر مبتلایان به سلیاک به تخممرغ، شکر و روغن حساسیتهای متفاوتی دارند، از این رو از مصرف محصولاتی که این گونه مواد بوفور در آنها به کار رفته نظیر انواع سسها خودداری کنید. مبتلایان باید از مصرف غذاهای فرآوردی شده نظیر سوسیس، کالباس، ماکارونی، رشتهفرنگی، قهوه، نسکافه و تمامی شیرینیجات و کیکهایی که در آنها از گلوتن و یا آرد گندم استفاده شده پرهیز کنند. به علت آن که این گونه بیماران از مصرف غلات و برخی حبوبات محروم هستند باید برای جبران کمبود ویتامینها و املاح معدنی از میوهها و سبزیها به صورت پخته و تازه، گوشت و لبنیات کمچرب، ماهی و برنج بسیار استفاده کنند و روغنهای مایع ذرت، زیتون، کانولا و هسته انگور را جهت پخت و پز به کار برند.
داروها
- آهن و اسیدفولیک برای کمخونی
- کلسیم و مکملهای ویتامینی در صورت کمبود
- امکان دارد داروهای کورتیزونی خوراکی برای کاهش پاسخ التهابی بدن در موارد حمله شدید بیماری تجویز شوند.
رژیم غذایی
رژیم غذایی فاقد گلوتن. حذف کامل گلوتن از رژیم غذایی دشوار است. بنابراین در مدتی که با رژیم جدید به تدریج خو میگیرید صبر پیشه کنید. برنامهریزی رژیم غذایی با کمک متخصص تغذیه انجام میپذیرد.
هیچ محدودیتی برای فعالیت بدنی وجود ندارد.
منابع
- مشارکتکنندگان ویکیپدیا، «Coeliac disease»، ویکیپدیای انگلیسی، دانشنامهٔ آزاد (بازیابی در ۲۵ سپتامبر ۲
ادامه مطلب
سوءجذب گوارشی گرمسیری یا اسپروی گرمسیری(tropical sprue) نشانگان سوءجذبی گوارشی است که احتمالاً به دلیل کمبود تغذیه توأم با عفونت ایجاد میشود و بهصورت بومی در کشورهای گرمسیری و نیمهگرمسیری وجود دارد و طی آن پرزهای روده باریک مسطح میشوند.
محتویات
نشانگانهاى سوء جذب
اکثر مواد مغّذى از طریق لایهٔ مخاطى روده کوچک جذب و وارد جریان خون مىشوند. اگر در بیمارىها مثل کرون این لایه آسیب ببیند ممکن است جذب مواد مغذّى به حدى مختل شود که باعث ضعف و ناتوانى بیمار گردد. علت دیگر سوءجذب، کمبود آنزیمى مثل کمبود لاکتاز است که در آن آنزیم لاکتاز بهوطور مادرزادى وجود ندارد. در بیمارى سلیاک (سؤءجذب مزمن)، روده بهعلت وجود گلوتن (پروتئینى که در گندم و سایر غلات یافت مىشود) ملتهب مىشود. بیمارىهاى شدید کبد و لوزالمعده نیز از مثالهاى دیگر نشانگان سوءجذب هستند.
علائم
اسهال ، استئاتوره ، دردهای شکمی ، کاهش وزن و خستگی. بیمار احتمالاً کمبود ویتامینهای A ، B12 ، D ، K و فولات را دارد از این رو علائم این کمبودها مانند کم خونی مشاهده میشوند.
نشانگان سوءجذب بسته به نقص خاص و مادهٔ مغّذىاى که کمبود آن وجود دارد، متفاوت است. بهطور معمول ناراحتىهاى شکمی، نفخ، پرگازى شکم؛ مدفوع چرب و بدبو، کاهش وزن، ضعف و خستگى وجود دارد. چربىها اغلب جذب نمىشوند و این مسئله منجر به سوءجذب چهار ویتامین محلول در چربى (K، E، D، A) مىگردد. کمبود ویتامین K منجر به ایجاد گرایش به خونریزى مىشود. سوءجذب ویتامین D قابلیت استفاده از کلسیم و منیزیم را کاهش مىدهد و به این ترتیب درد استخوانى ممکن است یکى از علائم سوءجذب شدید باشد. اختلال در جذب آهن، اسید فولیک و ویتامین B۱۲ منجر به کمخونی، ضعف و کاهش وزن مىشود.
درمان
درمان با تتراسیکلین ، کوتریموکسازول (برای سه تا شش ماه) ومکملهای ویتامین B12 و فولیک اسید است.
روش برخورد پزشک با سوءجذب بستگى به علت زمینهاى دارد که باید از طریق آزمایشهاى خون و مدفوع و اغلب نمونهبردارى از روده، تعیین نگردد. درمان شرایط زمینهاى و پرکالرى همراه با مکملهاى ویتامین و مواد معدنى نیز اغلب توصیه مىشود. در بیمارى سلیاک باید با دفع زیاد از موداد عذائى حاوى گلوتن (آرد و بسیارى از فرآوردههاى غلات) اجتناب کرد. در کمبود لاکتاز که حدود یکچهارم کلیهٔ بزرگسالان به آن مبتلا مىشوند، پرهیز از شیر و محصولات آن اسهال و پرگازى شکم را برطرف مىکند. در سوءجذب مزمن مناطق استوائى، و بیمارى ویپل (هر دو از طریق نمونهبردارى از روده تشخیص داده مىشوند) مصرف آنتىبیوتیکها ممکن است توصیه شود. در بیمارىهاى لوزالمعده ممکن است با تجویز آنزیمهاى لوزالمعده سوءجذب اصلاح شود.
جستارهای وابسته
منابع
- مشارکتکنندگان ویکیپدیا، «sprue tropical sprue»، ویکیپدیای انگلیسی، دانشنامهٔ آزاد (بازیابی در ۲۵ سپتامبر ۲۰۱۳).
- G. Paumgartner, G. Rieker: Therapie innerer Krankheiten. Springer, Berlin 1995, ISBN 3-540-58022-0.
ادامه مطلب
لغزش مهره یا اسپوندیلولیستزیس (به انگلیسی: Spondylolisthesis) جابجایی یک مهره بر روی مهره دیگر است که باعث درد میشود که در سال ۱۷۸۲ میلادی توسط مامای بلژیکی به نام دکتر هربیناکس شناخته شد.
این جابجایی در فقرات کمری بین مهره هایL۴-L۵ و L۵-S۱ شیوع بیشتری دارد.گاهی به دلیل ضعف استخوان در پیری، سرطان و حرکت شدید ورزشی اتفاق میافتد.
حدود ۴ تا ۵ درصد مردم مبتلا به این بیماری هستند.
به لیزخوردن یا لغزش مهره بالایی بر روی مهره پایینی اسپوندیلولیستزیس میگویند که چهار درجه دارد. درجه چهار شدیدترین حالت میباشد و نیاز به عمل جراحی دارد. شایعترین حالت لیزخوردگی در ستون فقرات، حرکت مهره پنجم کمر(L5) بر روی مهره خاجی یا ساکروم (S1) میباشد. عواملی چون فشار شدید، شکستگی ها، تومورها، برخی از عوامل مادرزادی و یا تغییرات تخریبی در ناحیه پشتی مهرهها میتوانند باعث بروز این حالت شوند.لیزخوردگیها به خصوص درجات شدید آن باعث فشار به عناصر عصبی نخاع میگردند. درجات پایین لیزخوردگی به درمان محافظهکارانه[۱] جواب میدهد و فیزیوتراپی در این زمینه موثر است.انجام تمریناتی که باعث افزایش ثبات ستون فقرات میگردند و تحت عنوان تمرینات ثباتدهنده[۲] معروف اند با توجه به وضعیت بیماربسیار کمک کننده میباشند.هدف اصلی از انجام این گونه تمرینات، تقویت عضلات عمقی ستون فقرات میباشد که نوع تمرینات و شدت آن ازطریق فیزیوتراپیست کنترل میشود.[نیازمند منبع]
جستارهای وابسته
پانویس
- کنسرواتیو
- Active Spinal Stabilization Exercises
منابع
- ناصری، نسرین. فیزیوتراپی در ضایعات ارتوپدیک. چاپ اول. صبح سعادت. ISBN 4-7-93408-964.
- معاینه فیزیکی ستون فقرات و اندامها. ترجمهٔ شایسته آذر، مسعود؛ نوربخش، سید تقی. چاپ اول. تهران: جهاد دانشگاهی، ۱۳۷۱.
ادامه مطلب
التهاب مری را ازوفاژیت (به انگلیسی: Esophagitis)مینامند. ازوفاژیت ممکن است موجب سوزش سردل، درد قفسه سینه، بلع دردناک شود.
علت
علل ازوفاژیت میتواند میکروبی (به خصوص در افراد با ضعف ایمنی) ، قارچی (کاندیدا آلبیکانس) ، ویروسی (مانند هرپس) ، ناشی از آسیب شیمیایی یا حرارتی (مانند سوختگی با اسید)، ریفلاکس معدی مروی ، ناشی از داروها مانند آلندرونیت و تتراسیکلین و یاناشی از سوء مصرف الکل باشد.
جستارهای وابسته
منابع
- مبانی طب داخلی سیسیل
ادامه مطلب
| بیماری ازگود اشلاتر | |
|---|---|

Lateral radiograph of the knee demonstrating fragmentation of the tibial tubercle with overlying soft tissue swelling.
|
|
| آیسیدی-۱۰ | M92.5 |
| آیسیدی-۹ | 732.4 |
| دادگان بیماریها | 9299 |
| مدلاین پلاس | 001258 |
| ایمدیسین | emerg/347 orthoped/426 radio/491 sports/89 |
| پیشنت پلاس | بیماری ازگود اشلاتر |
بیماری ازگود اشلاتر (به انگلیسی: Osgood-Schlatter disease) یک بیماری مربوط به اسخوانسازی بیشازحد طبیعی در ناحیه برجستگی استخوان درشت نی است.معمولاً بیماران از درد ناحیه مربوطه شاکی هستند.
بیماری ازگود اشلاتر در پسران و دختران یازده تا پانزده سال اتفاق می افتد.بیماری در پسران شیوع بیشتری نسبت به دخترها دارد.این بیماری با سطح فعالیتهای فرد ارتباط دارد.در ورزشکاران (وزرش های سنگین)شیوع بیماری به علت بالا بودن میزان فعالیت فرد بیشتر از افراد غیر ورزشکار است.
محتویات
مکانیسم آسیب
علت بیماری به طور دقیق مشخص نیست اما می تواند در ارتباط با رشد سریع اسخوان و ضربات باشد.در اکثر موارد مرحله ای از رشد سریع استخوانی پیش از شروع بیماری وجود دارد[۱].
با توجه به اینکه تاندون عضله چهارسر ران که تاندون پاتلار نامیده میشود به برجستگی استخوان درشت نی اتصال می یابد کششهای تاندون پاتلار(مثلاً به علت انقباضهای شدید عضلات چهارسر)به ویژه در قسمت انتهایی آن به برجستگی درشت نی انتقال می یابد و باعث افزایش استخوان سازی در این نواحی می شود.استخوان سازی می تواند در قسمت پشت تاندون پاتلار نیز ایجاد گردد.
علایم و نشانهها
علایم و نشانههای بیماری ازگود اشلاتر عبارتنداز:
-وجود درد در قسمت جلوی زانو
-برجستگی بیشتر از حد معمول در ناحیه برجستگی استخوان درشت نی
-حساسیت به لمس در ناحیه برجستگی استخوان درشت نی
-درد با فعالیت تشدید و با استراحت کاهش مییابد.
-انقباض مقاومتی عضله چهار سر باعث تشدید درد میگردد.
-افزایش درد به هنگام چهار زانو یا دو زانو نشستن و فعالیت هایی چون دویدن و پریدن.
-ضعف و آتروفی عضله چهار سرران در مراحل پیشرفته وجود دارد.
-رادیوگرافی برجسته شدن و گاهی قطعه قطعه شدن برجستگی درشت نی را نشان میدهد.
درمان
در بسیاری از موارد بیماری به طور خود به خود بهبود می یابد.درمان در گذشته شامل گچ گیری و یا آتل گیری بود ولی امروزه به دلیل عوارض بی حرکتی کامل به ویژه در ورزشکاران کنار گذاشته شده است[۲].
درمان شامل موارد زیر است:
-کاهش سطح فعالیتها به ویژه در زمان هایی که درد شدید است.
-کنترل فعالیتهای روزمره جهت جلوگیری از فشار به ناحیه برجستگی استخوان درشت نی.
-پرهیزاز وضعیتهای دردناک
-استفاده از یخ در مراحل حاد
-تمرینات کششی مناسب تحت نظارت متخصص ارتوپد و فیزیوتراپیست
-استفاده از وسایل محافظت کننده جهت جلوگیری از فشار به ناحیه برجستگی درشت نی
-استفاده از داروهای ضد التهابی تحت نظارت متخصص ارتوپد
-انجام جراحی که بیشتر در موارد کندگی برجستگی استخوان درشت نی مطرح است.
پانویس
- اعلمی هرندی، بهادر، اصول ارتوپدی و شکسته بندی، چاپ ششم، ص 255
- ناصری، نسرین، فیزیوتراپی در ضایعات ارتوپدیک، ص 174
منابع
- http://en.wikipedia.org/wiki/Osgood-Schlatter_disease
- اعلمی هرندی، بهادر، اصول ارتوپدی و شکسته بندی، چاپ ششم، نشر فروغ اندیشه
- ناصری، نسرین، فیزیوتراپی در ضایعات ارتوپدیک، انتشارات صبح سعادت، چاپ اول، شابک:۴-۷-۹۳۴۰۸-۹۶۴
ادامه مطلب
| اریتم مولتیفرم | |
|---|---|

Erythema multiforme minor of the hands ( note the blanching centers of the lesion )
|
|
| آیسیدی-۱۰ | L51 |
| آیسیدی-۹ | 695.1 |
| دادگان بیماریها | 4450 |
| مدلاین پلاس | 000851 |
| ایمدیسین | derm/137 |
| سمپ | D004892 |
اریتم مولتیفرم (به انگلیسی: Erythema multiforme) یا قرمزشدگی چندشکل یک بیماری التهابی حاد پوست و غشاهای مخاطی است. علت دقیق آن شناخته شده نیست اما احتمالاً به دنبال یک عفونت یا مصرف دارو کمپلکسهای ایمنی (به خصوص IgM) تشکیل میشود که در مویرگهای پوست و مخاط (به خصوص مخاط دهان) رسوب میکند.
محتویات
بیماریزایی
اریتم مولتیفرم بیماری شایعی است به خصوص در دهه دوم و سوم عمر. بیماری از اشکال خفیف (minor) که شایعترند تا شدید (major) دیده میشود. فرم شدید آن شاید با بیماری سندرم استیون جانسون مرتبط باشد. از جمله عوامل عفونی باعث این بیماری میتوان به ویروسها تب خال و ارف (orf)، باکتریها مانند مایکوپلاسما و قارچها اشاره کرد. در میان داروها شایعترین عامل این بیماری سولفونامیدها (کوتریموکسازول) میباشد. داروهای دیگر نظیر فنی توئین، باربیتوراتها، پنی سیلینها وداروهای پیشگیری کننده از بارداری نیز میتوانند باعث این بیماری گردند.
علائم بالینی
در شکل خفیف و کلاسیک اریتم مولتی فرم با ضایعات پوستی به شکل هدف (target lesion)مشخص میشود (ضایعات حلقوی قرمز با مرکز رنگ پریده شبیه هدف تیراندازی). البته گاهی نیزضایعات پوستی به اشکال مختلف دیگری مانند برجستگیهای قرمزرنگ و یا دانههای آبدارکوچک وبزرگ پوستی بروزمی کند. نام این بیماری نیز به همین علت که بثورات مختلفی دارد اریتم مولتیفرم میباشد که به معنی قرمزی چندشکلی است. محل این ضایعات بیشتر در انتهای اندامها (ساعد وپشت دست؛ ساق پا و روی پا) میباشد. ضایعات صورتی تا قرمز بوده اغلب با خارش متوسط همراه هستند. تشخیص قطعی با بیوپسی میباشد.
سیر بیماری
در فرم خفیف ضایعات پوستی در عرض ۲-۱ هفته به حداکثر خود میرسد و معمولاً در عرض ۳-۲ هفته از بین میرود اما ممکن است تا ۶-۵ هفته هم باقی بماند. در فرم شدید ضایعات زیادی در همه جای پوست و مخاط دهان ایجاد میشود که گاه نیاز به بستری دارد.
درمان
بیماری بدون درمان نیز بهبود مییابد ولی گاه کورتیکواستروئیدها تجویز میشوند. برای تخفیف علایم امکان دارد داروهای ضد درد و تب بر، آرامبخشها، آنتیهیستامینها (برای خارش) و دهانشویه تجویز شوند. عامل زمینه ماند تبخال باید درمان شود.
منابع
- مشارکتکنندگان ویکیپدیا، «Erythema multiforme»، ویکیپدیای انگلیسی، دانشنامهٔ آزاد (بازیابی در ۲۸ سپتامبر ۲۰۰۹).
ادامه مطلب




