| نورالژی عصب سهقلو | |
|---|---|
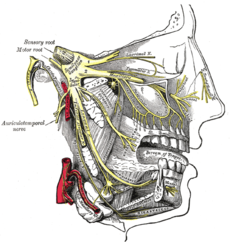
Detailed view of the trigeminal nerve and its three major divisions (shown in yellow): the ophthalmic nerve (V۱), the maxillary nerve (V۲), and the mandibular nerve (V۳)
|
|
| آیسیدی-۱۰ | G50.0, G44.847 |
| آیسیدی-۹ | 350.1 |
| دادگان بیماریها | ۱۳۳۶۳ |
| مدلاین پلاس | 000742 |
| ایمدیسین | emerg/۶۱۷ |
| سمپ | D014277 |
نورالژی عصب سهقلو(به انگلیسی: Trigeminal neuralgia) (به اختصار TN) یک بیماری مربوط به عصب سهقلو است.نورالژی عصب سه قلو سردردی حملهای ٬ ناگهانی و برق آسا در قلمرو یک یا دو شاخهٔ عصب سه قلو در صورت میباشد.
این بیماری در اثر آسیب تدریجی عصب سه قلو به وجود میآید. این بیماری باعث درد شدید در چشمها، دندانها، فکها، پیشانی، بینی و غیره میشود. این درد اغلب فقط در یک سمت صورت (چپ یا راست) اتفاق میافتاد. این بیماری از شدیدترین دردهای شناخته شده توسط بشر است.
محتویات
تظاهرات بالینی
نورالژی تری ژمینال شایعترین نورالژی مغزی میباشد که به طور وسیع تری افراد بالای ۵۰ سال را مبتلا میسازد. علت اصلی نورالژی تری ژمینال مورد بحث است اما در نزدیک به ۱۰ درصد موارد بیماریهای پاتوژنیک مشخصی از قبیل تومورهای زاویهٔ مخچه ٬ام اس و یا یک مالفوراسیون عروقی از علل ایجاد آن به شمار میآیند. درصد باقیماندهٔ موارد نورالژی تری ژمینال ایدیوپاتیک هستند. درد عصب سه قلو به صورت ناگهانی با ماهیتی همانند شوک الکتریکی آغاز میگردد. این ممکن است با لمس چانه ٬ مسواک زدن یا عمل جویدن آغاز شود. این درد معمولاً بسیار شدید بوده ٬ زمان آن کوتاه و در حد چند ثانیه میباشد اما میتواند به دفعات متعدد در روز تکرار شود. نورالژی تری ژمینال در ۱. ۹ درصد از بیماران MS وجود دارد و معمولاً طی دورهٔ بیماری ظاهر میگردد. هرچند که در ۳ درصد موارد ٬ علامت آغاز بیماری است. درد عصب سه قلو در مقایسه با نوع ایدیوپاتیک آن ٬ در بیماری MS در سنین پایین تری ایجاد شده میتواند دوطرفه باشد.
انواع
جامعه بینالمللی سردرد، نورالژی تری ژمینال را به دو دسته تقسیم کرده است: کلاسیک و علامت دار. نورالژی تری ژمینال کلاسیک علت اثبات شدهای ندارد، هر چند که ممکن است همراه با فشردگی بالقوهٔ عروق عصب تری ژمینال باشد. تشخیص نورالژی تری ژمینال کلاسیک نیازمند فقدان هرگونه اختلال نورولوژیک آشکار از نظر بالینی است، در حالیکه تشخیص نورالژی تری ژمینال علامتدار نیازمند تشخیص اختلالات ساختمانی به جز فشردگی عروق است. اختلالات احتمالی شامل پلاکهای مولتیپل اسکلروزیس ٬ تومورها و درگیری قاعده جمجمه هستند
پاتوفیزیولوژی
این فرضیه مطرح شده است که علایم نورالژی تریژمینال به دلیل دمیلینه شدن عصب ایجاد میشود که منجر به انتقال افاپتیک (ephaptic) ایمپالسها میگردد. نمونههای جراحی، این دمیلینه شدن و همجواری نزدیک آکسونهای دمیلینه را در ریشه تریژمینال بیمار مبتلا به نورالژی تریژمینال نشان دادهاند. نتایج مطالعات آزمایشگاهی حاکی از آنند که اکسونهای دمیلینه مستعد ایمپالسهای اکتوپیک هستند که ممکن است از رشتههای لمس ملایم به رشتههای درد که همجوار آنها هستند انتقال یابند (انتقال ephaptic).
نظریههای کنونی در مورد علت دمیلینه شدن بر فشار عروقی وارده بر ریشه عصب از طریق عروق نابجا یا پیچخورده متمرکز هستند. بررسیهای آسیبشناختی و رادیولوژیک، همجواری ریشه عصب را با چنین عروقی که معمولاً شریان مخچهای فوقانی است، نشان میدهند. رفع علایم به دنبال روشهای جراحی که عروق مزاحم را از عصب جدا میکنند، این فرضیه را بیش از پیش تقویت میکند. در موارد همراهی نورالژی تریژمینال با مولتیپلاسکلروز یا تومورهایی که ریشه عصب را درگیر میکنند، میلینزدایی مشاهده شده است. علل متعدد دیگری برای نورالژی تریژمینال شرح داده شدهاند از جمله ارتشاح آمیلویید، ناهنجاریهای شریانی-وریدی، فشار استخوانی و انفارکتهای پل مغزی و بصلالنخاع. در اکثر این موارد، میلینزدایی میتواند علت زمینهای باشد. اکثر پژوهشگران اکنون این نظریه را پذیرفتهاند که نورالژی کلاسیک از فشار عروقی بر ریشه عصب ناشی میشود. این امر به دمیلینه شدن عصب و ایجاد ایمپالسهای نابجا منجر میگردد که منتشر شده، زمینهساز یک حمله معمول میشوند.
درمان
درمان آغازین انتخابی برای نورالژی تریژمینال درمان طبی است و اکثر بیماران با تجویز داروهای انتخابی، حداقل بهبود موقتی را تجربه کردهاند. بیمارانی که به درمان طبی پاسخ نمیدهند یا باوجود درمان طبی عود دارند، باید برای درمان جراحی در نظر گرفته شوند. برای بیمارانی که تحمل درمان طبی را ندارند نیز درمان جراحی در نظر گرفته میشود.
درمان طبی
در نورالژی تریژمینال بر روی کاربامازپین مطالعات وسیعی انجام گرفته است و یافتههای یک فرابررسی شواهد خوبی از اثربخشی این دارو فراهم آورده است. یک مرور کاکرین تایید کرده که کاربامازپین درمان موثری برای نورالژی تریژمینال است. تعداد موارد لازم برای درمان(1) (NNT) برای نورالژی 5/2 محاسبه شده است. تعداد موارد لازم برای آسیب(2) (NNH) برای عوارض جزیی 7/3 بوده است که با استفاده از دادههای همه شرایط محاسبه شدهاند. بعضی از پژوهشگران مطرح کردهاند که کاربامازپین به عنوان آزمون تشخیصی نورالژی تریژمینال کلاسیک مفید است.عدم پاسخ، مطرحکننده نورالژی تری ژمینال علامتدار یا تشخیص دیگری است که در هر دو مورد احتمال پاسخ به دارو کمتر است. دوزهای تجویزی از 2400-100 میلیگرم در روز معتبر بوده است و اکثر بیماران به دوز 800-200 میلیگرم در روز در 3-2 دوز منقسم پاسخ میدهند.
کاربامازپین باید درمان آغازین برای مبتلایان به نورالژی تریژمینال کلاسیک باشد. داروهای دیگری هم هستند که اگر کاربامازپین به رفع علایم منجر نشد یا تنها تا حدی علایم را رفع کرد، از آنها استفاده میشود. این داروها در صورت لزوم به کاربامازپین اضافه میشوند یا جایگزین آن میگردند. مطالعات نشان دادهاند که باکلوفن با دوز روزانه 80-10 میلیگرم مفید است. داروهای دیگری که در مطالعات کوچکتر یا گزارشهای موارد با موفقیت تجویز شدهاند، عبارتند از: فنیتویین، لاموتریژن. گاباپنتین، توپیرامات، کلونازپام، پیموزاید و والپروییک اسید. اکثر بیماران، حداقل به طور موقت، به یک یا ترکیبی از این داروها پاسخ میدهند.
طیف متنوعی از داروها و روشهای دیگر برای درمان نورالژی تریژمینال امتحان شدهاند. مطالعات کوچکی انجام شدهاند که موفقیت درمان با توکسین بوتولینیوم نوع A (بوتوکس) را در برخی از بیماران نشان دادهاند و گزارشی مبنی بر رفع علایم پس از جریان شدید اتفاقی از دستگاه تحریک عصبی الکتریکی پوستی وجود دارد. کپسایسین موضعی (زوستریکس) در یک کارآزمایی غیرکور برای درد نورالژی تریژمینال ماگزیلاری مفید بود. در یک مطالعه کوچک تک دوز، تزریق عضلانی سوماتریپتان مفید واقع شد. یک مطالعه جدید، نشان داد که لیدوکایین داخل بینی به طور قابل توجهی درد نورالژی تریژمینال ماگزیلاری را برای بیش از 4 ساعت کاهش داد. طب سوزنی، دکسترومتورفان و بیحسکنندههای چشمی موضعی در کارآزماییهای کوچک موفقیتی نشان ندادند. یک مرور اخیر کوکران نتیجهگیری کرده است که شواهد کافی از کارآزماییهای شاهددار تصادفیشده وجود ندارند که نشان دهند داروهایی جز داروهای ضد صرع در مبتلایان به نورالژی تریژمینال موثر هستند.
درمان جراحی
روشهای جراحی هم به روش باز و هم از طریق پوست انجام میشوند. انتخاب روش جراحی باید با درنظرگرفتن ترجیح بیمار و مهارت و تجربه جراح و ارزیابی مخاطرات و فواید بالقوه هر روش انجام گیرد. اکثر روشها در کوتاهمدت موثر هستند، ولی مطالعات حاکی از آن است که عود ظرف چند سال در بسیاری از بیماران محتمل است.
روشهای از طریق پوست عبارتند از: تزریق گلیسرول، فشردن با بالون، ریزوتومی با امواج رادیویی و پرتوجراحی استریوتاکتیک با چاقوی گاما. این روشها از این مزیت برخوردارند که نسبتاً غیرتهاجمیاند، به شکل سرپایی قابل انجاماند یا بستری بیمارستانی کوتاهی لازم دارند و عوارض تهدیدکننده حیات ندارند. البته، ممکن است در مقایسه با روشهای تهاجمیتر، بهبود درازمدت کمتری به دنبال داشته باشند و میزان بروز فقدان حسی بالاتر باشد که میتواند باعث ناراحتی زیاد بیمار شود و درمان آن هم بسیار دشوار است.
روشهای جراحی باز عبارتند از: ریزوتومی تریژمینال ناقص و فشارزدایی میکروواسکولار. این روشها مستلزم جستجوی حفره خلفی هستند که مخاطرات خاص خود از جمله سکته مغزی، مننژیت و مرگ به همراه دارد. هرچند میزان بروز این عوارض در روش فشارزدایی میکروواسکولار کمتر از 2 گزارش شده است، به نظر میرسد میزان بهبود بلندمدت در روش فشارزدایی میکروواسکولار بیش از سایر روشها باشد به طوری که میزان بهبود ماندگار 10 ساله بیش از 70 است. این روش با خطر پایین عود علایم و اختلال حسی همراه است و بنابراین برای بیماران جوان سالم که با خطر کمتر عوارض جراحیهای تهاجمی روبهرو هستند، انتخاب مناسبی به نظر میرسد. از چمله داروهایی که در این بیماری به کار میروند کاربامازپین و فنی توئین هستند.
پیوند به بیرون
